
専門研修ブログ
茨城県水戸市にある水戸済生会総合病院の専門研修を紹介するブログです。
初期研修を終えて、自分の専門領域を選ぶ際の参考になる情報や、その領域なら知っておくべきトピックなどを紹介していきます。
肺高血圧の定義
日本循環器学会では各種のガイドラインを出しており、2025年春に改訂版としていくつかのガイドラインがリリースされていますが、その中から8月までVTEについて紹介してきました。今回からその続きで肺高血圧についても紹介していきます。
以前も紹介した通り、VTEと肺高血圧のガイドラインは、それまでの「肺血栓塞栓症および深部静脈血栓症の診断,治療,予防に関するガイドライン」、「肺高血圧症治療ガイドライン」そして「慢性肺動脈血栓塞栓症に対するballoon pulmonary angioplasty(BPA)の適応と実施法に関するステートント」の3 つを統合して新たに改訂されたものです。
これは、肺高血圧症に対する薬物治療やBPAのエビデンスが多数出てきて、診断・治療の内容が大きく変わっていることを受けてのことです。編集長としては、ちょっと苦手な領域なのですが、役立ちそうなところを順不同で紹介していきます。
******************************
さて、最初は肺高血圧の定義の確認です(何ごとも定義がどうなっているのかを把握しておかないと、話がだんだん分からなくなります)。
肺高血圧(PH)は、「右心カテーテル(RHC)検査により測定した安静仰臥位の平均肺動脈圧(mPAP)>20 mmHg」と定義されています。
昔の定義では>25mmHgだったのですが、2022年に改訂された欧州のガイドラインに採用され、現在の世界標準となっています。
また、ご存じのようにPHは左心疾患や心拍出量(CO)の増加、胸腔内圧上昇などに影響されます。このため、mPAP上昇から区別するために、肺血管抵抗(PVR)と肺動脈楔入圧(PAWP)も定義に含めることが必要となるので、
ガイドラインではPVR>2 Wood単位、PAWP≦15 mmHgと定義されています。
逆に、例えば純粋な左心不全でPHを来している場合(≒後毛細血管性肺高血圧症:pcPH)は、mPAP>20mmHg、PVR≦2 Wood単位、PAWP>15mmHgということになります。
さらに、運動でもmPAPは上昇しますが、正常では運動中のmPAPは,COが10 L/分において30mmHgを超えない,またはmPAP/COの傾きが3 mmHg/L/分を超えないとされるので、運動時PHは、運動時におけるmPAP/COの傾きが3 mmHg/L/分を超える場合と定義されています。
運動時の血行動態には年齢依存性があり、高齢者は若年者よりもmPAP/COやPAWP/COの傾きが急峻です。また運動時PHは、労作時息切れ患者、心血管系疾患における予後不良、膠原病、特に全身性強皮症(SSc)患者のPH発症や生命予後と関連しています。
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
EVTワークショップ@水戸済生会
水戸済生会の循環器内科では、虚血や不整脈以外にも、末梢動脈疾患(PAD)に対するカテーテル治療(EVT)も多く行っており、県内有数の症例数を誇る施設です。
PADは下肢切断に至ることもある重篤な疾患でEVTによる血行再建以外にも血管外科や形成外科、リハビリなど、多診療科・多職種での取り組みが必要です。
しかし、特に透析患者さんでは高度石灰化などのため難易度の高い症例が多くを占めており、我々では太刀打ちできない症例があることも現実です。そのため以前からEVTのレベルアップのために、この領域で国内トップオペレーターの先生方にお越しいただいて指導を受けてきました。
先週は新東京病院の朴澤先生と春日部中央総合病院心臓病センター顧問の安藤先生という、日本EVT界の二大巨頭にお越しいただきました。
術者が朴澤先生(後ろが安藤先生)
今回は3症例で、高度石灰化SFA+BK症例、SFAのCTO、SFAのステント閉塞という厳しい症例ばかりでしたが、最終的には見事に成功させていました。循環器内科の若手も積極的に助手に入り、達人の手技を間近で見ることができました。この学びを忘れないうちに、次の自分の手技で生かしてもらえると思います。
循環器領域では学会レベルでライブが開催されていますが、やはり上手な先生がやっているすぐ脇で見ることができて、思わずつぶやいてたことやデバイスの変更をしたタイミングなどをその場で質問できるのが、ライブにはないワークショップの良いところです。しかも今回は2人の先生の戦略の違いをリアルタイムで聞けるという、貴重な機会になりました。
水戸済生会の循環器内科では、これからもEVTに限らず、診療のレベルアップに取り組んでいきます。
(編集長)

こちらは安藤先生が術者
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
内科系(非手術)入院患者のVTE予防
前回までは妊娠中および分娩後のVTE予防についてガイドラインからシェアしましたが、今回は手術を行わない内科系疾患入院患者のVTE予防についてです。
ちょっと考えてみて欲しいのですが、内科入院の患者さんは、高齢でベッド上で動けない(動かない)方が多く、CVが入っていたり、食事の十分摂取できなかったり、担癌患者だったり、発熱していたりと、VTEのリスク因子を非常に多く持っている人ばかりです。
実際のところ外科系と比較して、内科系(非手術)入院ではVTE予防管理の実施率が外科の59.2%に比べ7.3%と低く、PTE発症率が高かった(0.119% vs. 0.095%)ことが報告されていて、周術期だけでなく手術を行わない内科系疾患の入院患者でも、VTEの予防策の重要性が示されています。
一方で、内科系疾患といっても脳出血や出血性胃潰瘍、悪性腫瘍など出血に注意しなければいけない患者も含まれており、周術期のように分かりやすい予防策はガイドラインでも示されていません。ですが、ガイドラインでは原則的なところを推奨しているので、一度は目を通しておくと良いと思います。
まとめると、
・早期離床:動ける患者さんは、どんどん動いてもらう
・VTEのリスクが多く重なっている場合、出血の問題がないのであれば抗凝固療法を考慮
・弾性ストッキングはエビデンスに乏しく、やるならフットポンプ
・ICUなどの重症患者では抗凝固療法かフットポンプ。ただし両者の併用は推奨されない
ちなみに、内科系疾患の患者でも、VTEの高リスク患者では退院後(特に6週間以内)もVTE発症リスクが高まると報告されているそうです。一律には推奨されていませんが、40日間程度の予防的抗凝固療法により,そのリスクを抑制できるというデータも紹介されています。
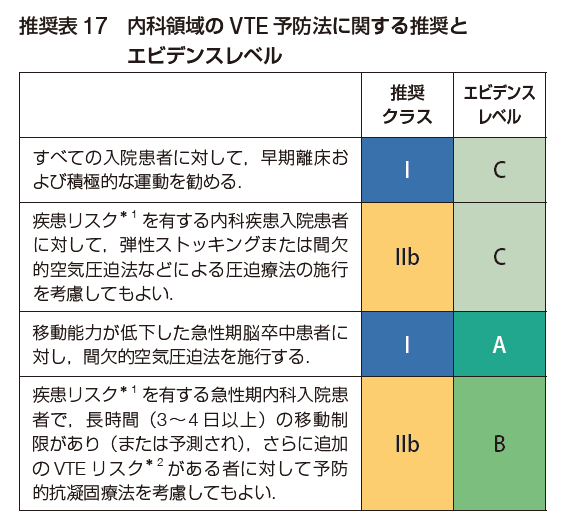
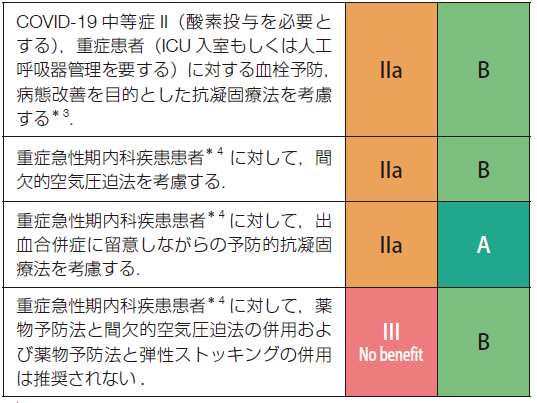
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
分娩後のVTE予防
前回は妊娠中VTEについてガイドラインからシェアしましたが、今回は分娩後の産褥期でのVTE予防についてです。
ご存じかもしれませんが、妊娠中だけでなく分娩後の産褥期(一般的には分娩から6週間を指します)もVTEのリスクが高く、妊娠中と同様の注意が必要とされています。特に分娩後数日間はリスクが高く、帝王切開後はさらに上昇します。患者さんも動けるようになるので、医療者側も油断しがちな時期です。患者側はもちろんですが、医療者側への啓発も重要になります。
妊娠中と同様にVTE予防の基本は理学的予防法(下肢の運動,弾性ストッキング,間欠的空気圧迫法)で、さらにハイリスクの産褥婦に対して抗凝固療法を上乗せすることになります。
【第1群 分娩後のVTE高リスク妊娠】
• 以下の条件にあてはまる女性は、分娩後の抗凝固療法あるいは抗凝固療法と間欠的空気圧迫法との併用を行う
1)VTEの既往
2)妊娠中にVTE予防のために抗凝固療法が行われている
【第2群 分娩後のVTE中間リスク】
• 以下の条件にあてはまる女性は分娩後の抗凝固療法あるいは間欠的空気圧迫法を行う
1)VTEの既往はないが血栓性素因があり,第3群に示すリスク因子が存在
2)帝王切開分娩で第3群に示すリスク因子が2つ以上存在
3)帝王切開分娩でVTE既往はないが血栓性素因がある
4)母体に下記の疾患(状態)が存在
分娩前BMI 35kg/m2以上、心疾患、肺疾患、SLE(免疫抑制剤の使用中)、悪性腫瘍、
炎症性腸疾患、炎症性多発性関節症、四肢麻痺・片麻痺等、ネフローゼ症候群、
鎌状赤血球症(日本人にはまれ)
【第3群 分娩後のVTE低リスク(リスク因子がない妊娠よりも危険性が高い)】
• 以下の条件にあてはまる女性は分娩後の抗凝固療法あるいは間欠的空気圧迫法を検討する
1)帝王切開分娩で下記のリスク因子が1つ存在
2)VTE既往はないが血栓性素因がある
3)下記のリスク因子が2つ以上存在
35歳以上、3回以上経産婦、分娩前BMI 25~ 35、喫煙、分娩前安静臥床、
表在性静脈瘤が顕著、全身性感染症、第1度近親者にVTE既往歴、産褥期の外科手術、
妊娠高血圧腎症、遷延分娩、分娩時出血多量(輸血を必要とする程度)
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
妊娠中のVTE予防
妊娠中の女性は、VTEのリスクが4~5倍増加し、産褥期は20倍に増加することが知られています。
当院には総合周産期母子医療センターがあるため、妊娠中から産褥期、さらにその後のVTE管理を行う機会が多くあります。どのような妊婦さんがハイリスクで、予防策を行うべきなのかは知っておくべき内容ですので、今回は妊娠中のVTE予防についてシェアします。
妊娠中のVTE予防の基本は理学的予防法(下肢の運動,弾性ストッキング,間欠的空気圧迫法)になります。さらにハイリスク妊婦に対して抗凝固療法を上乗せすることになります。
妊娠中のVTEのリスク分類と抗凝固療法の推奨については以下のようになりますが、第1群(高リスク群)には抗凝固療法を行い、第2群(中間リスク群)と第3群(低リスク群)に該当する症例の妊娠期間中の手術後には予防的抗凝固療法を行うかたちになります。
【第1群 妊娠中のVTE高リスク妊娠】
• 以下の条件にあてはまる女性は妊娠中の抗凝固療法を行う
1)2回以上のVTE既往
2)1回のVTE既往,かつ以下のいずれかがあてはまる
a)血栓性素因がある
b)既往VTEはi)妊娠中,ii)エストロゲン服用中のいずれかで発症した
c)既往VTEは安静・脱水・手術などの一時的なリスク因子がなく発症した
d)第1度近親者にVTE既往がある
3)妊娠成立前よりVTE治療(予防)のための抗凝固療法が行われている
【第2群 妊娠中のVTE中間リスク】
• 以下の条件にあてはまる女性は妊娠中の抗凝固療法を検討する
• 以下の条件にあてはまる女性は妊娠中手術後には抗凝固療法を行う
1)1回のVTE既往があり,それが安静・脱水・手術など一時的リスク因子による
2)VTE既往がないが以下の条件にあてはまる
a)血栓性素因がある
b)妊娠期間中に以下の疾患(状態)が存在
心疾患,肺疾患,SLE(免疫抑制剤の使用中),悪性腫瘍,炎症性腸疾患,炎症性多発性関節症,
四肢麻痺,片麻痺等,ネフローゼ症候群,鎌状赤血球症(日本人にはまれ)
【第3群 妊娠中のVTE低リスク(リスク因子がない妊娠よりも危険性が高い)】
• 以下の因子を3つ以上有する女性は妊娠中の抗凝固療法を検討する
• 以下の因子を1つから2つ有する女性は妊娠中のVTE発症に留意する
VTE既往がないが以下の因子を有する
35歳以上,妊娠前BMI 25kg/m2以上,喫煙,第1度近親者にVTE既往歴,安静臥床,
長期間の旅行,脱水,表在性静脈瘤が顕著,全身感染症,妊娠中の手術,卵巣過剰刺激症候群,]
妊娠悪阻,多胎妊娠,妊娠高血圧腎症
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)

Impellaのハンズオン
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
血栓性素因はどこまで調べればよい?
誘因のはっきりしないDVTやPTEの患者さんを見た時には、背景に血栓性素因がないかを考える必要があります。そんな時にスクリーニングの検査として何をチェックしたらいいのか、迷ったことはありませんか?
ガイドラインでは、血栓性素因を想定する状況として、以下を挙げています。
・40歳代以前のVTEの発症
・再発性の症例
・家族歴に若年性の血栓症がある
・まれな部位(門脈血栓・脳静脈洞血栓など)の血栓症を合併している
本邦でみられる血栓性素因には
・先天性:プロテインC欠乏症,プロテインS欠乏症,アンチトロンビン欠乏症
・後天性:抗リン脂質抗体症候群(APS)
が挙げられています。特に日本人ではプロテインSの量的,質的異常が相対的に多いとされて、またAPSではAPTTの延長や抗核抗体などの自己免疫検査陽性例では特に注意が必要です。逆に、欧米に多いとされる凝固第V因子Leiden遺伝子変異やプロトロンビンG20210A変異は日本人ではきわめてまれです。
スクリーニング検査としては、以下の項目をチェックしましょう。
・先天性素因に対して、プロテインC活性、プロテインS活性、遊離型プロテインS抗原量、アンチトロンビン活性
・APSに対して、ループスアンチコアグラント、抗カルジオリピン抗体、抗カルジオリピン-β2グリコプロテインI抗体
検査の際の注意点としては、
①血中アンチトロンビン活性の測定はヘパリン使用時に採血すると活性が低下する.
②プロテインCおよびプロテインSはワーファリン投与中には低下する。このため、ワーファリン投与前の検体を保存しておく。
③本邦では遊離型プロテインS抗原量が正常値となるプロテインS異常症プロテインSK196Eバリアントの保有者が多いことから、プロテインS活性の測定もあわせて行う.
④ DOAC内服時はDOACの種類や測定法によってはプロテインCやプロテインS活性値が偽高値となることがある
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)

経食道心エコー中
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
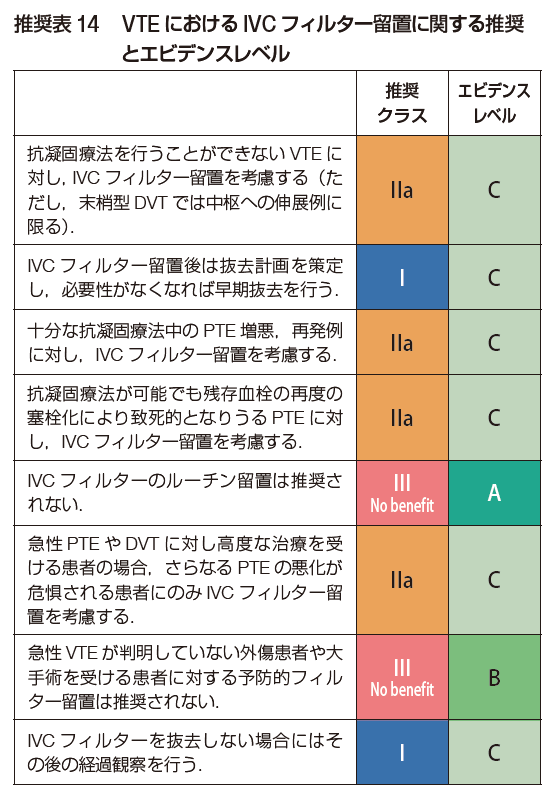
IVCフィルターの位置づけ
前回はVTEに対するカテーテル治療について紹介しましたが、循環器内科以外の先生からよく質問されるのが、IVCフィルターです。今回はこのIVCについてガイドラインの内容をシェアします。
まず、IVCフィルターは急性PTEの発症および増悪の予防に用いられるものですが、あくまでも治療の原則は抗凝固療法であって、補完的な位置づけのデバイスです。
ですので、抗凝固療法を行うことのできない状況でのIVCフィルターは適応ありとなります。具体的には、脳外科での開頭術後などが該当します。
一方で、抗凝固療法が可能な患者におけるIVCフィルターの研究では、短期的にはフィルターによる短期PTE抑制効果はあるものの、中長期ではDVT再発が増加することで相殺されることが分かっています。他にも、IVCフィルター非使用群と比べてPTE発症率も死亡率も有意差を認めなかったという研究もあり、抗凝固療法可能な急性VTE患者に対してはフィルターを原則として推奨していません。
ただし、すでに重症のPTEの状態で下肢に残存血栓がある場合で、その血栓が肺に飛んだらヤバイという状況はありえます。また、すでに抗凝固療法を行っているにも関わらず、再発を繰り返す場合のような状況ではIVCフィルターの使用はアリとなります。
IVCフィルター留置は手技的には難しいものではありません。このため、過去においては安易にIVCフィルター留置を行っていた時期がありました。しかし当然のことながら合併症はあって、長期的にも問題があることが認識されるようになりました。
IVCフィルターの短期合併症として、穿刺に関連する血腫、穿刺部血栓、空気塞栓、動静脈瘻形成などに加え、フィルター自体についてはIVC以外の分枝静脈(生殖腺静脈,上行腰静脈など)などへの誤留置、心臓内や肺動脈への移動、不完全展開などがあります。長期合併症には、DVT再発が5.9~32%、IVC血栓形成が1~11.2%と報告されています。他にもフィルターの移動や破損、IVC壁の貫通も指摘されています。
IVCフィルターの適応を十分検討して、できるだけ早期に抜去することを前提に留置するようにしてください。
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
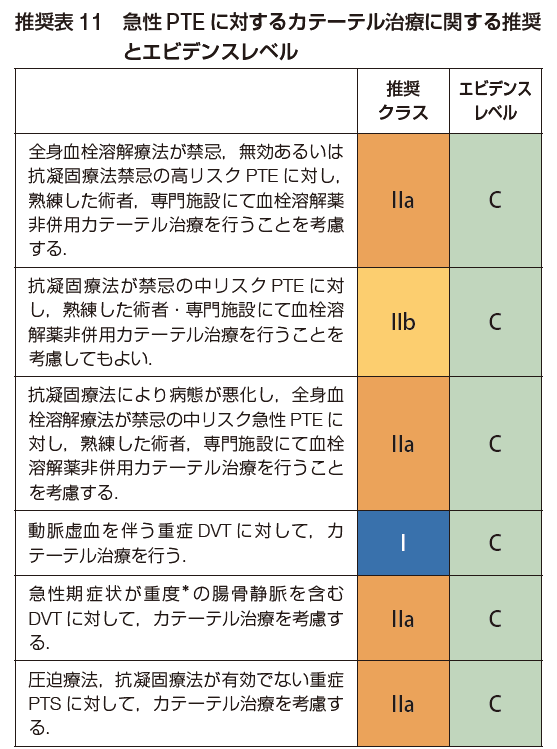
VTEに対するカテーテル治療
VTEに対するカテーテル治療は以前から行われていたものの、他の領域に比べるとデバイスの開発がそれほどなかったことや、大規模研究で期待されたほどの結果がでなかったことなどから、あまり普及していないのが実情です。
しかし、当院は以前からVTEに対するカテーテル治療に取り組んでいますが、非常に症状改善に有効な症例があるのも事実で、編集長的には期待している領域です。過去のガイドラインでもカテーテル治療については触れられていましたが、この春に行われたVTEガイドライン改定では、今までよりも記載量が増えてきたのでシェアします。
【急性PTEに対するカテーテル治療】
急性PTEに対するカテーテル治療は、①血栓溶解併用カテーテル治療と②非併用カテーテル治療に大別されます。血栓溶解療法併用カテーテル治療は、肺動脈までカテーテルを進めて、肺動脈内から血栓溶解薬を投与したり、血栓を吸引するものですが、結論から言うと期待したほどの有効性はありませんでした。
一方で、非併用カテーテル治療は、大口径の血栓吸引デバイスで血栓を除去するものですが、出血を増やすことなく右心負荷の指標としている48時間後の右室/左室比が有意に改善させるため期待されています。本邦でも血栓吸引デバイスとして、INARI FlowTriever®とPenumbra Indigo®が承認されていますが、現時点では施設限定のため今後の普及が期待されます。
【急性DVTに対するカテーテル治療】
腸骨静脈領域を含む広範囲の下肢DVTに対するカテーテル血栓溶解療法(CDT)は、急性期の症状改善までの期間を短縮し、血栓後症候群(PTS)の発症率を低下させるものです。しかしテクニカルな部分でコツがありどこの施設でも行っているものではありません。
さらに、CDTで用いられる血栓溶解薬のウロキナーゼが市場に流通しなくなったことから、大口径の血栓吸引デバイスが承認されていますが、適応が重症例に限られ、かつ施設限定のため今後の普及に期待しています。
【血栓後症候群(PTS)に対するカテーテル治療】
DVT後の血栓遺残や弁破壊による逆流などで、慢性的に静脈うっ滞の症状・所見が出現し、最終的には難治性である静脈性潰瘍を呈する病態をPTSと呼びます。通常は生活指導、弾性ストッキングなどの圧迫療法で対応しますが、一部は静脈性下肢潰瘍再発や疼痛が継続する症例もあります。
これらのPTS患者に対して静脈ステント留置を含めたカテーテル治療の有用性が示されていますが、保存療法とのRCTはなく、保存療法が無効であった重症例にのみ適用されるべきとなっています。
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
PTEにはPESIスコア
前回の記事では、PTE患者のうち外来加療が可能かを判断するのにPESI/sPESIスコアが用いられることを紹介しました。そこで今回は、これらのスコアについて紹介します。
PESIスコアとは、2005年に発表されたPulmonary Embolism Severity Index( 肺塞栓症重症度指数)のことで、「ペシスコア」と呼んでいます。sPESIスコアはsimplified PESIのことで2019年に発表されたPESIスコアの簡易版です。いろいろなスコアの中でも、PESI/sPESIは本邦のガイドラインだけでなく、国際的なガイドラインにも記載されていて、広く普及しています。
特にsPESIは一般的な患者背景とバイタルサインの6項目のみなので、速やかにベッドサイドで判定できるメリットがあります。さらに日本人でもリスク評価を適切に行えることが検証されています。重症患者の選定だけでなく、前回の記事で紹介したように外来治療を考慮する軽症患者の選別に用いられることも多くなっています。
<PESI/sPESIスコア>
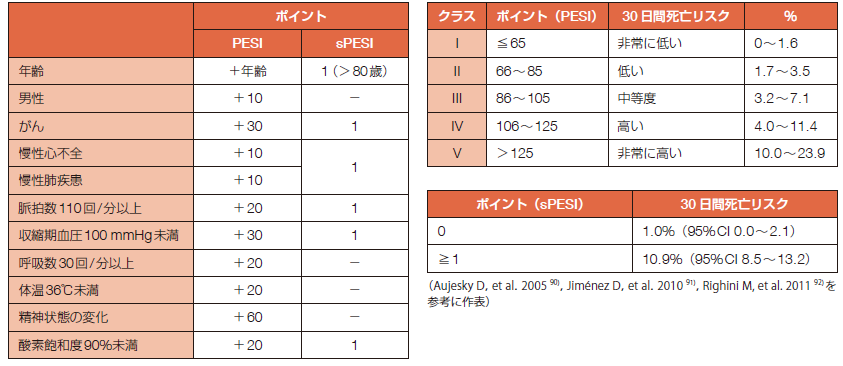
さらに近年では下図のようにPESI/sPESIに加えて血行動態、画像所見およびバイオマーカーを組み合わせて、重症例から軽症例をより詳細に4群に分類する方法が専門診療科を中心に広く普及しています。
<血行動態,画像所見,バイオマーカーおよびPESI/sPESIスコアによる急性PTEの重症度分類>

(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
PTEの治療は外来でOKか?
この春に行われたVTEガイドライン改定では、DOAC導入後の治療の変化について多く触れられています。その中でも肺血栓塞栓症(PTE)の治療に関して、DOACを用いて外来での治療が記載されているので紹介します。
PTEの死亡率は、診断されず未治療の症例では約30%と高いのですが、適切な治療を実施すれば2~8%まで低下します。そして致死的PTEの75%は発症から1時間以内に、残りの25%は発症48時間以内に死亡するとされているので、迅速な治療開始が重要です。
そして急性PTEの治療ターゲットは、①肺血管床の減少により惹起される右心不全および呼吸不全に対する急性期の治療と、②血栓源であるDVTからの再発性PTEの予防の2つがあります。①については治療の基本はもちろん抗凝固療法ですが、VA-ECMOや血栓溶解療法などが該当します。②は抗凝固療法ですが、場合によりIVCフィルターも使用されます。
<急性PTEの重症度別治療戦略>
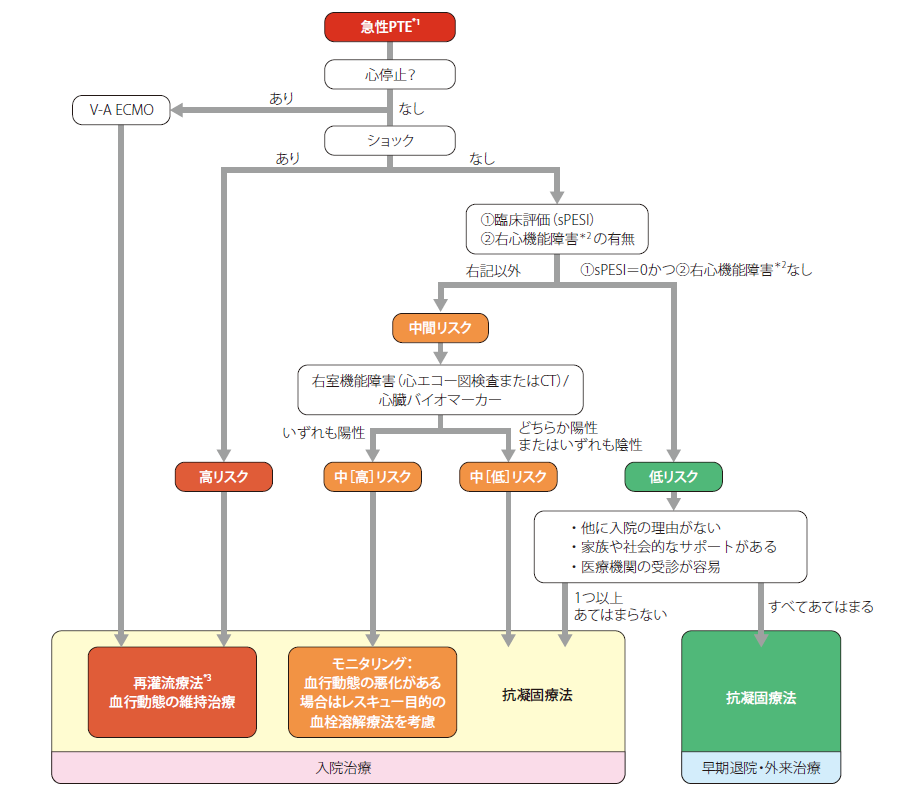
さて、PTEの外来治療に関してですが、従来は急性PTEの治療は入院での慎重な管理が基本でした。しかしDOACが広く使用できるようになった影響もあり、早期退院に加えて外来治療が可能となっています。
ここで重要になるのが、外来治療が可能な患者を選択するための急性期の予後リスクスコアです。外来治療に適切な患者の選択を主眼として開発されHestiaスコアは,患者背景に加えて外来治療に適する社環境の有無を項目として取り入れており,これまでに複数の研究でその有用性が報告されているそうです。
しかし、PESI/sPESIスコアもこの目的で用いられているようです(注:PESI/sPESIスコアは次回の記事で紹介します)。PESI/sPESIスコアはもともと急性期の30日死亡を層別化するためのリスクスコアとして開発されたものですが、PESIにより適切に選された低リスク患者は外来治療が可能であり、sPESIスコアについては日本人で行われた急性期予後に関する検証結果では、スコアが0の患者における30日の死亡率は0.5%であり,スコア1以上の患者と比較して有意低かったと報告されています。
残存DVTの評価などPTE再発時のリスクなどに十分注意する必要性や、がん患者に偶発的に軽症のPTEが見つかった場合の扱いなど、患者選択に関しては議論の余地がまだまだありますが、併存疾患を含めた患者背景に問題がなく、急性PTEの重症度の詳細な判定に低リスクと判断され、加えて外来治療に適した社会背景有する患者では、DOACを用いた外来治療も妥当な選択肢としています。
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!

