
専門研修ブログ
茨城県水戸市にある水戸済生会総合病院の専門研修を紹介するブログです。
初期研修を終えて、自分の専門領域を選ぶ際の参考になる情報や、その領域なら知っておくべきトピックなどを紹介していきます。
腎臓内科の専門研修2025
今回は腎臓内科の専門研修についての紹介です。
水戸済生会の腎臓内科は日本腎臓学会認定の研修施設で、診療内容として腎炎やネフローゼ、急性腎不全はもちろんのこと、慢性腎不全の治療選択(血液透析、腹膜透析)、透析患者のアクセス(シャント)まで行っています。腎臓内科医がいる施設はもともと多くありませんが、幸い当院には専攻医も含めて腎臓内科医がいるので、地域の症例が集まるだけでなく、透析導入施設としての役割も大きく、透析導入数は全国トップクラスに位置しています。もちろん、他科に入院中の透析患者の合併症も含めて、多くの症例に触れることで幅広い経験を積むことができます。
さらに当院の大きな特徴が2つあります。
1つ目は、当院は茨城県立こども病院と隣接しており、総合周産期母子医療センターがあります。このため腎炎合併妊娠や透析患者さんの妊娠などの、普通の施設では、まずお目にかかれないような症例が経験可能です。腎生検や透析導入症例も多く、実に多彩な患者を経験できます。
2つ目は、透析のアクセス症例の多さです。透析患者さんのアクセス(シャント)は言ってみれば命綱ですが、残念ながらアクセストラブルは避けられません。当院ではアクセストラブルに対するPTAを腎臓内科でカバーしており、コロナの影響で一時的に減少したものの、2021年度のPTAが536件と年々増加しています。水戸地区だけでなく、かなり遠方からも症例を紹介いただき、かなり難渋する症例も含まれるのですが、ほとんどを腎臓内科のみで対応しています。ちょっと考えにくいと思いますが、腎臓内科医なのに朝から晩まで手術室かカテ室で過ごす日があるほどです。
ここでちょっと考えてみてください。
あなたが腎臓内科の専門研修を受ける時、まだ十分な専門知識のない時期に、症例数だけ多い病院で研修しても、診療に深みがでません。一方、質は高いけれど、症例の偏りがある病院で研修しても診療に幅がでません。数の点でも、質の点でも腎臓内科領域の症例をバランスよく、そして多くの症例を経験できるのが当院の特徴と自負しています。
当院では内科専門医プログラムを終えて、腎臓内科のサブスペシャルティ研修へと、腎臓専門医取得までシームレスな研修環境を提供できます。他にも透析専門医や高血圧専門医、アフェレーシス専門医などを取得することが可能です。
現在は、腎臓内科を志望している専攻医が1名在籍しており、女性医師も多くいます。家庭やプライベートとのバランスも整えながら日々研修に励むことができます。症例に困ることもなく、数と質を担保された当院で、あなたも内科専門研修そして腎臓専門医の取得を目指してください!
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
腎臓内科の専門研修2023
今回は腎臓内科の専門研修についての紹介です。
当院は日本腎臓学会認定の研修施設で、診療内容として腎炎やネフローゼ、急性腎不全はもちろんのこと、慢性腎不全の治療選択(血液透析、腹膜透析)、透析患者のアクセス(シャント)まで行っています。腎臓内科医がいる施設はもともと多くありませんが、幸い当院には専攻医も含めて腎臓内科医がいるので、地域の症例が集まるだけでなく、透析導入施設としての役割も大きく、透析導入数は全国トップクラスに位置しています。もちろん、他科に入院中の透析患者の合併症も含めて、多くの症例に触れることで幅広い経験を積むことができます。
さらに当院の大きな特徴が2つあります。
1つ目は、当院は茨城県立こども病院と隣接しており、総合周産期母子医療センターがあります。このため腎炎合併妊娠や透析患者さんの妊娠などの、普通の施設では、まずお目にかかれないような症例が経験可能です。腎生検や透析導入症例も多く、実に多彩な患者を経験できます。
2つ目は、透析のアクセス症例の多さです。透析患者さんのアクセス(シャント)は言ってみれば命綱ですが、残念ながらアクセストラブルは避けられません。当院ではアクセストラブルに対するPTAを腎臓内科でカバーしており、コロナの影響で一時的に減少したものの、2021年度のPTAが536件と年々増加しています。水戸地区だけでなく、かなり遠方からも症例を紹介いただき、かなり難渋する症例も含まれるのですが、ほとんどを腎臓内科のみで対応しています。ちょっと考えにくいと思いますが、腎臓内科医なのに朝から晩まで手術室かカテ室で過ごす日があるほどです。
ここであなたも考えてみてください。
あなたが腎臓内科の専門研修を受ける時、まだ十分な専門知識のない時期に、症例数だけ多い病院で研修しても、診療に深みがでません。一方、質は高いけれど、症例の偏りがある病院で研修しても診療に幅がでません。数の点でも、質の点でも腎臓内科領域の症例をバランスよく、そして多くの症例を経験できるのが当院の特徴と自負しています。
当院では内科専門医プログラムを終えて、腎臓内科のサブスペシャルティ研修へと、腎臓専門医取得までシームレスな研修環境を提供できます。他にも透析専門医や高血圧専門医、アフェレーシス専門医などを取得することが可能です。
現在は、腎臓内科を志望している専攻医が2名在籍しており、女性医師も多くいます。家庭やプライベートとのバランスも整えながら日々研修に励むことができます。症例に困ることもなく、数と質を担保された当院で、あなたも内科専門研修そして腎臓専門医の取得を目指してください!
ご質問など、どんな小さなことでも遠慮なく、下記の問い合わせフォームからご連絡ください!
(編集長)

昨年開催した内科専門研修
プログラム説明会の一コマ
・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
【腎臓内科】ドライウェイトの話(3)
前回の続きです。
大事な点としては除水したくてもできない場合があります。低心機能の人(AS,ARを含む)、感染症など状態が悪くて血圧が低い人(血管透過性が亢進してる人)、肝硬変で腹水はあるけど血管内脱水の人、消化管出血で貧血の人などがその例で、血圧が容易に下がってしまいます。
慢性期で、も糖尿病や神経変性疾患で自律神経機能低下している人や重症下肢虚血があって透析中の疼痛がひどい人も、同様に調節は難しいです。うっ血性心不全で入院した人に関しては,DWの下方修正で血圧が1段階下がることが予想されるため,血圧が低めの時には降圧薬を一部中止してベースをあげてもらえた方が除水しやすい傾向にあります。
透析は状態が悪い患者さんにとっておそらく,みなさんが思っているよりも急変リスクが高く,循環動態としてはダイナミックな治療です。透析開始し沢山の血液が体外に出ることで循環血漿量が減り,本来であればそれを補うようにプラズマリフィリングといって血管内に水分が移動する調節機構が働きますが,上記のような原因があるとうまく働かない,もしくは調節しきれずに血圧が下がってしまいます。
そういった場合、除水のスピードをゆっくりにして長い時間をかける(臨時透析を入れて透析時間を増やす)とか、急性期であればCHDFにすることなどで対応します。透析は,途中でサボることができない治療ですが,血圧がどうしても下がってしまう,いわゆる透析困難症と言われるような方にとっては,透析のたびに血圧が下がって怖い思いをしたり,失神したりと,かなりハードな状況となります。辛い思いをさせながらどこまで透析を続けるのか,どこを体の限界と判断するのかという議論に関しては,とても難しい問題です。
(おもち)
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆専門研修向け Web版・個別病院説明会を開催しています!
直接研修医からホントのところを聞いてみませんか?
8月2日~8月31日まで開催します!
◆10分で分かります!
1月に開催された「レジナビFairオンライン2021 ~専門研修(内科)プログラム~」 での説明動画を、水戸済生会YouTubeチャンネルでご覧いただけます!
水戸済生会の内科専門研修の特徴が10分で分かります。特に、消化器内科・循環器内科・腎臓内科を志望しているあなたは、ぜひご覧ください!
【腎臓内科】ドライウェイトの話(2)
DWが適切でないと気づくチャンスは他にも複数あります。
透析患者の血圧は体液量に依存(前負荷のコントロールが自分の体ではできないため)するため,高血圧がうっ血を疑うきっかけになることもあります。また,透析後半の血圧上昇は心不全傾向(除水で心機能が改善している)を示唆し,逆に透析後半に急激な血圧低下がある場合にはDWが下げ過ぎているかもしれません。除水のスピードが多い場合など(後からお話します)は血圧が下がってしまうので一概に判断はできませんが,血圧の動きは一つの大事な指標です。
他にDWの評価の仕方としては,症状/臨床所見/血圧だけでなく,胸部レントゲンやhANP(透析後採血, 馴染みがなければBNPでみてみるのもありです)やIVC径など総合的にみて評価します。施設によっては生体インピーダンス法という体脂肪率のように水分量を評価できるやり方や,HctやBUNなどの採血結果から計算する仕方もあるようですが,自分が評価し慣れた方法で総合的にみられれば使う必要はないと思います。
ついでにですが,心不全の対応をみているとたまに気になることがあります。しばしば見かけるのは心不全+低酸素の方に人に痰の吸引を頻回にしていることです.確かに心不全の時は,肺炎を合併しやすいのもあって痰の量は多いかもしれません。サクションやマスクを外すことによる<苦しい・痛い>の刺激で交感神経が刺激され,心不全症状がさらに悪くなることが予想されるので,気道閉塞がひどい場合以外はなるべく最小限にするのが良いかなと思います。
救急外来や病棟で透析準備が整うまで待っている間,低酸素でモニターアラームはなるし,苦しそうで何かやってあげたいという気持ちもあるでしょう。NPPVを必要であれば装着することは勿論ですが,苦しいことによる不穏で忍容性がなかったり,今のご時世だとCOVID-19抗原(-)だけでも確認しないと使いにくかったり(COVID-19感染者にNPPV使用するとそのNPPVは使用後破棄になってしまいます)すぐに使用できない状況な場合もあります。
そんな時はキチンとベットでずり落ちている体勢から整えてhead upさせて,酸素を十分投与するだけでも多少安楽なる場合も多々あるので(大体苦しくて不穏で整えても頻回に直さないといけないことになることが多いです),研修医の先生は看護師さんがパパッと何気なくやっていることを一緒にやってみると良いかもしれません。
(おもち)
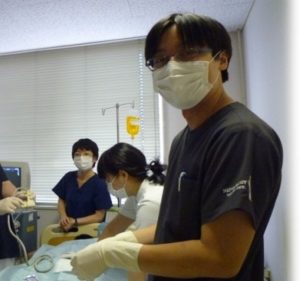
腎生検は無事終了♪
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆専門研修向け Web版・個別病院説明会を開催しています!
直接研修医からホントのところを聞いてみませんか?
8月2日~8月31日まで開催します!
◆10分で分かります!
1月に開催された「レジナビFairオンライン2021 ~専門研修(内科)プログラム~」 での説明動画を、水戸済生会YouTubeチャンネルでご覧いただけます!
水戸済生会の内科専門研修の特徴が10分で分かります。特に、消化器内科・循環器内科・腎臓内科を志望しているあなたは、ぜひご覧ください!
【腎臓内科】ドライウェイトの話(1)
こんにちは,おもちです。
以前に水戸済生会の臨床研修ブログに記事を書いた時には初期研修医でしたが,月日が流れるのは早いもので、当院の内科専攻医、腎臓内科医になりました。今回から,少し腎臓内科らしく、透析の特にドライウェイト(DW)の設定について何度かに分けてお話します。
透析患者さんは,体の水分調節が自力ではうまくできません。これは,尿が少なくなり水分排泄ができなくなるからです。体の水分バランスを保つために透析で除水を行いますが,ドライウェイト(DW)とは<透析が終わった後,何kgになっていればその人にとってちょうど良い水分量か>を考えて決めた,目標の除水量を決める透析後目標体重のことを指します。例えば,透析前体重が64kgでDWが62kgであれば除水量は64kg-62kg+0.2kg(透析回路のプライミング分)の2.2kg除水すれば透析後に62kgになり,ちょうど良い水分バランスで患者さんが過ごせる、といった具合に使います。
DWは適切でないと困ります。DWが少なすぎる=水分量が足りない場合,脱水になっていることや血圧低下が起きやすいことから、脳梗塞や心筋梗塞,シャント閉塞などの血栓症のリスクが上昇します。患者さんも,透析が終わった後,倦怠感が強く出てることで日常に支障が出たり,足が攣ったり,フラフラしてしまったりといった症状として出ます。
DWが多すぎる場合、言わずもがな心不全になります。心不全が爆発すると喘鳴や起座呼吸のように誰が見ても一発でわかる症状が出ますが,その前にも夜間に咳嗽が出るようになったり,食欲不振や下痢(腸管浮腫)として症状が出たり,胸の違和感や喉の違和感などGERDや虚血性心疾患と同様な症状を訴える患者さんもいます。透析患者さんとして特有かなと思うのは,シャント肢のむくみとして症状が現れる人もいます。
前に経験したのは,虚血性心疾患の既往のある方で,病棟で頻回にミオコールスプレーを使いたいとおっしゃる方がいました。もちろん,虚血性心疾患を疑いましたが胸部違和感があるときに心電図変化はなく,SPECTまでやってもらいましたが特に新規病変を疑う所見はありませんでした。<前にも同じ事があって体重調整してもらった>との患者さんの一言で,DWを下げたところ胸部違和感はすっかり消失しました。胸部違和感は心不全の症状で,ミオコールスプレー=前負荷が軽減された事で一時的に症状も良くなっていたんだなと、結論的には理解できましたが心不全の症状を見つけるの難しいなとつくづく感じた一例でした。
心不全は症状が顕著になる前に,なんらかの不調を患者さんは感じている場合が多いと思います.不定愁訴として見逃されてしまうことや,別の理由でDWが下げられないこと(後でお話する)もありますが,爆発する前に見つけてどうにかしてあげたいなと思いますよね。
(おもち)
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆専門研修向け Web版・個別病院説明会を開催しています!
直接研修医からホントのところを聞いてみませんか?
7月1日~7月30日まで開催します!
◆10分で分かります!
1月に開催された「レジナビFairオンライン2021 ~専門研修(内科)プログラム~」 での説明動画を、水戸済生会YouTubeチャンネルでご覧いただけます!
水戸済生会の内科専門研修の特徴が10分で分かります。特に、消化器内科・循環器内科・腎臓内科を志望しているあなたは、ぜひご覧ください!

