
専門研修ブログ
- トップ
- 専門研修ブログ
茨城県水戸市にある水戸済生会総合病院の専門研修を紹介するブログです。
初期研修を終えて、自分の専門領域を選ぶ際の参考になる情報や、その領域なら知っておくべきトピックなどを紹介していきます。
リウマチ膠原病内科の専門研修2026
今回は水戸済生会のリウマチ膠原病内科についてです。
現在リウマチ膠原病内科の常勤医2名で、指導医1名と若手スタッフが1名です。それに加えて非常勤で筑波大学膠原病内科の前教授の住田先生が来てくれています。
指導医の萩原先生は10年以上前から非常勤医師として当院で外来診療を続けていただいていましたが、常勤医となってからは近隣医療機関からの紹介も増えて、じつにさまざまな症例を経験しています。
もう一人は筑波大学膠原病内科からの派遣で、4月から新しい先生と入れ替わります。常勤の2人とも総合内科のメンバーとして、膠原病以外にもいろいろな疾患の対応をしています。
ちなみに今年度いてくれた村田先生は血液内科や神経内科の疾患もたくさん診て、かつ骨髄穿刺や骨髄生検、髄液穿刺といった手技もたくさんやったので、大学に戻ってもかなり重宝されるはずです♪
水戸済生会のリウマチ膠原病内科は、腎臓内科との緊密な協力体制があることが大きな特徴です。重要な臓器障害の一つである腎障害に対して、腎生検や血漿交換などスピーディーに診断・治療を行っています。例えば、SLEと診断された若い患者さんに腎生検を速やかに行ったら、臨床経過から予想していたよりも、より積極的な治療が必要なことが判明したことがありました。そして速やかに治療につなげて、臓器障害への進展を防ぐことができた症例は1例だけではありません。
そして、あなたがリウマチ膠原病に興味があるなら、水戸済生会はリウマチ教育施設でもあるので、内科専門医を取得した後でリウマチ学会の専門医まで取得できます。
リウマチ膠原病に興味のあるあなたの疑問や質問などお問い合わせは下記の問い合わせフォームをご利用ください。もちろん病院見学も歓迎します!
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
脳神経内科の専門研修2026
今回は水戸済生会の脳神経内科についてです。
2023年秋に脳神経内科の木村先生が常勤医として赴任され、総合内科のメンバーとして一緒に診療にあたっています。木村先生は長いこと救急診療で有名な青森の八戸市民病院で救急専門医を取得され、さらに神経内科専門医や脳神経血管内治療専門医を取得し、自身で血管内治療(脳梗塞に対する血栓回収)を行う先生です。現在も週1回はドクターヘリにも搭乗していますし、2024年春から脳神経外科医とともに24時間体制で脳血管内治療に対応できる体制を整えて、わずか1年間で県内有数の血栓回収症例数を行うまでに増加させました。
血管内治療を行った脳梗塞患者は、担当した術者の診療科(つまり脳神経内科もしくは脳神経外科)が入院管理を行っていますが、脳神経内科ではそれ以外の疾患も担当しています。具体的にはALSやパーキンソン病などの変性疾患、自己免疫性脳炎、視神経脊髄炎、てんかん重積など多岐にわたります。また認知症に対する新しい治療薬(レカネマブ、ドナネマブ)の導入も行っています。ほかにも新しい治療薬や血漿交換や免疫吸着などの症例も明らかに増加しており、茨城県の県央・県北地区でもともと少なかった脳神経内科領域に貢献しています。
内科の他の診療科に関心があるあなたにとっても、コモンな疾患である脳梗塞には、ある程度対応できるようになる必要があります。また治療可能な脳神経内科領域の疾患も、もしかしたらと専門医につなげるセンスを養っておく必要があります。そんな時に、水戸済生会の内科研修では良い環境を提供できます。
そしてもし、あなたが脳血管内治療に興味があって、脳外科ではなく内科領域にも関心があるのなら水戸済生会の脳神経内科はフィットするかもしれません。ぜひ、下記フォームからご連絡いただき、病院見学にお越しください!
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
総合内科の専門研修2026
今回は総合内科での専門研修についての紹介です。
水戸済生会は大学とは異なって地方の市中病院ですので、全ての内科診療がそろっている訳ではありません。このブログでも紹介してきたように消化器内科、循環器内科、腎臓内科は以前から症例数もスタッフも多く、県央地域での地域完結できる医療を目指して頑張っていましたが、呼吸器内科、血液内科、神経内科などは常勤の専門医がいなかったため、内科専門プログラムでは近隣施設で研修していました。
しかし、専門医がいないからと言って診療しないわけにはいきません。そこで専門研修がスタートした2016年に院内診療科として総合内科を立ち上げました。当初は、肺炎や胸膜炎、喘息やCOPDと言った呼吸器疾患や尿路感染などの感染症、糖尿病性ケトアシドーシスや甲状腺クリーゼなどの代謝疾患は総合内科で担当してきました。
じつは総合内科や総合診療科は、全国の大学病院や基幹病院に設置されていた時期がありました。しかしその多くは、他の診療科から押し付けられた症例があふれかえってしまい、結果的に消滅していったという歴史があります。そこで、水戸済生会で総合内科を発足した当初から、「研修医と専攻医の修練のための院内診療科」と位置付けて、患者数などをコントロールしてきたので、長く続けてこれたと考えています。
そんな水戸済生会に、2023年秋から脳神経内科とリウマチ膠原病内科医、2024年春から血液内科の常勤医が赴任し、これらの診療科の入院患者も総合内科で担当するようになりました。このおかげで、JOSLERに関して非常に有利になっています。特に膠原病や神経内科の症例の確保が困難なことが多いと思いますが、これらの領域も含めてJOSLER症例の確保には困ることが無くなったのは大きなアドバンテージだと思っています。
さらに、扱う疾患が非常に幅広くなっただけでなく、膠原病と血液疾患、そして自己免疫性脳炎など脳神経内科疾患はオーバーラップする部分もあるため、同じような薬剤を使用することも多くあります。このため専攻医にとってだけでなく、指導医同士でもいろいろな相談ができる貴重な場になっています。
総合内科とか総合診療科を標榜する病院はいろいろありますが、上述のように複数の領域の専門医が集まっている総合内科というのはあまりないようです。もし、あなたが内科の中でも診療科をどうするか迷っているなら、水戸済生会の総合内科は間違いなく良い環境になるはずです!
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
腎臓内科の専門研修2026
今回は腎臓内科の専門研修についての紹介です。
水戸済生会の腎臓内科は日本腎臓学会認定の研修施設で、診療内容として腎炎やネフローゼ、急性腎不全はもちろんのこと、慢性腎不全の治療選択(血液透析、腹膜透析)、透析患者のアクセス(シャント)まで行っています。腎臓内科医がいる施設はもともと多くありませんが、幸い当院にはスタッフ4名に加え、筑波大学からのローテを含めた専攻医が3名います。このため、地域の症例が集まるだけでなく、透析導入施設としての役割も大きく、透析導入数は全国トップクラスに位置しています。もちろん、他科に入院中の透析患者の合併症も含めて、多くの症例に触れることで幅広い経験を積むことができます。
さらに当院の大きな特徴が2つあります。
1つ目は、当院は茨城県立こども病院と隣接しており、総合周産期母子医療センターがあります。このため腎炎合併妊娠や透析患者さんの妊娠などの、普通の施設では、まずお目にかかれないような症例が経験可能です。腎生検や透析導入症例も多く、実に多彩な患者を経験できます。
2つ目は、透析のアクセス症例の多さです。透析患者さんのアクセス(シャント)は言ってみれば命綱ですが、残念ながらアクセストラブルは避けられません。当院ではアクセストラブルに対するPTAを腎臓内科でカバーしており、水戸地区だけでなく、かなり遠方からも症例を紹介いただき、かなり難渋する症例も含まれるのですが、ほとんどを腎臓内科のみで対応しています。ちょっと考えにくいと思いますが、腎臓内科医なのに朝から晩まで手術室かカテ室で過ごす日があるほどです。
ここでちょっと考えてみてください。あなたはどんな専門研修を受けて、どんな腎臓内科医になりたいですか?
あなたが腎臓内科の専門研修を受ける時、まだ十分な専門知識のない時期に、症例数だけ多い病院で研修しても、診療に深みがでません。一方、質は高いけれど、症例の偏りがある病院で研修しても診療に幅がでません。数の点でも、質の点でも腎臓内科領域の症例をバランスよく、そして多くの症例を経験できるのが当院の特徴と自負しています。
当院では内科専門医プログラムを終えて、腎臓内科のサブスペシャルティ研修へと、腎臓専門医取得までシームレスな研修環境を提供できます。他にも透析専門医や高血圧専門医、アフェレーシス専門医などを取得することが可能です。
現在は、腎臓内科を志望している専攻医が3名在籍しており、女性医師も多くいます。家庭やプライベートとのバランスも整えながら日々研修に励むことができます。症例に困ることもなく、数と質を担保された当院で、あなたも内科専門研修そして腎臓専門医の取得を目指してください!
(編集長)

シャントPTA前にカテ室で打ち合わせ
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
PFO閉鎖を実施しました
先月のこのブログで、PFO閉鎖デバイスの実施施設になったことを記事にしましたが、2月になって実際に2症例でPFO閉鎖を実施しました。
最初の2例はプロクタリングと言って、他施設の指導医が当院に来て、一緒に手技を行ってもらうのですが、今回は筑波大学から星先生と、エコー指導医として町野先生にお越しいただきました。
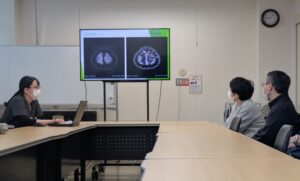
術前のカンファ風景
2症例とも脳梗塞を契機にPFOが見つかった症例で、発作性心房細動がないことも十分検討したうえでの症例です。手技も無事に終了しましたが、細かい点で配慮が必要なことなど、やはり実際にやってみるといろいろ学びがありました。
水戸済生会では、今後も脳神経外科や脳神経内科とともに、循環器内科でPFO治療に取り組んでまいります。
PFO閉鎖デバイス
(今回はアボット社のデバイス)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
「レジナビFairオンライン2026内科~専門研修プログラム~」にご参加有難うございました!
2月7日のことですがレジナビの内科専門研修にプログラムに登壇しました。土曜日のお昼というタイミングでしたが、20名弱の方に視聴いただきました。どうも有難うございました。
今までもこの時期にレジナビに登壇してきましたが、今回は初期研修医の参加が多かったのが特徴です。いつものレジナビのパターンで、前半にスライドを使っての水戸済生会のプログラムを紹介し、後半はご質問に答える形の20分です。
ホントは専攻医も参加予定だったのですが、ドタキャンになってしまい、編集長のみで質疑応答を対応しました。気を付けていたつもりですが、少々盛り気味に話していたかもしれません。ただ、レジナビでお伝えしたこととしては、水戸済生会の内科プログラムは、医局に入ることなく内科専門医やサブスぺ資格を取得できるところや、手技も含めて診療科を超えていろいろ手を出せるのが強みだと思っています。
初期研修中に専門研修先を探すのはなかなか難しいので、レジナビやWebからの情報が中心になると思います。タイミングが合うなら、ぜひ病院見学にお越しいただきたいですが、Zoomでの個別説明会も対応できます。その際には当院の専攻医たちから直接話を聞いて、進路決定の参考にしてください♪
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
消化器内科の専門研修2026
今回は水戸済生会の消化器内科専門研修について紹介します。
どの病院でも消化器内科は患者さんも多く、忙しい診療科ですが、水戸済生会の消化器内科は以下のような特徴があります。
① 高いQOL
チーム制を実効性のある形で導入しているので、仕事の時はみっちり仕事ですが、専攻医も休みの日は完全オフ。仕事と趣味を両立できます。それを実現するために、指導医と専攻医とで、上下の隔たりなく全員で力を合わせて診療しています。
② 幅広い治療手技
内視鏡治療は当然のこと、当院ではアブレーションなどのエコー下穿刺治療、血管内治療もすべて自科で行っています。また、他施設から依頼されての胃静脈瘤に対するBRTOや憩室出血や腹腔内出血も血管内治療グループと共に治療にあたりますので、消化器内科がカバーすべき、ほぼすべての治療手技+αを習得できます。
時間外の呼び出し時でも、指導医と専攻医のペアで手技を行うので安心して手技を行うことができます。このような体制で行っているので、専攻医でも経験症例が多いのが特徴です。
③ 高難度治療
EUS下穿刺治療、胆道鏡(SpyGlass)を積極的に行っており、さらに小腸内視鏡も症例を重ねています。つまり、これからの内視鏡医に求められる新しい治療技術も身に着けられます。また、外科との合同手術(LECS)も導入し、協力して治療を行っています。
④ IBD(炎症性腸疾患)診療
IBD診療も積極的に行っております。典型的初発症例の寛解導入は当然ながら、ステロイド抵抗例などの難治例、外科治療を考慮すべき重症例まで対応しています。IBDの基本治療薬である5-ASA製剤の使い分けはもちろん、栄養療法、血球除去療法、免疫抑制剤、生物学的製剤など、ありとあらゆる医療リソースを用いたIBDの幅広い治療戦略を学ぶことができます。
もし、あなたが水戸済生会の消化器内科に関することはもちろん、消化器内科を選んでよいのか?どんなキャリアがあるのか?といったご質問や疑問点があれば、遠慮なく下記の問い合わせフォームからご連絡ください!
現在の専攻医も、すでに数多くの症例を経験し、どんどん上達しています。あなたも水戸済生会の消化器内科で一緒にレベルアップを目指しましょう!
(編集長)

ICUでの出張内視鏡中
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
循環器内科の専門研修2026
今回は水戸済生会の循環器内科の専門研修について紹介します。
もしあなたが、循環器内科に興味があって
・STEMI患者のPCIをできるようになりたい
・アブレーションで不整脈を治したい
・早いうちからTAVIもMitraclipもやりたい
・PADやAortaなど心臓以外もやってみたい
これらいずれかに当てはまるなら、この先を読む価値があります。さらに、医局に入らずに循環器専門医資格を取りたいと思っているなら、必ず最後まで読んでください。
ご存じの通り、循環器内科は日中でも夜中でもERに最も呼ばれる診療科の一つで、決して楽な診療科ではありません。ですが、ホントに心臓が止まりかけた患者さんが、自分の治療でみるみる良くなって歩いて退院するという、ほかの診療科ではそれほど経験できないようなことがしばしばある、非常にエキサイティングな診療科でもあります。
さらにデバイスの進歩が目覚ましく、治療戦略が次々にアップデートされるので、それだけやりがいのある領域です。そんなエキサイティングな循環器内科を水戸済生会の循環器内科では「地域完結」をキーワードの一つに掲げて、循環器領域の大部分の診療をカバーしています。
もう少し紹介すると、水戸済生会の循環器内科はPCIではもともと県内で有数の施設でしたが、これに加えてカテーテルアブレーションやICD、CRTにも早くから取り組んでおり、今ではアブレーションも県内有数の症例数となっています。また循環器内科医が関わることの多いPADに対するEVTも県内トップクラスの症例数で、さらに心外との連携が密で大動脈弁狭窄症に対するTAVI、そしてMitraclipも順調に症例を重ねています。あなたがその気になれば、大動脈瘤や大動脈解離へのステントグラフトなど大動脈疾患の治療にも関わることができます。
さらに、少し前の記事でも紹介したように卵円孔閉鎖デバイスも使用できるようになり、脳外科と連携しながらの症例も間違いなく増えてきます。そしてこれらの症例に対応するための心エコーも年間6000件、経食道心エコーも400件を超えており、筑波大学に続く県内2番目の心エコー図学会の研修施設になります。
スタッフは、筑波大学循環器内科からの医局派遣が半分で、残りは医局に所属しない医師です。中には初期研修からのたたき上げもいます。また循環器内科の専攻医は、現在基幹型で1名と協力型(筑波大学、日本大学)で2名と少人数なので、彼らは様々な症例や手技を経験し、実力をつけてくれています。
ご存じかもしれませんが現在の専門医制度は、まず内科専門医を取得して、その後に循環器専門医になってから他の循環器領域の資格であるCVIT専門医や不整脈専門医などを取得するシステムになっています。
つまり、循環器専門医を持っていないと、いくら経験や技術はあってもその次の資格が取得できないようになっているのです。ちなみに新しいデバイスは症例数の多い施設から導入されることが多いので、あなたが専門研修施設を選ぶ時は当然考慮すべきポイントです。さらに最近では、新しいデバイスの術者になるための要件として、ほとんどの場合で循環器専門医資格が必要になっています。
あなたが循環器内科を考えているなら、最初にすべきことは内科専門医を最速で取得し、最短で循環器専門医資格を得ることです。そして、そんな時に当院は有利です。
先ほど紹介したように主要な疾患をカバーしていることに加え、県立こども病院が隣接しているため成人の先天性心疾患症例も含めて当院は症例数も多く、施設を異動することなく1つの施設で専門医取得のための症例が全部経験できます。実際のところ水戸済生会の専攻医はJOSLERだけでなく循環器JOSLER症例にも困りません。
そして専門医資格を取得後も、PCIをはじめとした各種の施設認定を受けているので循環器領域の各種の資格取得もスムーズです。しかも、大学の医局とは関係なく専門医資格を取得できるのが当院の強みです。
水戸済生会の循環器内科は内科専門医プログラムから循環器領域をじっくりと腰を据えて、技術の取得と経験症例数の確保に専念できる環境です。ぜひ、あなたも当院での内科専門医プログラムから循環専門医取得を目指してください。
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
水戸済生会総合病院の専門研修2026
今回は当院の専門研修の概要について紹介します。
当院は400床の総合病院で、救命救急センター(3次救急)を有しており、ドクターカーやドクターヘリの基地病院となっています。また、茨城県立こども病院と隣接しているため、県央・県北地区の総合周産期母子医療センターとしてハイリスク分娩などを一手に引き受けています。
専門研修は内科で基幹型プログラムを有していますが、それ以外の診療科は、筑波大学をはじめとした専門研修プログラムの協力施設として、専攻医を受け入れています。
初期研修医の定員は10名で、その中から毎年1~2名が当院の内科専門研修プログラムに進んでくれています。内科以外の診療科では、お隣の県立こども病院での小児科専門プログラム、筑波大学の産婦人科や外科系、内科系診療科が多く、そのほかに県外の施設に進む人も数名います。
ちなみに筑波大学の産婦人科や消化器外科、整形外科に進んだ人は、当院での初期研修後にそのまま半年~1年間程度当院に在籍して、経験症例数を稼いでから大学に行くケースがこの数年は多いようです。
内科専門プログラムについては、もともと消化器内科、循環器内科、腎臓内科が充実していましたが、現在では脳神経内科、リウマチ膠原病内科、血液内科も常勤医となり、内科としての診療に厚みが出て充実してきました。呼吸器内科の指導医が不在なことが弱点ですが、内科専攻医にとっての重要事項である、JOSLERの症例確保に困ることはなくなりました。筑波大学をはじめとした他施設から協力施設でのローテとして来てくれている内科専攻医も増えていますが、当院でJOSLERの足りない症例を経験できるようにさぽーとしています。
次回以降で、水戸済生会の内科専門プログラムについて詳しく紹介していきます!
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
PFO閉鎖デバイスの実施施設になりました
水戸済生会では、当院の脳神経外科と脳神経内科で脳梗塞の血栓回収を行っており、2025年の1年間で50件以上施行しています。そして、循環器内科と脳神経外科、脳神経内科が集まっての脳心カンファを月一回定期的に開催しています。
この脳心カンファでは、脳梗塞で入院した未治療の心房細動患者の治療方針を相談したり、MRI画像では脳塞栓症が疑わしいものの、心房細動がとらえられておらず、原因の分からない潜因性脳梗塞患者の検査の進め方などについて検討しています。
この潜因性脳梗塞とは、動脈硬化や心疾患など、既知の明確な原因では説明がつかず、徹底的な検査を行っても発症メカニズムや原因が特定できない脳梗塞の分類のことですが、その多くは「塞栓源不明脳塞栓症(ESUS)」として、心房細動(特に発作性心房細動)や卵円孔開存(PFO)など、見つけにくい塞栓源(血栓の発生源)が原因であると考えられています。ESUSの再発予防のために詳細な検査(長時間心電図、心エコーなど)を行って診断を確定させ、脳梗塞の再発予防を行うことが重要ですが、当院でも心エコーや経食道心エコーの検査増加に伴い、PFOが見つかることが増えています。
このPFOに対する治療としてPFO閉鎖デバイスがありますが、実施のために様々な基準があり、今までは大学病院などの限られた施設に限られていました。幸い、施設基準が若干変更され、当院でもPFO閉鎖デバイスでの治療を行える環境が整いました。茨城県内では当院の他に筑波大学と土浦協同病院の3施設しかありませんので、患者さんのニーズにお応えできるよう、脳外科や脳神経内科と一緒にPFO治療に取り組んでまいります。
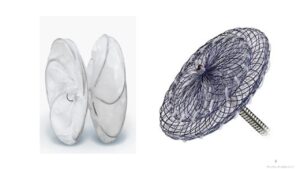
PFO閉鎖デバイス
(左:ゴア社のデバイス、右:アボット社のデバイス)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓

