
専門研修ブログ
茨城県水戸市にある水戸済生会総合病院の専門研修を紹介するブログです。
初期研修を終えて、自分の専門領域を選ぶ際の参考になる情報や、その領域なら知っておくべきトピックなどを紹介していきます。
STが上昇するのはSTEMIだけ?
オンコール当番だったある休日、ERから電話がかかってきました。
「60歳代の女性が自宅で倒れているのを発見されて、救急搬送されました。バイタルは大丈夫ですが、心電図の胸部誘導でST上昇を認めます。前壁のSTEMIだと思うのですが・・・・。」
STEMIなら、もちろんPCIをするので「すぐに病院に向かうので、心カテコールをお願いします」と返事しました。ただ、発症時間を知りたくて当直医に「何時ごろからの胸痛ですかね?」と聞くと、「意識レベルがヘンで、胸痛の訴えははっきりしません。」とのこと。
さて、この情報だけですが、あなたは鑑別に何を考えますか?
↓
↓
編集長はSTEMIなのに、意識障害を伴っているのがひっかかりました。胸痛がはっきりしないSTEMIはありです。でもSTEMIだけで意識レベルが悪くなることは通常ならありません。では、他に鑑別を挙げるとすると?
↓
↓
病院に向かいながら編集長が考えたことは「大動脈解離」でした。上行大動脈の解離が、冠動脈に及べばSTEMIになるし、腕頭動脈や左総頚動脈に及べば脳梗塞などを来すからです。ただし、解離に伴うSTEMIは右冠動脈を巻き込む下壁梗塞が多いのですが、今回のST上昇は前胸部誘導というのが合わない点です。
さて、病院に到着して患者さんのところに行ってみると確かに意識清明とは言えない、でも麻痺はないし、血圧の左右差もない状況でした。あまり大動脈解離っぽくないな、と思いながらエコーをあてましたが、少なくとも上行大動脈に解離のフラップは見えません。
そのままカテ室に搬送しようと思いつつ、救急科の先生にCTチェックを勧められてあまり乗り気ではないものの、チェックすることに。そしたらこんな画像でした・・・。
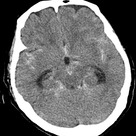
さて、この症例の答えは何だかわかりますか?
↓
↓
答えは、くも膜下出血(SAH)。そしてSAHを契機としたたこつぼ型心筋症でした。
たこつぼ型心筋症はもともと日本から報告された疾患概念ですが、STEMIと同じように胸痛とST上昇をきたします。しかし冠動脈に有意狭窄がなく、たこつぼのような特徴的な左室造影で診断されます。海外でもTakotsubo Cardiomyopathyで通用しますが、Stress CardiomyopathyとかApical ballooning syndrome、Catecholamine induced cardiomyopathyとも言われます。
情動ストレスなど、過度のストレスによって、カテコラミンが多量に分泌されることで、心筋障害や心筋の微細循環障害を来すのが原因ではないかと言われています。(JACC:72, 1955-1971, 2018) 当然SAHなどの頭蓋内のイベントでカテコラミンが多量に分泌され、たこつぼ型心筋症を起こします。
今回はSAHによって意識障害を来し、倒れていた。さらに、SAHを契機にたこつぼ型心筋症を起こし、STが上昇していたと考えられました。
よく遭遇する疾患の中から「なにか違う?」と重篤な疾患を見つけだす感覚は大事です。ただ、それには丁寧に臨床を積み重ねて経験値を上げていく必要があります。
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
医局に入った方がいいのか? 2022
この記事は昨年このブログにアップして、プチ炎上した記事です(笑)。
決して炎上狙いではありませんが、今年も研修医らと進路について話をする時こういった話題になるので、今年もアップすることにしました。あなたのキャリアは、あなた自身のものです。自分の進路を主体的に決める際の参考にしてもらえればうれしいです。
(編集長)
~~~~~~~~~~~~~~~
専門研修について相談を受ける時に、よくある質問の一つが「医局に入った方がいいのでしょうか?」というものです。
きちんと数えた訳ではありませんが、外科系の専門研修プログラムは、各大学が基幹型となったものが多く、一方で内科系の専門研修プログラムは、市中病院が基幹病院となったプログラムが多くあります。一口に医局と言ってもいろいろな役割があるので誤解されると困りますが、ここでは内科系で内科専門医やサブスペシャルティ領域の専門資格を取得するという点で編集長の考えを述べたいと思います。
結論から言うと、内科系では医局に入らなくとも専門医資格もサブスペシャルティ領域の専門医資格も取得することができます。逆に、医局に入ると安心というイメージがありますが、ボーっとしていると専門医取得のための症例が少ないとか、研修施設での研修期間が微妙に足りないなど、苦労している先生を何度か見かけたことがあります。
ここで編集長の個人的な話をさせてください。編集長は地方の国立大学を今から25年前に卒業しました。当時は今のような初期研修制度も専門研修制度もありませんでしたから、ストレート研修と呼ばれた、卒業と同時に各診療科の医局に入る人が9割以上でした。編集長はスーパーローテート方式を採用していた病院に関心が向きました。そして鎌倉にあるT洲会の病院で初期研修を行いました。
初期研修はきつかったですが、ヤバいほど多くの症例を経験しましたし、いろいろなことをやらせてもらいました。小児科や産婦人科の知識は、その時のレベルしかありませんが、今でもとても役立っています。3年目から内科に進むことを決めて、膠原病以外のほぼすべての内科をローテートして、5年目に内科チーフレジデントも1年間勤め上げて、T洲会をやめました。その後はT洲会の時に世話になった先生を慕って小さい病院に4年ほど勤務し、ご縁があって水戸済生会に平成17年からお世話になっています。そして今まで医局というものに所属したことは一度もなくやってこれました。
この間に資格取得は一通りしました。認定内科専門医、循環器専門医、CVIT専門医、ICD・CRT植え込み認定医、脈管学会専門医、IVR専門医などです。留学はしていないので、そこは今でもコンプレックスです。学会発表は当然していますが、原著論文はなし(あっても当時の上の先生が書いてくれたもの)。でも、多施設臨床研究に参加していたご縁で、某学会のガイドライン作成の仕事に携わるという貴重な経験もできました。
何が言いたいのかと言うと「専門医などの資格取得に関して医局に入っていなくて困ったことはない」ということです。
医局をうらやましいと思うこともありますが、あなたが教授を目指すなら別として、SNSでいろいろな先生と繋がれる今は、市中病院で臨床の実力を付けながら、関心のある領域の臨床研究を行ったり、海外留学を狙うことは可能です。
また、医局に入らないということは自分のキャリア(仕事先や留学など)を自分で決めないといけません。あたりまえのことですが、自分の希望通りに進むために何をすべきか? 何を身に付けないといけないのか? を自分でリサーチして、判断して、行動することが必要です。これから時代がどう変化するかわかりません。今までの勝ちパターンが通用しなくなる可能性が大と考えるなら、キャリア選択に自由度があるのは大きな魅力だと思います。
あなたが医局という選択肢しか考えていないのなら、医局以外という選択肢も考えてみてはいかがでしょうか?
水戸済生会の内科専門研修は、医局に入らずに内科専門医、腎臓内科、循環器内科、消化器内科のサブスぺ専門医資格を取得できます!下記の質問フォームやZoom説明会をぜひご利用ください!!
(編集長)

・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
どんな専門医を目指すのか?
クリニックから80歳の狭心症患者が紹介されてきました。ADLは自立していますが、腎硬化症のためCr3.5㎎/dlと腎機能の低下があります。この1か月で労作時の胸痛が増悪傾向です。すでにクリニックでアスピリンと硝酸薬が処方されていますが、症状は改善なく、悪化傾向。心電図ではST上昇はないけど、労作でST低下を認めます。
腎機能に問題なければ、増悪傾向にある不安定狭心症として早期に心臓カテーテル検査やPCIをやりたいところです(ガイドライン的
にもOKです)。
ところがよく話を聞くと、あなたのところに紹介される前に別の病院を受診していて、その病院の循環器内科専門医に「心カテをやら
ないといけないけど、腎機能が悪いのでうちでは対応できない」と言われたそうです。
これってどうでしょう?
(循環器専門医の役割は何かという質問に置き換えて、あなたなりに考えてみてください)
高齢の患者さんでは、併存疾患があるのが当たり前と言えます。腎機能が悪くて心カテがためらわれる患者さんは編集長の外来にもたくさんいます。編集長なら、カテができないなら、抗血小板療法を強化する、β遮断薬を限界まで増やす、エビデンスとしては高くないけどニコランジルなどの抗狭心症薬を追加する、、、など内服薬をモリモリにして何とか症状を抑えこむことを試みます。あくまで編集長の印象ですが、5~6割は心カテなしで何とかコントロールできるように思います。
ガイドラインに沿った診療をするのは、専門医でなくともできることですが、ガイドラインに沿った患者さんばかりではないのが実臨床です。「心カテができないから、うちでは対応できません」ではなくて、心カテができない患者さんを何とかするのが専門医の役割ではないかと思うのです。
あくまで編集長個人の考えですが、多くの問題を抱えている患者について、おかれた条件の中で最適解を考えて出して、実行していくのが専門医の役割の一つだと思いますし、あなたにもそんな専門医になってもらいたいと考えています。
水戸済生会の内科専門研修では、地域の基幹病院としていろいろな背景をもった患者さんの診療を行います。患者さんにとっての最適解を考えていく場をこれからも提供していきます。
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
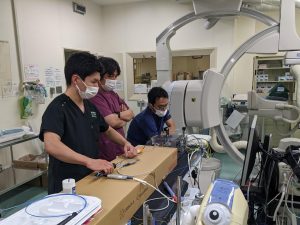
アブレーションのトレーニング
水戸済生会の循環器内科は「地域で完結できる循環器診療」を旗印に、虚血性心疾患や不整脈、心不全など幅広く診療に取り組んでいます。その中でも不整脈診療はこの数年で大きく変わりました。
筑波大学循環器内科の前教授である青沼和隆先生が、当院の最高技術顧問として着任してからカテーテルアブレーション治療が激増しました。もちろん、それまでもPSVTやAfに対するアブレーションは行っていましたが、非持続性心室頻拍や持続性心室頻拍など対象となる疾患も大きく広がり、昨年度(令和3年度)は314件のアブレーションを施行しています。おそらくこの調子だと今年度は350件は確実に超えると予想しています。
そんなアブレーションも成功率を上げるには細かいカテーテル操作が必須です。当院のメインオペレーターの長谷川先生の指導のもとで、ときどきシュミレーターを使ったトレーニングをしています。

不整脈は目に見えるものではないのですが、波形を見ながらどう攻略していくかを考えるのは非常に面白いところです。基本的なアブレーションカテーテル操作を勉強しつつ、実際の症例を経験して、引き出しの数を増やしていくのが重要です。
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!

