
専門研修ブログ
茨城県水戸市にある水戸済生会総合病院の専門研修を紹介するブログです。
初期研修を終えて、自分の専門領域を選ぶ際の参考になる情報や、その領域なら知っておくべきトピックなどを紹介していきます。
【お知らせ】内科専門研修プログラム説明会
J2のあなたは来年の研修先をどこにするか、いろいろとリサーチ中かと思います。当院のJ2も、大学などの他の施設に見学に行き始めています。
専門研修を始めるには、専門医機構に専攻医登録をして、診療科と研修施設を決める作業が必要になりますが、登録開始のスケジュールはまだ発表されていません。専門医機構と各学会だけでなく、都道府県との調整があるので意外と時間がかかります(昨年は11月から登録開始でした)。
さて、当院では基幹型の内科専門研修プログラムを有しており、特に腎臓内科、消化器内科、循環器内科は内科専門医を取得後に異動することなく各サブスペシャルティ領域の専門医資格を取得できる施設です。
昨年は6月に院内向け、9月に院外向けの説明会を開催しましたが、今年は動きが前倒しになっている印象で、このところお問い合わせいただくことが増えてきました。今年も昨年同様に院内の初期研修医向けに説明会を下記の日程で開催しますが、院外からの参加も歓迎します。ご都合のつく方はぜひご参加ください。なお、J2が対象ですが、関心のある方なら医学生でもJ1でもご参加いただけます。
【水戸済生会 内科専門研修プログラム説明会】
日 時:2022年6月26日(月)
18時開始(40分程度の予定です)
場 所:本館3階 第一会議室
内 容:①内科専門研修の概略
②消化器内科の専門研修について
③腎臓内科の専門研修について
④循環器内科の専門研修について
申し込み方法:下記リンクの問い合わせフォームからお申し込みください。フォーム内の「お問い合わせ内容」欄に「内科専門研修プログラム説明会参加希望」と入力し、送信して下さい。
あなたの参加をお待ちしています♪
(編集長)

・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
大動脈弁狭窄症(重症度分類)
今回はASの重症度分類についてです。
まず、ASに基づくと考えられる自覚症状を有するか否かで、症候性と無症候性に分類されますが、症候性の場合は無症候性以上に予後不良であることが分かっています。つまり重症度がより高いと判断する必要があります。
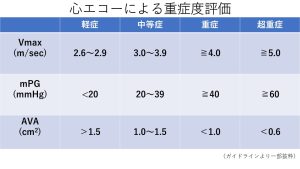
そして通常では、ASの重症度評価は心エコーで行います。その際の指標は、大動脈弁口面積(AVA)と大動脈弁最大血流速度(Vmax)、大動脈弁平均圧格差(mPG)の3つを覚えればOKです。
まずAVAから。覚えておくべき数字は「1㎠」と「0.6㎠」です。正常のAVAは3~4㎠ですが、≧1㎠なら軽症もしくは中等症、<1㎠なら重症となります。さらに<0.6㎠を超重症と呼んでいます。なお、AVAを体表面積(BSA)で補正した値(AVAI)が<0.6㎠/㎡も重症と定義されますが。無理に覚えておかなくても構いません。
ここでAVAの弱点を押さえおく必要があります。AVAの求め方には。エコーで短軸画面をトレースする「プラニメトリー法」と、「連続の式」と呼ばれる左室流出路血流速から求める方法があります。プラニメトリー法は石灰化のため正確にトレースすることは困難で、わずかにトレースが異なるだけで、値が全然違ってきます。連続の式から求める方法はパルスドプラ法を用いますが、正確な流速の評価にはドプラビームと血流の方向が一致することが大事です。心尖部から計測することが多いものの、他の方向からもしっかり確認する必要があります。
次にVmaxとmPGについて。連続波ドプラ法によって大動脈弁最大血流速度、最大圧較差(maxPG)、mPGを求めます。ただし、計測が簡便なものの大動脈弁圧較差は弁通過血流量に依存するために、血流量低下(前負荷減少や左室サイズ減少および機能低下)により AS は高度であるにもかかわらず圧較差が少なかったり,血流量増加(甲状腺機能亢進・大動脈弁逆流の合併や貧血など)により AS は軽度であるにもかかわらず圧較差が大きかったりします。そこでAVAと合わせて評価する必要があります。
VmaxとmPGでおさえておくべき数字は、Vmaxの「4.0m/sec」と「5.0m/sec」、mPGでは「40mmHg」と「60mmHg」です。重症ASはVmax≧4.0m/secないしmPG≧40mmHg、超重症ASはVmac≧5.0、mPG≧60と定義されます。
ただし、AVA<1.0㎠でもVmax<4.0、mPG<40mmHgの低圧格差を示す低流量低圧格差(low flow, low gradient)のASがあり、ここが混乱してしまうところです。この点については次回に紹介します。
参考:弁膜症治療のガイドライン2020年改訂版
(編集長)
・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
大動脈弁狭窄症(病因・頻度・自然歴)
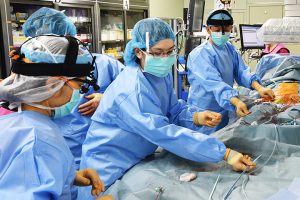
大動脈弁狭窄症(AS)は高齢者に多く、内科的治療には限界があって、最終的にはTAVI(経カテーテル大動脈弁植え込み術)もしくは外科的弁置換(SAVR)が必要な疾患ですが、手術のタイミングが問題になる疾患です。
水戸済生会ではASに対するTAVIを行っていますが、開心術をためらうような高齢の患者さんにとって非常に有効な治療になります。しかし、出来るからと言って何でもTAVIという訳でもありませんし、ASの診断は意外と難しいところがあります。
そこで今回から、当院での経験も織り交ぜながら、ガイドラインをベースにASについてまとめてみようと思います。
【病因・頻度】
ASの病因としては、リウマチ性や加齢に伴う変性性、先天性などがありますが、本邦では加齢に伴う変性性が大部分を占めています。先天性には一尖弁、二尖弁、四尖弁とあり、二尖弁が最多で、一尖弁と四尖弁は稀です。有病率は全人口の0.5~2%で,男女比は3:1と男性に多く、二尖弁のASに遭遇するのは決して稀ではありません。
ASの頻度は70歳未満では1%未満ですが、80歳以上なら7%程度(約15人に1人)と言われています。これは日常診療でASに遭遇する頻度と実感として合致しています。
【病態】
ASの病態は大動脈弁の狭窄に伴う慢性的な左室への圧負荷です。圧負荷の結果として左室肥大の進行,左室線維化の亢進などが生じ、左室機能障害(つまりEFの低下)を生じるという流れです。ASの手術適応を決めるうえでEFは重要ですが、中等症以下のASの時点からEFが低下し始めて、その後急速に50%未満まで低下することを認識しておく必要があります。
大動脈弁自体の経時的な変化は、当初は弁狭窄を伴わない大動脈弁硬化ですが,その後は大動脈弁尖の肥厚、線維化、石灰化が生じ,ASに至ります。この弁の変性を促進させる因子はいろいろ検討されていて、動脈硬化と重なるとも言われますが、それを否定するデータもあって、現状では動脈硬化とは別物と考えられています。
【自然歴】
AS患者の自然歴としては心不全、失神、胸痛などの自覚症状が出現すると平均余命は2~3年というは有名です。他にも有症状となった後の重症AS患者の予後は手術を拒否した患者の平均余命は、狭心痛出現後が45ヵ月、失神後が27ヵ月、心不全後が11ヵ月という報告もあり、有症候性の重症AS患者の予後が不良であることは間違いありません。無症候性の重症ASも同様に予後は不良ですが、突然死のリスクは年1%程度とされ,無症状のままAVRを受けることなく経過をみることができた場合の5年生存率は93%という報告もあるようです。
なお、先天性の場合は、大動脈拡大や大動脈解離を伴いやすいとされていますが、それを否定するデータもあるようです。
参考:弁膜症治療のガイドライン2020年改訂版
(編集長)
・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
右室梗塞
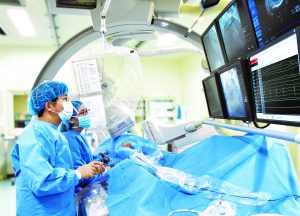
STEMIが来た時は、患者さんを急いでカテ室に搬入し、さっさと再潅流を得たいところです。でも、STEMIは刻々と状況が変わりやすく、ERで待っている間にVTやVfを来すことがあります。そんな時は当然除細動ですし、もし心源性ショック、肺水腫となっていれば、先に挿管が必要になります。こう言った命に直結するイベントに適切に対処して、患者さんが元気になるのが循環器医の醍醐味の一つです。今回はSTEMIの中でも、取扱いに注意が必要な右室梗塞についてまとめてみようと思います。
右室梗塞は右冠動脈の心筋梗塞のことではありません。右冠動脈の近位部が閉塞することで、左室の下壁領域が壊死に至るだけでなく、右室の壁運動が障害された結果、右室から肺動脈への拍出が出来なくなり、左室への潅流が減って血圧低下に至るものです。下壁や後壁梗塞の25%~50%に合併するとされています。
STEMIの時に血圧低下に至るのは、通常は左室の収縮が低下して肺うっ血を来すパターン(心原性ショック)が多いのですが、右室梗塞では肺動脈への血流が低下するので、肺うっ血を来さずに、頸静脈の怒張を来します。
と言うことで、もしあなたが下壁の心筋梗塞患者に遭遇した時に、
①血圧が低く
②SatO2が下がっていない(=肺うっ血がない)
この2つがあれば、右室梗塞を疑いましょう。
身体所見としては、頸静脈怒張の有無を短時間で確認し、心電図では下壁梗塞(Ⅱ、Ⅲ、aVF)でのST上昇を確認したら、次にV1のST上昇がないかを確認します。V1のST上昇は右冠動脈近位部の閉塞を示すからです。さらにV4の電極を、胸骨を挟んで反対側に付け替えて(V4Rと言います)心電図を記録し、ST上昇があれば確実です。
さて、混乱しやすいのは治療です。
心筋梗塞ですから、速やかにPCIなど再灌流療法を行うのは言うまでもありませんが、心筋梗塞なら硝酸薬とか、肺うっ血を伴っていれば利尿剤を使いたくなりますよね。しかし右室梗塞では利尿薬や硝酸薬、モルヒネを使用するのはアブナイです。前負荷が低下すると、さらに血圧が下がるからです。逆に生理食塩水などで輸液をどんどん入れる必要があります。そして右室から肺動脈への拍出を増加させる目的でカテコラミン(ドパミン、ドブタミン)を使用します。(閉塞性ショックの対応)
初期対応を間違えずに行えば、PCI後には比較的速やかに血圧が落ち着くことがほとんどですが、遷延する時はIABPやECMOの使用を考えます。
(編集長)
・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
病院見学のススメ・・・専門研修編
新年度になってあっという間に1か月が過ぎました。新型コロナも時々遭遇しますが、昨年や一昨年と比べたら平和になりましたね。
さて、J2のあなたは来年度からの専門研修プログラムをどうするか、どこに、いつ見学に行くべきかをそろそろ考えていると思います。もしかしたら、そもそもどの診療科にしようかと決めかねているかもしれませんが、見学に行こうと思えば夏休みとかを気にせずに、有休をとっていつでも行けます。専門研修プログラムを決めるのは、専門医機構が次年度の専攻医登録を開始する秋(2022年は11月から開始でした)ですが、まだ時間があると思わないで、少しずつでも情報収集を始めるのが良いと思います。
水戸済生会には基幹型の内科専門研修プログラムがあり、おかげさまで昨年度は定員いっぱいの4名に来ていただくことができました。今年度も既に病院見学にお越しいただいた方もいて、年々前倒ししている印象です。そこで、当院に限った話ではなく、専門研修プログラムを決めるときのポイントを紹介します。
①各施設のプログラムに目を通しましょう。
各領域の基幹学会が専門研修プログラムを取りまとめてWebで見れるようにしています。どれも「研修の理念」とかで始まるので、ぱっと見で読みにくい印象ですが、待遇などのところは毎年見直しが入っているので、チェックしておくのが良いです。また基本的に1つの施設だけで研修する訳ではないので、ローテーション可能な施設もここから知ることができます。参考までに、内科学会のサイトのリンクを貼っておきます。
②気になる病院には、可能な限り病院見学に行くべきです。
最近ではレジナビなどのイベントでも専門研修プログラムを紹介するものが増えてきました。でも、なかなか参加できるわけではありませんので、情報収集はまだまだ口コミや先輩のツテというのが多いようです。だとすればなおさら、気になる病院や候補の病院には可能な限り病院見学に行ってください。
さらに大学の医局も各種イベントに力を入れるところが増えています。医局の先生達や研究内容などを知れるチャンスですので、できるだけ参加しましょう。
③病院見学に行った際のポイントは・・・、
指導医クラス(大学の医局なら医局長)の話は、半分程度に聞いておけばOKです。なぜかと言えば、基本的にイイことしか言わないからです。何とか先輩になる専攻医から直接話を聞きましょう。病院見学の際にはコンタクトをとれなくとも、指導医に紹介してもらうなどして、後日でも実際に働いている専攻医とコンタクトをとる努力をしてください。そしてあなたの知りたいことを質問してみましょう。待遇や他施設のローテーション状況など、プログラムに書かれていない情報を得ることができます。また内科であればJ-OSLERの進み具合やサポートなども聞いておくと役に立つと思います。
そしてカテ室や内視鏡室、エコー室など、実際に案内してもらい、専攻医たちの元気の良さや看護師さんや技師さんたちの雰囲気にも注目してみると良いと思います。
④できるだけ複数回行きましょう。
専攻医を採用する時に、定員越えで選抜する施設は少ないと思いますが、気になっている病院には複数回見学に行くことをおススメします。なぜかと言えば、先輩となる専攻医と話すチャンスが増えて、あなたのイメージしている専門研修とのギャップを少なくできるはずです。さらにあなたの存在が相手の記憶にも残りやすくなります。初期研修医の採用はマッチングという、手だしできないシステムが介在していますが、専門研修ではそのようなシステムはありませんので。
⑤水戸済生会に見学に来ていただいた時は
・希望診療科の専攻医について、できるだけ内視鏡やカテなどに一緒に入ってもらうようしています。
・昼食時に専攻医や指導医と話をする時間が確保しています。ここで、聞きたいことを全部聞くことができるはずです。
・あなたと同じJ2の研修医とも情報交換できるようにしています。
忙しい仕事の合間に見学に行くのは大変ですが、悔いのないように情報収集をしてください。
水戸済生会では専門研修プログラムのための病院見学を随時受け付けていますので、下のリンクからお申し込みください!
↓
(編集長)

・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!

