
専門研修ブログ
茨城県水戸市にある水戸済生会総合病院の専門研修を紹介するブログです。
初期研修を終えて、自分の専門領域を選ぶ際の参考になる情報や、その領域なら知っておくべきトピックなどを紹介していきます。
CLTI 創傷治療(3)
改訂されたガイドラインをもとにCLTIについて紹介しています。
創傷治療の続きで、今回は創傷治癒を促進する治療についてです。この辺りの知識は循環器内科医にとって良く分からないことばかりですが、ちょっとだけでも知っておくと形成外科医との会話がすごく理解できるようになります。
④創傷治癒を促進する治療
・局所陰圧閉鎖療法(negative pressure wound therapy: NPWT)
比較的大きな創傷で壊死組織が除去され感染が制御された後に、肉芽形成を促進させる目的でNPWTを行います。慢性創傷における世界的標準治療法だそうです。「V.A.C療法」の方が聞いたことがあるかもしれません。臨床的には創傷の収縮、肉芽形成の促進、滲出液の排出、浮腫軽減などの効果を有するそうです。最近はNPWTに周期的自動洗浄液注入器を追加したNPWTi-d(negative pressure wound therapy with instillation and dwell time)というものが使用可能となったそうです。「Veraflo™(ベラフロ)」という商品名ですが、壊死組織が遺残している時期から使用可能で、デブリードマンが可能なNPWTという位置づけになっているようです。
・創傷被覆材
創傷被覆材はいろいろな種類があって、どれを使えばよいのか迷いますが、そもそも比較的小さな創傷やNPWT後の治療に適応があり、湿潤環境を維持し、上皮化を促進させる目的で使用されます。注意点はかえって感染を起こすことがあることです。これを回避するには、創傷内の滲出液の量と創傷の形態に応じて創傷被覆材を選択するのが良いそうですが、循環器内科医にはちょっとハードルが高いので、詳しい看護師さんや形成外科にその都度相談しています。
・栄養療法
現在のところCLTI患者に対する栄養療法が下肢救済につながるというエビデンスはありません。また本邦では透析患者のCLTIが圧倒的に多いという特殊な事情もあると思いますが、常識的なところとして創傷治癒の観点から栄養サポートチーム(NST)による適切な栄養管理を行うべきです。ガイドラインにはアルギニン,ビタミンC,亜鉛などを強化した栄養補助食品を付加する栄養療法を行うことも記載されています。
(参考文献:日本循環器学会・日本血管外科学会 2022年改訂版末梢動脈疾患ガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
CLTI 創傷治療(2)
改訂されたガイドラインをもとにCLTIについて紹介しています。
前回は創傷の評価についてでしたが、今回はWound bed preparationと血行再建についてです。
②Wound bed preparation/デブリードマンと小切断
Wound Bed Preparationという概念は外科医にとっては当たり前の概念ですが、循環器内科医には聞きなれない言葉です。これは慢性創傷を治療に反応する創傷に変換することを目的とした標準的な創傷治療概念で、①Tissue/Devitalized Tissue(壊死組織)、②Infection(感染)、③Moisture(滲出液)、④Edge(創縁)のポケットの4項目(頭文字をとってTIMEと呼びます)に対して評価と治療を行っていきます。
これら治療には優先順位があり、①Tissue、②Infection、③Moisture の順に評価・治療を行うとされ、Tissue にはデブリードマン、Infection には外用抗菌薬、Moisture には陰圧閉鎖療法(NPWT) と創傷被覆材で対応していきます。Edge(創縁のポケット) は外科的切除または切開を行います。
CLTIでは特にデブリードマンと感染管理が重要とされ、感染と虚血のいずれかより重症な方の治療を優先して行うことを原則で、いずれかを先行する場合でも両者の間隔はできるだけ短くすべきです。当院では形成外科と相談して、感染が強くなければ血行再建の翌日もしくは2日後に切断術やデブリを行うようにしています。
他に小切断(踵を残す切断法)では、我々がアーチ(動脈弓)と呼んでいる足背動脈と足底動脈の交通枝を温存することや、足底組織を可能な限り温存するなどの注意点があるので、形成外科とよく相談することが大事です。
③血行再建
感染と虚血の両者を認める場合で、特に高度感染を認める場合に血行再建術を優先すると敗血症または虚血再灌流障害のために患者の全身状態が急速に悪化する可能性があります。手術室の枠がないので切断は来週になるけど、先にEVTをやってしまおうと軽く考えていると痛い目にあうので注意が必要です。前述の通り、感染と虚血のいずれかより重症な方の治療を優先して行うことを原則で、いずれかを先行する場合でも両者の間隔はできるだけ短くすべきです。
(参考文献:日本循環器学会・日本血管外科学会 2022年改訂版末梢動脈疾患ガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
CLTI 創傷治療(1)
改訂されたガイドラインをもとにCLTIについて紹介しています。前回までは、CLTIの評価と血行再建について紹介してきました。今回からは創傷治療についてです。
CLTIは基本的に虚血があることが前提の概念ですので血行再建は間違いなく重要ですが、単に血行再建をすれば傷が治る訳ではないので、創傷治療をどう進めていくかという点を理解しておく必要があります。各施設で創傷管理を誰がするかは異なると思いますが、当院では形成外科に管理をお願いしています。
創傷治療は次の8項目に分けて考えていきます。
① 創傷の評価(虚血/ 感染)
② wound bed preparation/デブリ―ドマンと小切断
③血行再建術
④創傷治癒を促進する治療
⑤再建軟組織の切断
⑥免荷装具
⑦リハビリテーション
⑧再発の予防/予防的フットケア
①創傷の評価について。
虚血と感染についてはWIFI分類を用いましたが、原則として血行再建を先行して行ってから、デブリードマンなどの局所治療を行います。もちろん血行再建とデブリードマンを同時に行っても問題ありませんが、創傷治癒過程は血流が改善しないと開始されないので、血行再建を行わずに虚血状態で外科的デブリードマンを行うと、さらに悪化してしまいます。血行再建は創傷治癒が得られるとされるSPP>40㎜Hgを目標に行います。
ただし、感染が広範囲で高度な場合は早期にガス壊疽または敗血症への進行を防ぐために、緊急でデブリ―ドマンまたは大切断を決断しないといけないことがあります。また、明らかな感染のある組織のみを先ず切除し,再建せずに創傷を閉じることのないダメージコントロール手術が施行されます。全身状態が安定した後で軟部組織再建手術を行います。もちろん抗菌薬の投与も必要になります。
そこまで対応を急がなくて良い状況であっても、創傷は必ず自分の目で確認するようにします。創傷の部位と創傷の深さ、さらに深い潰瘍や骨露出の有無を形成外科に伝えると良いと思います(骨露出は骨髄炎の可能性を念頭に置くためです)。
(参考文献:日本循環器学会・日本血管外科学会 2022年改訂版末梢動脈疾患ガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
CLTI 治療(血行再建・2)
改訂されたガイドラインをもとにCLTIについて紹介しています。
前回から治療について紹介しています。CLTIの血行再建を外科的バイパス手術にするかEVTにするかは、患者リスク、創傷の状態、血管の病変部位を考慮して決めることが推奨されています。
患者リスクでは2年以上の予後が予想される場合や、バイパスに用いる自家静脈がある時は外科的バイパス術を考慮していきます。創傷の状態では、創傷範囲が広い場合は外科的バイパス術を、創傷範囲が小さければEVTを考慮しますが、今回は血管病変部位での考え方です。
ガイドラインでは血管病変部位を以下のように分けています。
①大動脈腸骨動脈 Aorto-iliac(AI)領域
②総大腿動脈 Common femoral artery(CFA)領域
③大腿膝窩動脈 Femoropopliteal(FP)領域
④膝下動脈領 Infrapopliteal(IP)領域
⑤足関節以下 Inframaleoolar(IM)領域
①のAI領域はEVTが第一選択(ClassⅠ)となっています。
②のCFA領域では、孤発性のCFA病変なら外科的に血栓内膜摘除術(Thromboendoarterectomy:TEA)が第一選択(ClassⅠ)ですが、AI領域から連続した病変ならEVT+TEAのハイブリッド(ClassⅠ)となっています。
一方でCFAへのEVTは意外と成績が悪くないというデータもあるので、将来的にもバイパス術を行なわないようなリスクの高い患者さんにはEVTもありかもと記載されています。ちなみに当院でもそれなりに経験がありますが、確かに少なくとも短期~中期では悪くありません。
CLTIは通常,マルチレベルの閉塞性病変に起因して発生しますが、AI領域のみ、CFA領域のみ、そして③のFP病変のみが原因となることはまれで,多くは④のIP病変との複合病変です。特に組織欠損を伴う患者においては,FPとIPを複合病変として考える必要があります。ただし、具体的にどうすると良いかについては確立されたものはまだありません。
そういった背景を踏まえて、③のFP領域では浅大腿動脈(SFA)の閉塞長が長いもの(≧25㎝)は外科的バイパス術、短いもの(≦25㎝)はEVTとなっています(ともにClassⅠ)。外科的バイパス術なら自家静脈をグラフトに用いるのが推奨(ClassⅠ)ですが、人工血管の使用も可(ClassⅡb)となっています。ホントは外科的バイパス術が良い症例でも、自家静脈がないとか患者リスクが高い場合はEVTもあり(ClassⅡa)としています。
④のIP病変については、2年以上の予後が予想される患者で自家静脈グラフトがあれば外科的バイパス術ですが(ClassⅠ)、それができない患者に対してはEVTを考慮する(ClassⅡa)となっています。
IP病変へのEVTの基本は,3本ある膝下動脈のうち解剖学的に最も治療難易度の低い血管を1本再疎通させること(in-line flow to the foot)と言われていますが、標的血管の選択に関する統一した見解はまだありません。複数の膝下動脈へのEVTは有効だと思いますが、ガイドラインではClassⅡbの推奨となっています。
⑤のIM領域については、患肢の予後に強く影響します。しかし切断回避などの効果は示されておらず、現時点では創傷治癒遅延をきたしている場合にEVT を考慮してもよい(Ⅱb)、という位置づけです。当院でもできるだけ血行再建を試みていますが、上手くいくこともありますが、石灰化の強い長期透析患者さんでは残念ながら歯が立たないのが現状です。
結局のところ、CLTIの血行再建は患肢が重症なほど外科的バイパス術が向き、患者リスクが高いほどEVTが望ましいと言えます。しかし、外科的バイパス術は原則として自家静脈グラフトが前提なので、実際にお願いする患者さんは少ないのが当院の現状です。EVTの成績はまだまだと言えますが、だからと言ってCLTIの血行再建をしない訳にはいきません。下肢切断を何とか回避しようと思いながら日々取り組んでいます。
(参考文献:日本循環器学会・日本血管外科学会 2022年改訂版末梢動脈疾患ガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
CLTI 治療(血行再建・1)
改訂されたガイドラインをもとにCLTIについて紹介しています。前回までは評価および治療方針の決定プロセスについて紹介しました。今回から治療に関してです。
「治療方針の決定と管理は,多診療科・職種により構成された集学的治療チームにより行う」とガイドラインにも明記されていますが、CLTIの診療を担当するのは施設によって異なります。形成外科や循環器内科、血管外科が主体になることが多いと思いますが、水戸済生会では循環器内科がゲートキーパー役となり、形成外科や血管外科と相談しながら診療にあたっています。
当院の場合は、フットケアに関心のある看護師さんを中心にメンバーが集まりましたが、透析患者が多いため透析室のスタッフがチームに入ると対応が格段にスムーズになりました。リハビリも患者さんと一緒にいる時間が長いので、非常に有用な情報を持っています。そして院内のスタッフではないものの装具士さんも参加してくれたので、靴やインソール、義足のことなど実にいろいろなことを教えてもらい、すぐに診療に役立てることができたのは非常に良かったです。
さて、CLTI治療の2本柱は血行再建と創傷管理です。CLTIは虚血があるのが前提なので、血行再建はなにがしかの方法で必要になります。しかし血行再建さえやれば自然に傷が治る訳ではないので、ある程度創傷管理についても知っておき、タイミングを逃さずに形成外科にコンサルトすることが大事です。
その下肢の血行再建ですが、外科的バイパス術もしくは血管内治療(EVT)の2つがあります。どちらを選択するのかについては、施設によって偏ってしまうのはやむを得ないかもしれませんが、ガイドラインでは、患者リスク、創傷の状態、血管の病変部位を考慮して決めることが示されています。
【患者リスクでの考え方】
予後が2年以下と想定されるのであればEVTを、2年以上が想定されるのであれば外科的バイパス術を考慮します。患者リスクは,年齢,ADL,フレイリティ,栄養状態に加え治療抵抗性心血管病,糖尿病,透析,貧血,対側肢の状態から評価していきます。(ClassⅡa)
この他に、バイパスに使用できる自家静脈の有無が、EVTか外科的バイパスかを選択する判断材料になります(バイパスグラフトとしては3.0~3.5mm径の大伏在静脈が望ましい)。(ClassⅡa)
【創傷の状態による考え方】
平均的な患者リスクであれば、創傷範囲が小さい場合はEVTを、創傷範囲が広い場合は外科的バイパス術を考慮します。(ClassⅡa)
次回は血管病変部位による考え方を紹介します。
(参考文献:日本循環器学会・日本血管外科学会 2022年改訂版末梢動脈疾患ガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
CLTI 方針決定のプロセス(PLANコンセプト)
改訂されたガイドラインをもとにCLTIについて紹介しています。前回は解剖学的重症度を評価するGLASS分類の各項目について紹介しました。今回は治療方針決定についてです。
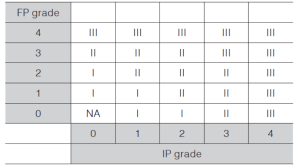
通常は腸骨動脈領域の病変のみではCLTIに至ることはありませんので、GLASS分類ではFPとIP領域での血管解剖からグレードを決め、さらに下記の表を用いてGLASSステージを決定します。
FP gradeとIP gradeの組み合わせによるGLASS stage
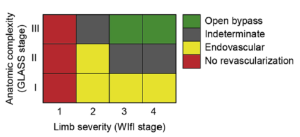
そして、下記の表を用いてGLASSステージとWIFIステージとでEVTを選択するのが良いのか、外科的バイパス手術を選択するのが良いのかを判断していきます。
さらに患者リスク評価を行って、周術期死亡5%以上で2年生存率が50%以下と想定される症例では高リスクと判定され,EVTが選択されます。この患者リスクの危険因子として,高齢,腎機能低下,冠動脈病変,うっ血性心不全,糖尿病,喫煙,脳血管障害,組織欠損,BMI,認知症,ADLがありますが、 さらにフレイルや維持透析がCLTIの重要な危険因子であることが分かっています。
ガイドラインではCLTIの治療方針を決める際には、今まで紹介してきたように下肢の状態(WIFI分類)と血管の状態(GLASS分類)に加えて、患者リスクを評価したうえで方針を決める、PLAN(Patients risk estimation, Limb Staging,ANatomic pattern of disease)コンセプトが提唱されています。
(参考文献:日本循環器学会・日本血管外科学会 2022年改訂版末梢動脈疾患ガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
CLTI 評価(GLASS分類)
改訂されたガイドラインをもとにCLTIについて紹介する5回目。前回までは下肢の重症度を評価するためのWiFi分類を紹介してきました。
Wifi分類は下肢の重症度評価(=大切断のリスク評価)に用いられるものでしたが、今回は解剖学的重症度の評価に用いられるGALSS分類の紹介です。
改訂されたガイドラインでは、今まで用いられてきたTASCⅡ分類に代わってGALSS分類を用いることを提唱していますので、知っておきましょう。
Global Anatomic Staging System(GLASS分類)
【大腿膝窩動脈(FP:Femoropopliteal)領域】
0:軽度ないし有意でないSFA病変(狭窄度50%未満)
1:・SFA総病変長が<1/3(<10 cm)
・SFA起始部を含まない単独のSFA限局性閉塞(<5 cm)
・軽度あるいは有意でない膝窩動脈病変
2:・SFA総病変長が1/3~2/3(10~20 cm)
・SFA総閉塞長<1/3(10 cm)ただし,SFA起始部閉塞は含まない
・下腿3分岐に及ばない限局性膝窩動脈狭窄(< 2 cm)
3: ・SFA総病変長が>2/3(20 cm)
・SFA 起始部からのSFA閉塞(<20 cm)または起始部を含まないSFA閉塞(10~20 cm)
・下腿3分岐に及ばない短区間の膝窩動脈狭窄病変(2~ 5 cm)
4:・SFA総閉塞長が> 20cm
・膝窩動脈病変>5 cmまたは下腿3分岐に及ぶ膝窩動脈狭窄病変
・膝窩動脈閉塞
【膝下動脈(IP:Infrapopliteal)領域】
0:軽度あるいは有意でない治療対象動脈経路の病変
1:・狭窄病変長が対象動脈全長の1/3以下
・限局性閉塞(<3 cm)
・脛骨腓骨動脈幹あるいは下腿動脈の起始部を含まない病変
2:・狭窄病変長が対象動脈全長の1/3以下
・限局性閉塞(<3 cm)
・脛骨腓骨動脈幹あるいは下腿動脈の起始部を含まない病変
3:・病変長が動脈全長の2/3まで
・全長の1/3 に及ぶ閉塞病変(下腿動脈起始部を含んでよいが脛骨腓骨動脈幹は含まない)
4:・びまん性狭窄病変長が動脈全長の>2/3
・閉塞病変長が全長の>1/3(下腿動脈起始部を含むことあり)
・脛骨腓骨動脈幹の閉塞(前脛骨動脈が治療対象でない場合)
【足関節以下(IM:Infra-malleolar)領域】
P0:完全なpedal archを伴い,標的血管が足部まで開存
P1:pedal archは閉塞あるいは高度狭窄を有するが,標的血管が足部まで開存
P2:足部まで連なる標的血管なし
(参考文献:日本循環器学会・日本血管外科学会 2022年改訂版末梢動脈疾患ガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
CLTI 評価(Wifi分類3)
改訂されたガイドラインをもとにCLTIについて紹介する4回目。CLTIの評価に用いられるWIFI(ワイファイ)分類の続きです。
WIFI分類はCLTI患者の患肢の重症度、つまり大切断のリスクを評価するツールで、創(W;wound),虚血(I;ischemia),感染(fI;foot infection)の3項目で点数化してステージングします。前回まで3つの項目のGradingを解説してきました。
各項目のGradingを算出したら、下の表に当てはめて最終的にステージングを行います。例えば拇趾に限局した潰瘍でWoundはGrade1、SPPは35mmHgでIschemiaがGrade2、感染兆候はないのでFIはGrade0とすると、Stage2ということになります。
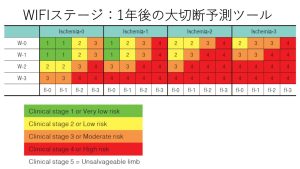
Stage4になると1年後までの大切断のリスクは約30%(!)にもなってしまいます。
ここまででCLTIの下肢の重症度評価に用いられるWIFI分類を紹介してきましたが、実はこれだけでは不十分です。多くの合併症を有する高齢者が大多数を占めるCLTIの最適な治療方針を決定するためには、下肢の重症度に加えて、症例のリスクと血管病変の解剖学的複雑性を包括的に評価するPLANコンセプトが推奨されているので、次回以降で紹介していきます。
(参考文献:日本循環器学会・日本血管外科学会 2022年改訂版末梢動脈疾患ガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆内科専門研修プログラム説明会@Zoomを開催します!
来年度からの専門研修をどうするか?
医局はどうしたらいいのかお悩み中のあなた。
医局に属さずに消化器内科、腎臓内科、循環器内科の
サブスぺ資格を取得できる水戸済生会の内科専門研修
プログラムについて、下記日程で説明会を開催します。
J2が対象ですが、関心のあるJ1や医学生も参加可能です。
ぜひご参加ください!
日時:2022年9月21日(水)20時~(40分程度の予定です)
場所:Zoom
内容:①内科専門研修の概略について
②消化器内科の専門研修について
③腎臓内科の専門研修について
④循環器内科の専門研修について
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
CLTI 評価(Wifi分類2)
改訂されたガイドラインをもとにCLTIについて紹介する3回目。CLTIの評価に用いられるWIFI(ワイファイ)分類の続きです。
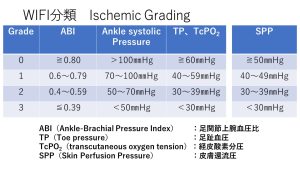
WIFI分類はCLTI患者の患肢を創(W;wound),虚血(I;ischemia),感染(fI;foot infection)の3項目で点数化して重症度をステージングするもので、前回はWound Gradingを紹介しましたが、今回は虚血(Ischemia)と感染(Foot Infection)の評価です。
CLTIは虚血があること前提で、各種の血行動態検査の値からグレードを判断します。ちなみにもともとのWIFI分類の文献には日本で普及しているSPP(皮膚還流圧)値は定義されていませんでした。しかしガイドラインでは日常診療で使い安いように、目安となる数値を提唱しています。
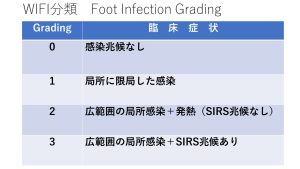
Foot Infection Gradingについてのガイドラインの記載は細かいのですが、編集長的に簡略化すると以下のようになります。
もう少し細かく書くと、
Grade1では、下記の少なくとも2つの兆候を有する限局性感染
・局所の腫脹や硬結
・潰瘍周囲の発赤(0.5~ 2 cm)
・局所の圧痛や痛み
・局所の熱感
・膿汁の排泄(濃い濁った白色または血性混じりの浸出液)
Grade2では、広範な局所感染(発赤>2 cm)、あるいは皮膚・皮下より深部の構造物を巻き込む感染(膿瘍,骨髄炎,敗血症性関節炎,筋膜炎)でSIRSの兆候を伴わないもの
Grade3では、下記の2つ以上を有する全身性炎症兆候
・体温> 38 ℃または< 36 ℃
・心拍数>90回/分
・呼吸数>20回/分またはPaCO2<32 mmHg
・白血球数>12,000 または<4,000 cells/mm3 または10%を超える幼若球の出現
実際のところは全身性の炎症兆候として、血圧低下や意識障害、低血糖などいろいろな形で現れることがあるので、患者さんの状態をよく見ることが重要です。
(参考文献:日本循環器学会・日本血管外科学会 2022年改訂版末梢動脈疾患ガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!
CLTI 評価(Wifi分類1)
下肢動脈疾患(LEAD)の中でCLTIと呼ばれる状態は極めて予後不良な集団があります。このCLTIを早く拾い上げて、早く専門施設につなげることが下肢の切断回避だけでなく、生命予後の点でも重要です。
水戸済生会では10年以上前からLEADに対する血管内治療(EVT)に取り組んでおり、多い時で年に約160例、コロナの影響を受けた昨年も約120例ほど施行しています。そして当院は透析症例が多いという背景からEVT施行例の約7割がこのCLTI患者さんです。
今回はCLTI患者さんを見つけた時、もしくはCLTIかもしれないと思った時の評価について紹介します。
CLTIの評価にはWIFI(ワイファイ)分類が用いられます。このWIFI分類は2014年に米国血管外科学会から発表されたものですが、CLTI患者の患肢を創(W;wound),虚血(I;ischemia),感染(fI;foot infection)の3項目で点数化して重症度をステージングするものです。発表されてまだ日が浅いものの、その後有用性についていろいろと評価がなされ、今では最新の海外のガイドラインでも採用されています。
このWIfI分類で評価して出てくるWIfI ステージは大切断の予測に有用であることが分かっていますが、これに加えて、血管病変の複雑性を反映したGlobal Anatomic Staging System(GLASS)分類や患者リスクなどを組み合わせて、至適な治療方針を決定することが提唱されています。
さて、実際の評価項目を見ていきましょう。まずは下肢の創部の評価(Wound grading)を行います。

上図はガイドラインに掲載されているものを簡略化しています。実際にはどのグレードの点数をつけるのが良いのか迷うことがありますが、各グレードのところに「臨床的描写」が書かれていますので、それを参考にして点数を付けます。
Grade0では、虚血性安静時痛で創なし(ischemic grade 3に加えて典型的症状を必要とする)
Grade1では、小組織欠損,足趾(2本以内)の切断または植皮にて救肢可能な状態
Grade2では、大組織欠損.足趾(3本以上)の切断または標準的TMA切断±植皮にて救肢可能な状態
Grade3では、広範組織欠損.複雑な足部形成術(非古典的中足骨切断,ショパールまたはリスフラン切断)や皮弁被覆あるいは複雑な創管理を行うことでのみ救済可能な状態
次回は虚血の評価について紹介します。
(参考文献:日本循環器学会・日本血管外科学会 2022年改訂版末梢動脈疾患ガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
◆市中病院で循環器専門医を目指しているなら
水戸済生会循環器内科のサイトを是非ご覧ください!
PCIだけでなく、Ablation、TAVI、MitraClipなど、当院で行っている幅広い循環器診療を紹介している
充実したサイトです。各種の資格取得にも有利です!
是非ご覧ください!

