
専門研修ブログ
茨城県水戸市にある水戸済生会総合病院の専門研修を紹介するブログです。
初期研修を終えて、自分の専門領域を選ぶ際の参考になる情報や、その領域なら知っておくべきトピックなどを紹介していきます。
総合内科の専門研修2026
今回は総合内科での専門研修についての紹介です。
水戸済生会は大学とは異なって地方の市中病院ですので、全ての内科診療がそろっている訳ではありません。このブログでも紹介してきたように消化器内科、循環器内科、腎臓内科は以前から症例数もスタッフも多く、県央地域での地域完結できる医療を目指して頑張っていましたが、呼吸器内科、血液内科、神経内科などは常勤の専門医がいなかったため、内科専門プログラムでは近隣施設で研修していました。
しかし、専門医がいないからと言って診療しないわけにはいきません。そこで専門研修がスタートした2016年に院内診療科として総合内科を立ち上げました。当初は、肺炎や胸膜炎、喘息やCOPDと言った呼吸器疾患や尿路感染などの感染症、糖尿病性ケトアシドーシスや甲状腺クリーゼなどの代謝疾患は総合内科で担当してきました。
じつは総合内科や総合診療科は、全国の大学病院や基幹病院に設置されていた時期がありました。しかしその多くは、他の診療科から押し付けられた症例があふれかえってしまい、結果的に消滅していったという歴史があります。そこで、水戸済生会で総合内科を発足した当初から、「研修医と専攻医の修練のための院内診療科」と位置付けて、患者数などをコントロールしてきたので、長く続けてこれたと考えています。
そんな水戸済生会に、2023年秋から脳神経内科とリウマチ膠原病内科医、2024年春から血液内科の常勤医が赴任し、これらの診療科の入院患者も総合内科で担当するようになりました。このおかげで、JOSLERに関して非常に有利になっています。特に膠原病や神経内科の症例の確保が困難なことが多いと思いますが、これらの領域も含めてJOSLER症例の確保には困ることが無くなったのは大きなアドバンテージだと思っています。
さらに、扱う疾患が非常に幅広くなっただけでなく、膠原病と血液疾患、そして自己免疫性脳炎など脳神経内科疾患はオーバーラップする部分もあるため、同じような薬剤を使用することも多くあります。このため専攻医にとってだけでなく、指導医同士でもいろいろな相談ができる貴重な場になっています。
総合内科とか総合診療科を標榜する病院はいろいろありますが、上述のように複数の領域の専門医が集まっている総合内科というのはあまりないようです。もし、あなたが内科の中でも診療科をどうするか迷っているなら、水戸済生会の総合内科は間違いなく良い環境になるはずです!
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
「レジナビFairオンライン2026内科~専門研修プログラム~」にご参加有難うございました!
2月7日のことですがレジナビの内科専門研修にプログラムに登壇しました。土曜日のお昼というタイミングでしたが、20名弱の方に視聴いただきました。どうも有難うございました。
今までもこの時期にレジナビに登壇してきましたが、今回は初期研修医の参加が多かったのが特徴です。いつものレジナビのパターンで、前半にスライドを使っての水戸済生会のプログラムを紹介し、後半はご質問に答える形の20分です。
ホントは専攻医も参加予定だったのですが、ドタキャンになってしまい、編集長のみで質疑応答を対応しました。気を付けていたつもりですが、少々盛り気味に話していたかもしれません。ただ、レジナビでお伝えしたこととしては、水戸済生会の内科プログラムは、医局に入ることなく内科専門医やサブスぺ資格を取得できるところや、手技も含めて診療科を超えていろいろ手を出せるのが強みだと思っています。
初期研修中に専門研修先を探すのはなかなか難しいので、レジナビやWebからの情報が中心になると思います。タイミングが合うなら、ぜひ病院見学にお越しいただきたいですが、Zoomでの個別説明会も対応できます。その際には当院の専攻医たちから直接話を聞いて、進路決定の参考にしてください♪
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
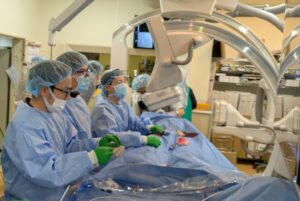
消化器内科の専門研修2026
今回は水戸済生会の消化器内科専門研修について紹介します。
どの病院でも消化器内科は患者さんも多く、忙しい診療科ですが、水戸済生会の消化器内科は以下のような特徴があります。
① 高いQOL
チーム制を実効性のある形で導入しているので、仕事の時はみっちり仕事ですが、専攻医も休みの日は完全オフ。仕事と趣味を両立できます。それを実現するために、指導医と専攻医とで、上下の隔たりなく全員で力を合わせて診療しています。
② 幅広い治療手技
内視鏡治療は当然のこと、当院ではアブレーションなどのエコー下穿刺治療、血管内治療もすべて自科で行っています。また、他施設から依頼されての胃静脈瘤に対するBRTOや憩室出血や腹腔内出血も血管内治療グループと共に治療にあたりますので、消化器内科がカバーすべき、ほぼすべての治療手技+αを習得できます。
時間外の呼び出し時でも、指導医と専攻医のペアで手技を行うので安心して手技を行うことができます。このような体制で行っているので、専攻医でも経験症例が多いのが特徴です。
③ 高難度治療
EUS下穿刺治療、胆道鏡(SpyGlass)を積極的に行っており、さらに小腸内視鏡も症例を重ねています。つまり、これからの内視鏡医に求められる新しい治療技術も身に着けられます。また、外科との合同手術(LECS)も導入し、協力して治療を行っています。
④ IBD(炎症性腸疾患)診療
IBD診療も積極的に行っております。典型的初発症例の寛解導入は当然ながら、ステロイド抵抗例などの難治例、外科治療を考慮すべき重症例まで対応しています。IBDの基本治療薬である5-ASA製剤の使い分けはもちろん、栄養療法、血球除去療法、免疫抑制剤、生物学的製剤など、ありとあらゆる医療リソースを用いたIBDの幅広い治療戦略を学ぶことができます。
もし、あなたが水戸済生会の消化器内科に関することはもちろん、消化器内科を選んでよいのか?どんなキャリアがあるのか?といったご質問や疑問点があれば、遠慮なく下記の問い合わせフォームからご連絡ください!
現在の専攻医も、すでに数多くの症例を経験し、どんどん上達しています。あなたも水戸済生会の消化器内科で一緒にレベルアップを目指しましょう!
(編集長)

ICUでの出張内視鏡中
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
循環器内科の専門研修2026
今回は水戸済生会の循環器内科の専門研修について紹介します。
もしあなたが、循環器内科に興味があって
・STEMI患者のPCIをできるようになりたい
・アブレーションで不整脈を治したい
・早いうちからTAVIもMitraclipもやりたい
・PADやAortaなど心臓以外もやってみたい
これらいずれかに当てはまるなら、この先を読む価値があります。さらに、医局に入らずに循環器専門医資格を取りたいと思っているなら、必ず最後まで読んでください。
ご存じの通り、循環器内科は日中でも夜中でもERに最も呼ばれる診療科の一つで、決して楽な診療科ではありません。ですが、ホントに心臓が止まりかけた患者さんが、自分の治療でみるみる良くなって歩いて退院するという、ほかの診療科ではそれほど経験できないようなことがしばしばある、非常にエキサイティングな診療科でもあります。
さらにデバイスの進歩が目覚ましく、治療戦略が次々にアップデートされるので、それだけやりがいのある領域です。そんなエキサイティングな循環器内科を水戸済生会の循環器内科では「地域完結」をキーワードの一つに掲げて、循環器領域の大部分の診療をカバーしています。
もう少し紹介すると、水戸済生会の循環器内科はPCIではもともと県内で有数の施設でしたが、これに加えてカテーテルアブレーションやICD、CRTにも早くから取り組んでおり、今ではアブレーションも県内有数の症例数となっています。また循環器内科医が関わることの多いPADに対するEVTも県内トップクラスの症例数で、さらに心外との連携が密で大動脈弁狭窄症に対するTAVI、そしてMitraclipも順調に症例を重ねています。あなたがその気になれば、大動脈瘤や大動脈解離へのステントグラフトなど大動脈疾患の治療にも関わることができます。
さらに、少し前の記事でも紹介したように卵円孔閉鎖デバイスも使用できるようになり、脳外科と連携しながらの症例も間違いなく増えてきます。そしてこれらの症例に対応するための心エコーも年間6000件、経食道心エコーも400件を超えており、筑波大学に続く県内2番目の心エコー図学会の研修施設になります。
スタッフは、筑波大学循環器内科からの医局派遣が半分で、残りは医局に所属しない医師です。中には初期研修からのたたき上げもいます。また循環器内科の専攻医は、現在基幹型で1名と協力型(筑波大学、日本大学)で2名と少人数なので、彼らは様々な症例や手技を経験し、実力をつけてくれています。
ご存じかもしれませんが現在の専門医制度は、まず内科専門医を取得して、その後に循環器専門医になってから他の循環器領域の資格であるCVIT専門医や不整脈専門医などを取得するシステムになっています。
つまり、循環器専門医を持っていないと、いくら経験や技術はあってもその次の資格が取得できないようになっているのです。ちなみに新しいデバイスは症例数の多い施設から導入されることが多いので、あなたが専門研修施設を選ぶ時は当然考慮すべきポイントです。さらに最近では、新しいデバイスの術者になるための要件として、ほとんどの場合で循環器専門医資格が必要になっています。
あなたが循環器内科を考えているなら、最初にすべきことは内科専門医を最速で取得し、最短で循環器専門医資格を得ることです。そして、そんな時に当院は有利です。
先ほど紹介したように主要な疾患をカバーしていることに加え、県立こども病院が隣接しているため成人の先天性心疾患症例も含めて当院は症例数も多く、施設を異動することなく1つの施設で専門医取得のための症例が全部経験できます。実際のところ水戸済生会の専攻医はJOSLERだけでなく循環器JOSLER症例にも困りません。
そして専門医資格を取得後も、PCIをはじめとした各種の施設認定を受けているので循環器領域の各種の資格取得もスムーズです。しかも、大学の医局とは関係なく専門医資格を取得できるのが当院の強みです。
水戸済生会の循環器内科は内科専門医プログラムから循環器領域をじっくりと腰を据えて、技術の取得と経験症例数の確保に専念できる環境です。ぜひ、あなたも当院での内科専門医プログラムから循環専門医取得を目指してください。
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
水戸済生会総合病院の専門研修2026
今回は当院の専門研修の概要について紹介します。
当院は400床の総合病院で、救命救急センター(3次救急)を有しており、ドクターカーやドクターヘリの基地病院となっています。また、茨城県立こども病院と隣接しているため、県央・県北地区の総合周産期母子医療センターとしてハイリスク分娩などを一手に引き受けています。
専門研修は内科で基幹型プログラムを有していますが、それ以外の診療科は、筑波大学をはじめとした専門研修プログラムの協力施設として、専攻医を受け入れています。
初期研修医の定員は10名で、その中から毎年1~2名が当院の内科専門研修プログラムに進んでくれています。内科以外の診療科では、お隣の県立こども病院での小児科専門プログラム、筑波大学の産婦人科や外科系、内科系診療科が多く、そのほかに県外の施設に進む人も数名います。
ちなみに筑波大学の産婦人科や消化器外科、整形外科に進んだ人は、当院での初期研修後にそのまま半年~1年間程度当院に在籍して、経験症例数を稼いでから大学に行くケースがこの数年は多いようです。
内科専門プログラムについては、もともと消化器内科、循環器内科、腎臓内科が充実していましたが、現在では脳神経内科、リウマチ膠原病内科、血液内科も常勤医となり、内科としての診療に厚みが出て充実してきました。呼吸器内科の指導医が不在なことが弱点ですが、内科専攻医にとっての重要事項である、JOSLERの症例確保に困ることはなくなりました。筑波大学をはじめとした他施設から協力施設でのローテとして来てくれている内科専攻医も増えていますが、当院でJOSLERの足りない症例を経験できるようにさぽーとしています。
次回以降で、水戸済生会の内科専門プログラムについて詳しく紹介していきます!
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
新年あけましておめでとうございます
新年あけましておめでとうございます。
いつもこのブログをお読みいただき有難うございます。本年もどうぞよろしくお願い申し上げます。
多くの病院は今日から通常営業だと思いますが、年末年始とも、ほぼいつも通りに働いていた人も多いのではないでしょうか。大変お疲れ様でした。
忙しかったかもしれませんが、せっかくの年明けですので、「医師としての役割」を確認する時間を少しだけでも取ってもらいたいと思い、今回はこんな言葉を紹介します。
「時に治すことはできる、和らげることはしばしばできる。だが、患者を慰めることはいつでもできる。医学はいつもできることを放棄して、時々しかできない治すことに集中している。」
これは500年以上前のフランスの外科医であるアンブロワーズ・パレの言葉です。だいぶ前のことですが、ある先生の講演を聞いていたらこの言葉が紹介されて、その時モヤモヤしていた編集長に刺さったのだと記憶しています。
あなたのような初期研修医や専攻医のうちは、「治すこと=医療の成果」と考えがちですが、手技をやっても、診断やマネジメントの点でも指導医や上級医にかなわないのが当たり前です。そうなると「自分では治せない」から「自分では治せないから何もできない」とネガティブ思考に落ちて行きやすくなります。
でも、実際の患者さんは、高齢で慢性疾患を多く抱えている人ばかりですから、「治す(治せる)医療」の場面は少なくて、圧倒的に「支える医療」の場面が多くなります。つまり、「治らない(治せない)から何もできない」は誤解だと理解できると思います。
もちろんアンブロワーズ・パレが生きていた時代と今とは医療レベルも全く違いますが、現在でも我々のやっている医療の中で、「治す(治せる)」ものはまだごくわずかで、「治せないこと」がまだまだ山のようにあるという謙虚な認識が必要だと思います。
そして、我々が「治せない」時に、逃げださないで患者さんに向き合ってほしいと思います。患者さんの不安を受け止めて、患者さんの話を遮らずに聞く。我々の言葉や態度は、あなたの想像以上に患者さんを慰め、そして励ましています。
今年はあなたがいつでも患者さんにできることに、少し時間を割いてみて下さい。その積み重ねが、あなた自身の医師としての成長につながっていくと思います。
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
年末のご挨拶
もう年末ですが、読者の皆様はいかがお過ごしでしょうか?
この年末年始は、気温も平年よりも高めになる予想で、関東では元旦はお天気が良いようです。初日の出や初詣に行く方も多いと思いますが、交通事故などには気を付けながらお出かけください。
さて、2020年7月から始めたこのブログですが、気づいたら5年半たっていました。水戸済生会の内科専門研修を紹介する目的で、週1回のゆっくりしたペースで記事を書いていますが、5年たっても閲覧数は微増にとどまっています(笑)。
扱うテーマもだいぶニッチなので閲覧数狙いは諦めていますが、今こうしてあなたに記事を読んでいただいているので、来年も続けていけそうです。引き続きよろしくお願い申し上げます。
水戸済生会の内科専門研修プログラムですが、2023年秋から脳神経内科医とリウマチ膠原病内科医が常勤になり、さらに2024年春から血液内科医が常勤となったことで、呼吸器内科以外の内科系疾患を幅広く診療できるようになりました。このおかげで、水戸済生会の内科各診療科でお互いにカバーしあう文化がより深化して、さまざまな患者さんに対応できるようになり、かつ診療レベルの向上という相乗効果を実感しています。
もちろん、専攻医にとってはJOSLER症例の確保が非常に容易になっており、早く自信をもって対応できるものが欲しいという専攻医のニーズに応えるため、できるだけ早くサブスペシャルティ領域の専門医資格を取得することを目指すというプログラムの方針は変わりありません。
水戸済生会の内科専門プログラムでは、臨床の現場で活躍できる内科医を育てていけるよう、スタッフ一同頑張ってまいりますので、来年もどうぞよろしくお願い申し上げます。
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
2026年度の専攻医登録が始まります!
すでにご存知かもしれませんが、2026年4月開始の専門研修プログラムの専攻医登録が11月4日(火)の正午から始まります。
手続きとして、まず専門医機構のサイトで専攻医登録(アカウントの取得)をします。それから希望の専門研修プログラムに専攻医登録サイトから応募します。研修先での面接等の選考を経て採用が決まります。
1次募集の締め切りは11月14日(金) 正午までです。1次募集で希望のプログラムに採用されなかった時は2次募集で別のプログラムに応募することになります。
おそらく多くの研修施設では、例年同様に面接や書類の提出を行い、内定を出しているところが多いかもしれませんが、上述のように専門医機構に専攻医の登録をしてから各研修施設のプログラムに応募しないとできないシステムとなっています。J2のあなたは、よく確認して早めに登録をしてください。
さて、ここで水戸済生会の専門研修についても紹介させてください。
当院は422床の総合病院で、救命救急センター(3次救急)を有するため、ドクターカーやドクターヘリの基地病院としての役割や、茨城県立こども病院と隣接しているため、県央・県北の総合周産期母子医療センターとしてハイリスク分娩などを一手に引き受けています。
専門研修は内科で基幹型プログラムを有していますが、それ以外の診療科は、筑波大学をはじめとした専門研修プログラムの協力施設として、専攻医を受け入れています。
初期研修医の定員は10名で、5年連続でフルマッチしています。このうち当院での内科専門研修に進むのは例年1~2名ですが、近年は他施設で初期研修を終えた専攻医も増えてきています。
水戸済生会の内科専門研修プログラムについてですが、当院には消化器内科、循環器内科、腎臓内科、血液内科、総合内科、糖尿病代謝内科があり、昨年秋から脳神経内科とリウマチ・膠原病内科、さらに今春から血液内科も増員されました。呼吸器内科は現在非常勤のみですが、診療科が増えたことで内科全体の診療がレベルアップしています。
このため、内科専門研修プログラムでは呼吸器内科は水戸地区を中心とした近隣の連携施設で症例を経験できるようにしていますが、それ以外はJOSLER症例の確保に困ることは無くなりました。
また、当院の内科専門研修プログラムの特徴を一言でいえば、消化器内科、循環器内科、腎臓内科を中心に、できるだけ早くサブスペシャルティ領域の専門医資格(以下、サブスペ専門医)を取得することを目指しています。
消化器内科、循環器内科、腎臓内科では施設を異動することなく、当院のみの研修でサブスペ専門医試験の受験資格を得ることができます。そして、これら各診療科の関連する多くの資格を取得可能です。さらにリウマチ膠原病科もリウマチ教育施設に、血液内科も専門研修教育施設に認定されたことから、個々の希望を聞きながら希望診療科の連動研修(並行研修)を取り入れてプログラムを組んでいます。
少しでも早くサブスペシャルティの資格を取りたいあなたは、ぜひ当院の内科専門医プログラムをご検討ください。
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
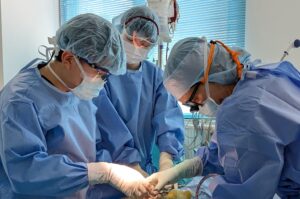
手術の練習に170万円
先日、当院の初期研修を終えて脳神経外科医としてトレーニング中の先生と会う機会がありました。現在は卒後7年目ですが、今いる施設ではたくさんの手術をやっていて充実しているようでした。会った前日も深夜までの手術をしていたそうです。そしてこんなことを言っていました。
「手術をうまくなりたいから練習用に個人で(手術用の)顕微鏡を買っちゃいました。なんだかんだと、170万円以上使ってますよ」
編集長からすると、車を買うのと比べれば、手術用の顕微鏡に170万円をつぎ込むのは、特に驚きはありません。でも、話を聞いていると、彼の指導医の先生はかなり手術を任せてくれているようでした。編集長のように指導する側の視点からすると、おそらく彼は任せても大丈夫と思ってもらえるくらい手術がうまいし、うまく行かなったところを修正する力があるから、手術をどんどんやらせてもらえるのだと思います。
専攻医になると手技の習得が大きなテーマの一つになりますが、初めから上手な人はいません。上手に見える人は、人の気づかないところで練習を繰り返しているから上手なのです。
以前にブログで紹介した本「SKILL 一流の外科医が実践する修練の法則」には、「手術はパフォーマンス・演奏会と同じと考えよ」と書いてあります。
確かに、もしあなたが大勢の前でギターの演奏を披露するとしたら、気を散らさないように一人で練習するでしょう。手術もこれと同じで、患者さんに最高の手技を見せられるように練習が必要です。しかも、自分を追い込んで、人よりもたくさんの練習が必要です。そんな努力があなたの手技をレベルアップさせます。
彼のように170万円かけるかは、あなたにお任せしますが、ぜひとも取り組んでみてください♪
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
キャリアのVSOP論
先週のことですが、エムスリーのキャリア対策セミナーに登壇して、少しお話をさせてもらいました。
このセミナーは、前半に専門研修以降のキャリア、特に内科医がリタイアするまでのキャリアについての説明があり、後半で水戸済生会の初期研修と内科専門プログラムに関する説明をする時間をいただきました。
前半では、あくまで一般的な傾向としてですが、年代ごとに年収や家族のことなども取り上げられていて、キャリアを選択する際に考慮すべきことなどリアルな内容で、さすがエムスリーという感じの内容でした。
30名以上が参加していましたが、初期研修に加えて医学生の参加も多かったのに驚かされました。編集長の推察ですが、参加者は専門研修を医局に入ってするのか、市中病院でするのか、その後のキャリアがどうなのか、といったことに関心が高いのだろうと思います。以前なら選択肢は医局に入ることしかなかったのですが、自分でキャリアを選択できるのは良いことだと思います。しかし同時に、キャリア選択の責任は自分が負うしかありませんので、何となくではなく、よく情報収集を行ったうえで決めて欲しいと思いました。
セミナーでは編集長からも、キャリアのことで「キャリアのVSOP論」というのを紹介しましたので、ブログでもシェアしたいと思います。これは年収や労働時間といったタイパ重視ではなく、年代ごとに求められるスキルを意識してキャリアを考えてみることだそうです。
【キャリアのVSOP論】
20代はVitality(バイタリティ)
積極的にいろいろなことに取り組んで視野を拡げることで、自分の得意な分野や方向性を掴む年代
30代はSpecialty(スペシャリティ)
自分の得意分野を深堀りしていく時期。つまり、「自分はこの分野で勝負する」という方向性を決める年代。
40代はOriginality(オリジナリティ)
専門性を持ったとしても、周囲との差別化はできません。自分にしかできない仕事を意識して追及する年代。
50代はPersonality(パーソナリティ)
「役職が高い」と言うことではなく、周囲の人から「信頼されている人」なのかどうかで、自分の価値が決まる「人間力」で勝負する年代。
ちなみにこのVSOP論は1978年に脇田保と言う方の本に書かれたのが最初のようです。編集長はネットで見つけたので、原著はもちろん読んだことはありませんが、ネット上ではVがVariety(バラエティ:多様性)と書かれている記事が多くあります。でも、原著では「Vitality」と書かれているらしく、時代とともに少し変わっているようですね。さらに60代はPhilosophy(フィロソフィー:哲学)と書き加えられているものも見つけました。
由来はどうでもいいですが、研修医から医師として独り立ちしていく過程で、20代は失敗しながら一生懸命にいろいろなことに挑戦してみる、30代は自分の得意な専門性を高めていく、40代は専門領域の中で自分にしかできないことを探っていく、というのは、既にもうちょっと上の年代に達した編集長からするとすごく腑に落ちるところです。あなたの周りでカッコよく活躍している先生も、最初からできたわけではないのです。
将来、自分の考えが変わることは当然ありますし、それは悪いことではありません。普段の忙しい中でも、少しの時間を見つけてVSOPを意識しながら将来のことを考えてみてはいかがでしょうか?
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆内科専門研修プログラム説明会を開催します
水戸済生会の内科研修プログラム説明会をZoomで開催します。
J2が対象ですが、水戸済生会の内科専門プログラムに関心のある方なら、医学生でもJ1でも参加可能です。あなたの参加をお待ちしています♪
日時:2025年9月26日(金)
19時開始(40~50分程度の予定です)
場所:Zoom
内容:①内科専門研修の概略
②消化器内科の専門研修
③腎臓内科の専門研修
④循環器内科の専門研修
⑤膠原病内科の専門研修
⑥血液内科の専門研修
⑦脳神経内科の専門研修
⑧質疑応答
申し込み方法
下記リンクの問い合わせフォームからお申し込みください。フォーム内の「お問い合わせ内容」欄に「内科専門研修プログラム説明会参加希望」と入力し、送信して下さい。
自動返信メールが届きますが、後日改めてZoomのURLをお知らせいたします。

