
専門研修ブログ
茨城県水戸市にある水戸済生会総合病院の専門研修を紹介するブログです。
初期研修を終えて、自分の専門領域を選ぶ際の参考になる情報や、その領域なら知っておくべきトピックなどを紹介していきます。
PFO閉鎖デバイスの実施施設になりました
水戸済生会では、当院の脳神経外科と脳神経内科で脳梗塞の血栓回収を行っており、2025年の1年間で50件以上施行しています。そして、循環器内科と脳神経外科、脳神経内科が集まっての脳心カンファを月一回定期的に開催しています。
この脳心カンファでは、脳梗塞で入院した未治療の心房細動患者の治療方針を相談したり、MRI画像では脳塞栓症が疑わしいものの、心房細動がとらえられておらず、原因の分からない潜因性脳梗塞患者の検査の進め方などについて検討しています。
この潜因性脳梗塞とは、動脈硬化や心疾患など、既知の明確な原因では説明がつかず、徹底的な検査を行っても発症メカニズムや原因が特定できない脳梗塞の分類のことですが、その多くは「塞栓源不明脳塞栓症(ESUS)」として、心房細動(特に発作性心房細動)や卵円孔開存(PFO)など、見つけにくい塞栓源(血栓の発生源)が原因であると考えられています。ESUSの再発予防のために詳細な検査(長時間心電図、心エコーなど)を行って診断を確定させ、脳梗塞の再発予防を行うことが重要ですが、当院でも心エコーや経食道心エコーの検査増加に伴い、PFOが見つかることが増えています。
このPFOに対する治療としてPFO閉鎖デバイスがありますが、実施のために様々な基準があり、今までは大学病院などの限られた施設に限られていました。幸い、施設基準が若干変更され、当院でもPFO閉鎖デバイスでの治療を行える環境が整いました。茨城県内では当院の他に筑波大学と土浦協同病院の3施設しかありませんので、患者さんのニーズにお応えできるよう、脳外科や脳神経内科と一緒にPFO治療に取り組んでまいります。
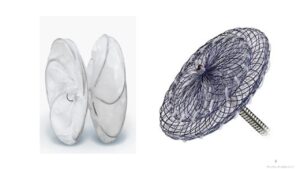
PFO閉鎖デバイス
(左:ゴア社のデバイス、右:アボット社のデバイス)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
肺高血圧のリスクアセスメント
改訂されたガイドラインから肺高血圧(PH)に関する話題を紹介していますが、今回はPHのリスクアセスメントについてです。
PH患者さんが、どのタイプのPHなのか診断を付けることは当然重要ですが、同時に重症度評価と治療介入を決定することも重要です。現在では血行動態評価や運動耐容能評価、バイオマーカー、画像検査所見などの複合的なパラメータを用いて評価することが主流となっています。
ただ、前回の記事で紹介したPHの危険な兆候の一つに挙げられているWHOのPH機能分類(WHO FC) は、診断時およびフォローアップ時の双方において、もっとも強力な予測因子の1つであることが分かっていますので、押さえておきましょう。

そしてリスクアセスメントの指標については、欧州のガイドラインやアメリカのガイドランで採用されているものに違いがあります。ただ、各国において疾患背景や使用可能な薬剤,長期予後のリスクは異なると想定されることから、今回のガイドラインでは、わが国で検証を受けたフランスのレジストリスコアを基にした、わが国独自のものが提案されています。
いずれにせよ、外来でフォローする時や専門施設に紹介する時には、できるだけこれらの項目がどうなっているか記載しておくと良いと思います。
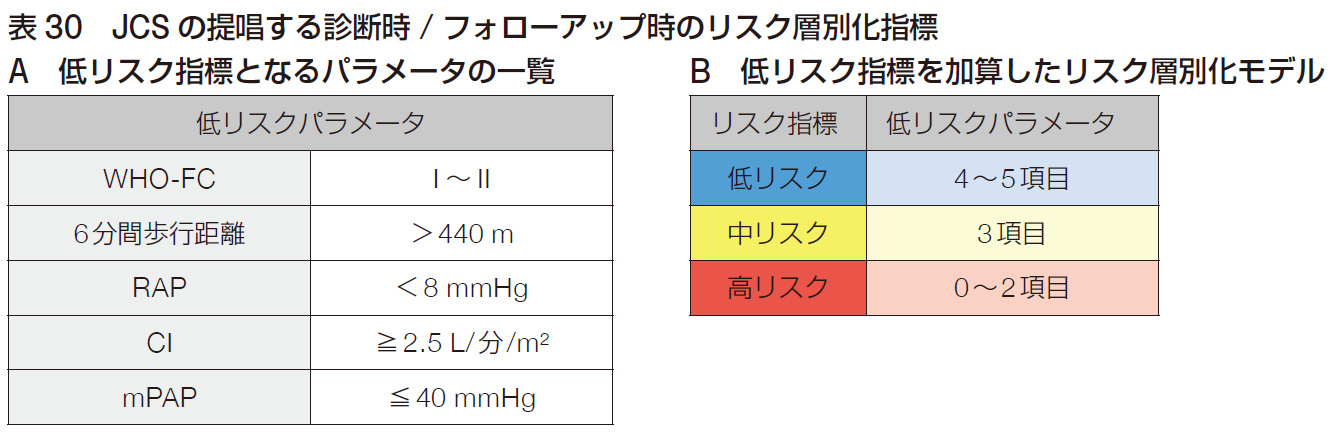
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
肺高血圧の診断・鑑別の流れ
改訂されたガイドラインから肺高血圧(PH)に関する話題を紹介していますが、今回はPHの診断・鑑別の流れについてです。
PH症例は非特異的な症状が主であるため、多岐にわたる疾患と鑑別が必要になります。そこでガイドラインでは、アルゴリズムにもとづいた実践的なアプローチが必要であるとして、診断アルゴリズムと鑑別アルゴリズムを示しています。アルゴリズムを用いてプライマリケア医、地域の中核病院、専門的な診断および治療が可能なPHセンターとの連携、ならびにPHセンターでの包括的な精密検査を円滑に行うことを目指しています。
まずプライマリケア医の役割としては、初期評価では病歴(既往歴を含む)、家族歴、身体所見(血圧,心拍数など)、胸部X線検査、心電図、BNP/NT-proBNPなどの血液検査、酸素飽和度の測定を行い、いずれかの検査で異常所見を認めた場合に地域中核病院への紹介を検討します。
地域の中核病院では、非侵襲的な検査を中心に進めていきます。肺疾患の評価のため、呼吸機能検査、血液ガス分析、胸部CTを、心疾患の評価のため心エコーと心肺運動負荷試験(CPX)を行います。特に心エコーは診断アルゴリズムの中で重要な位置を占めていて、PHの可能性を評価できるだけでなく、他の心臓疾患の鑑別にも役立ちます。
PHの可能性が中程度/高度の場合には、鑑別診断を確定し現在の臨床分類に従ってPHのさまざまな原因を識別することを目標に,PHの専門施設(PHセンター)への紹介を検討します(茨城県であれば筑波大学の循環器内科が、その役割を担っています)。PHセンターでは下図のような流れで診断を進めていきます。
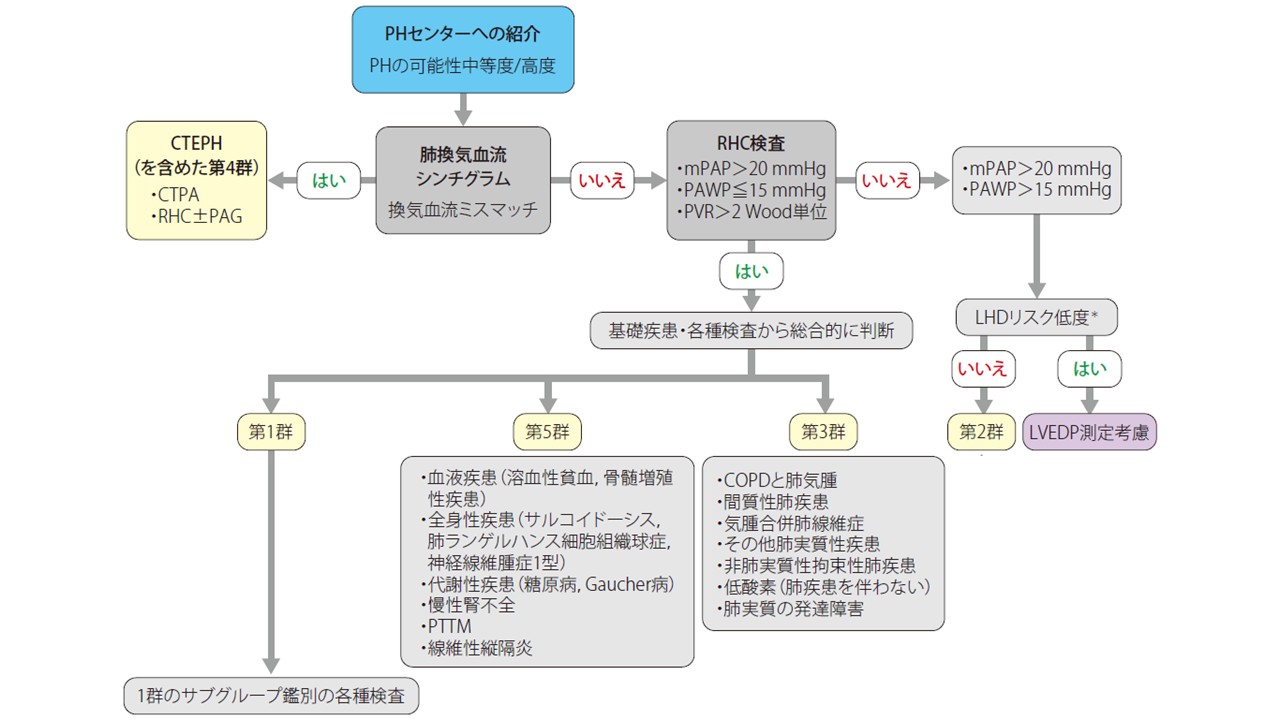
(2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン p81 図15から一部改変)
実際のところ、他施設に紹介するには時間がかかることも多々ありますが、以下のような危険な臨床徴候がある場合には迅速な紹介が必要になるので覚えておきましょう。
危険な臨床徴候とは
・急速進行性の症状
・WHOのPH機能分類 IIIまたはIV
・右心不全
・失神
・不整脈への不耐性
・不安定な循環動態( 低血圧,頻脈,低心拍出状態)
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
肺高血圧の検査・・・心エコー
改訂されたガイドラインから、肺高血圧(PH)の検査を紹介しています。今回は心エコーについてです。本来は右心カテーテル(RHC)よりも先に心エコーを行いますから、紹介する順番が逆になってしまいましたが、肺高血圧を疑っていく時のポイントを見ていきましょう。
心エコーは肺動脈圧を推定することができることから,PHの診断に重要な検査ですが、あくまでスクリーニングや初期診断の一部であり、心エコーだけでPHの確定診断を下すことはできない点には注意が必要です。
心エコーでは、収縮期肺動脈圧(sPAP)の推定に加えて、PHを示唆する他のエコー所見(心室、肺動脈、IVCおよび右房の3要素)の評価を行います。
sPAPの推定は、三尖弁逆流のピーク速度から簡易ベルヌーイ式を用いて推定する下の式が有名ですが、

右房圧の設定など測定誤差を勘案して、ガイドラインではPHの可能性を推定する重要な変数として、三尖弁逆流速度(TRV)のピーク速度の単独での使用を推奨しています。もちろん、下記のようにTRV自体も正確な計測が難しいことがあるので、TRV単独でPHを除外することはできません。
【TRVが過小評価される場合】
重度三尖弁逆流の場合,連続波ドプラビームと逆流ジェットに角度がつく場合など
【TRVが過大評価される場合」
肝疾患または鎌状赤血球症でCOが高値の場合など
【その他】
逆流ジェット、三尖弁閉鎖アーチファクト、最高速度境界部アーチファクトの場合
TRVによる判定の後に、下表の3つのカテゴリー(心室、肺動脈、IVCおよび右房)に関連する指標を検討していきます。PHの診断のためには、2 つ以上のカテゴリー内の徴候が存在している必要があります。

これらの測定項目を評価することで、下図のように心エコーによるPHの確率を低,中等,高と判定可能となります。
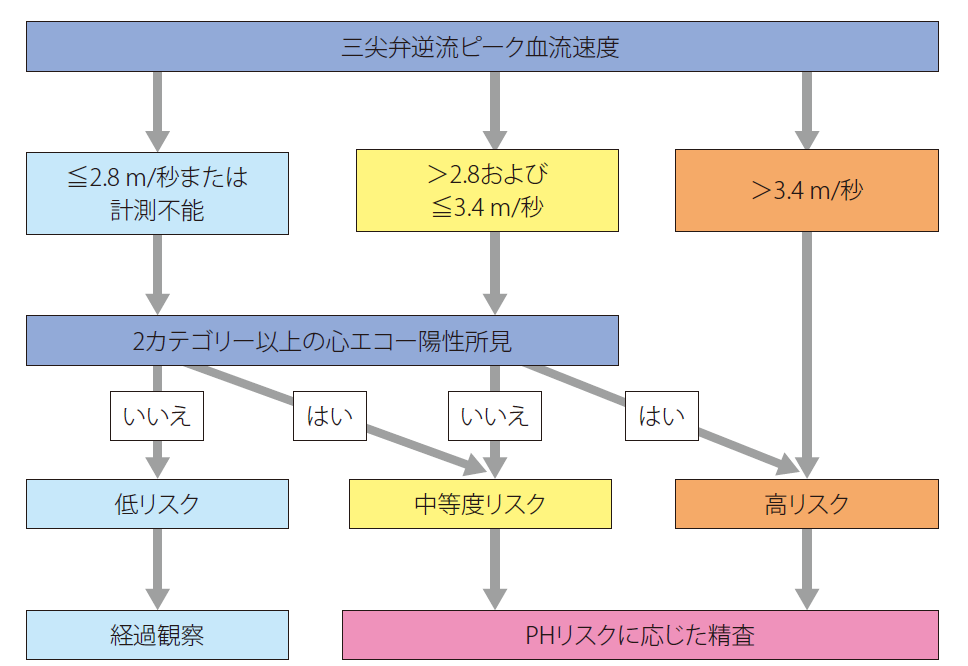
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
肺高血圧の検査・・・肺動脈造影
今回は改訂されたガイドラインから、肺高血圧(PH)の検査の中で、第4群の診断で重要となる肺動脈造影(PAG)について紹介します。
肺動脈造影(PAG)は第4群の診断と治療方針を決定するためのゴールドスタンダードな検査です。肺動脈全体像の把握には、ピッグテールカテーテルなどを用いて、一般にDSAで行われますが、非DSA造影でも評価可能です。正面像だけでは血管の重なりで評価困難なことも多いため、バイプレーンの撮影装置を用いて斜位を含めた多方向からの造影が望ましく、three-dimensional/rotational angiographyを用いることで、CTと同様に3Dで肺動脈の解剖を把握することも可能となります。ただ、左肺動脈は心臓との重なりなどから描出が不良のことも多いため、選択的肺動脈造影での評価を行った方がよさそうです。
CTEPH診断のためのPAG所見には
①pouching defects(通常,中枢部肺動脈の完全閉塞した袋状の途絶像)
②webs & bands(血管内のクモの巣状もしくは帯状の造影透亮像)
③intimalirregularities(壁在血栓による血管壁不整像)
④abruptvascular narrowing(器質化血栓閉塞部からの末梢血管の先細り像)
⑤complete obstruction(pouching defectsと異なり,区域枝レベルからの選択的造影でわずかにチャネルがみえることが多い)
の5つがありますが、判読が難しいこともあります。
この分類以外に、BPAの際に用いられる分類があります。
タイプA:ring-like stenosis lesion
タイプB:web lesion
タイプC:subtotal lesion
タイプD:total occlusion lesion
タイプE:tortuous lesion
この病変分類は、BPAの成功率が推定できることが特徴で、タイプA,Bが98.6~100%と高い一方で、タイプDは52%ともっとも低いとされ、合併症はタイプC,Eで高いと報告されています。この分類を用いることにより、BPAの合併症の少ない病変から施行することができます。
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
肺高血圧の検査・・・右心カテーテル
今回は改訂されたガイドラインから、肺高血圧(PH)の検査で重要となる右心カテーテル(RHC)について紹介します。
RHCはPHの診断、分類、重症度や治療効果の判定に必須の検査でクラスⅠの推奨となっていますが、侵襲的な検査でもあることから、他の画像診断などの検査を十分行ったうえで実施すべきとされています。
RHCの重篤な有害事象の発生率は1.1%、処置関連死亡率は0.055%と報告されていて、禁忌としては、右心系の血栓または腫瘍、1ヵ月以内に植え込まれたペースメーカ、右心系機械弁、および急性感染症が挙げられます。最も重篤な合併症は肺動脈の穿孔ですが、肺動脈損傷を防ぐために、バルーン付きカテーテルを使用し、カテーテルを進める際にはバルーンを膨らませることや、肺動脈内でバルーンを必要以上に繰り返し膨らませることは避けるべきです。
検査では、下段の表の項目をすべて測定するように推奨されています。圧を測定する際の注意点として、ゼロ点校正と呼吸のタイミングが挙げられます。
ます、ゼロ点校正は左房レベルとなる胸中部レベル(mid-thoracic level)で、前胸部とベッド表面の中間地点の高さに圧トランスデューサーの高さを設定します。また、PAWPを含めてすべての圧測定の際は呼気終了時に息止めなしで行います。COPDや肥満、運動時など、呼吸サイクル中に胸腔内圧が大きく変化する患者では、少なくとも3~4呼吸周期をみて平均値をとるようにします。正確なPAWPが得られないと臨床的判断を誤る可能性があることから、正確な圧を得るように努力すべきです。
その他に、血液ガスサンプリングについては少なくとも混合静脈血酸素飽和度(SvO2)と動脈血酸素飽和度(SaO2)は測定する必要があります。SvO2>75%の場合には、左右シャントを疑って酸素飽和度を上大静脈,IVC,右房,右室,肺動脈と段階的に評価します。
心拍出量(CO)の測定は、直接フィック法または熱希釈法により評価します。熱希釈法では、3回以上測定して平均値を算出しますが、低CO状態や重症三尖弁閉鎖不全症で誤差が生じやすいため、得られた測定値は臨床症状と合わせて慎重に解釈する必要があります。間接フィック法は熱希釈法よりも信頼性が低いとされていますが、心内シャント疾患では熱希釈法で測定したCOは正確でないため、フィック法を用います。
信頼性の高いPAWP曲線が得られない場合、またはPAWP値が妥当ではない場合は、誤分類を避けるため左心カテーテルによる左室拡張末期圧を測定することも検討します。

(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
【循環器内科】M-TEER 50症例達成!
当院での僧帽弁閉鎖不全症(MR)に対するマイトラクリップが、先日50症例を達成しました!
MRに対する経皮的治療は、経皮的僧帽弁接合不全修復術(M-TEER:Transcatheter Edge to Edge Repair)と呼ばれ、マイトラクリップ™がその代表格です。そして水戸済生会の循環器内科は、茨城県の県央・県北で唯一マイトラクリップ™を導入している施設です。
水戸済生会ではこのマイトラクリップ™を、TAVIと同様に循環器内科の山田先生と川原先生を中心に心臓血管外科や麻酔科、看護師、生理検査技師、放射線技師、ME、リハビリスタッフなどからなるハートチームで適応を判断しながら、症例を重ねてきました。
マイトラクリップ™によってMRが制御されると、それまで心不全を繰り返していた患者さんが、驚くほど元気になることを経験してきました。もちろん経食道心エコーでの詳細な僧帽弁の形態把握は必須で、マイトラクリップ™の適応にならない症例もあります。今後は、M-TEERの新しいデバイスであるPASCAL™の登場で、複雑な解剖学的な条件においても適応されることがあり、治療の選択肢が増えることになります。さらに、三尖弁閉鎖不全症に対するT-TEERの導入も見込まれており、循環器疾患の中でもホットな分野となっています。
もしあなたが循環器内科を考えていて、TEERにも取り組んでみたいなら、ぜひお問い合わせください!
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
肺高血圧の臨床分類(3)
改訂されたガイドラインから、肺高血圧の臨床分類について紹介していますが、今回は第4群と第5群です。
第4群は、「肺動脈の閉塞に伴うPH」ということで、慢性肺血栓塞栓性肺高血圧(CTEPH)が有名です。その他に、比較的太い肺動脈を閉塞する肺動脈肉腫などの腫瘍,肺動脈炎,肺動脈狭窄症なども含まれています。
CTEPHは疾患の認知度が高まり、指定難病登録者数も増加しています。これは肺血管拡張薬の使用やバルーン肺動脈形成術(BPA)の普及によって、予後が改善されうる疾患としてスクリーニングが積極的に行われるようになったことが理由として挙げられると思います。
第5群は、「詳細不明および/または多因子のメカニズムに伴うPH」となっており、PHに関連する種々の疾患群を含んでいます。ガイドラインの改定前と異なる点として,肺腫瘍血栓性微小血管症(PTTM)が明記されたり、第5群に分類されていた甲状腺疾患がPHの臨床分類から除外され、複雑先天性心疾患が記載されたそうです。

(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
肺高血圧の臨床分類(2)
改訂されたガイドラインから、肺高血圧の臨床分類について紹介していきます。今回は第2群と第3群です。
第2群は左心疾患に伴うPHですが、PHのなかで頻度が最も高く①心不全、②心臓弁膜症、③後毛細血管性PHの原因となり得る先天性/後天性の心血管疾患の3つに分類されています。③の具体例としては、ASDやVSDをイメージすれば分かりやすいと思います。
第2群における肺高血圧の主因は、左心疾患による左室充満圧の上昇→左房圧上昇→肺静脈圧上昇→肺動脈圧上昇であり、通常はPVR(肺血管抵抗)の上昇を伴いません。これをisolated postcapillary PH(IpcPH)と呼びます。しかし、肺動脈圧上昇から、さらに肺動脈収縮およびリモデリングを起こしてPVR上昇をきたしたものを、combined pre- and postcapillaryPH(CpcPH)と分類しています。このCpcPHは、特にHFrEF患者において、治療により一見PAWP(肺動脈楔入圧)が低くなっている場合もあり、そのため第1群との誤分類に注意する必要があります。
第3群は慢性肺疾患および/ または低酸素症に伴うPHで、肺実質障害に伴う血管床の減少や低酸素性肺血管攣縮,および肺血管リモデリングが主因です。ただし、肺実質疾患に伴うPHの多くは軽症~中等症で、重症PHの合併率は高くないようです。例えば、肺移植待機中の進行COPDでもmPAP≧25 mmHgのPHの有病率は36%で、mPAP≧35 mmHgの重症PHでみると3.9%という報告があるそうです。他にも拘束性換気障害が重篤でない特発性肺線維症における重症PHは4%と報告されています。
他には、睡眠時無呼吸症候群単独でPHを呈することは少ないものの、日中の高二酸化炭素血症を伴うような肥満性低換気症候群や、COPDを合併したオーバーラップ症候群ではPHの発症リスクが増加するようです。

(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
肺高血圧の臨床分類(1)
今回は改訂されたガイドラインから、肺高血圧の臨床分類について紹介していきます。
この臨床分類は、PHに関連する臨床状態について,類似した病態生理学的メカニズム、臨床および血行動態学的特徴、治療管理にもとづいて、以下の5つに分類されています。
第1群:PAH
第2群:左心疾患に伴うPH
第3群:慢性肺疾患および/または低酸素血症に伴うPH
第4群:肺動脈の閉塞に伴うPH
第5群:詳細不明および/または多因子のメカニズムに伴うPH
まずは第1群のPAHから見ていきましょう。第1群は肺動脈のリモデリングをきたすことにより典型的なPHの臨床像を示す疾患群で、さらに6つに分類されています。
その6つとは①特発性、②遺伝性、③薬物・毒物に関連するもの、④膠原病を代表とした各種疾患に伴うもの、⑤PVOD・PCHの特徴をもつもの、⑥新生児遷延性PHです。
①の特発性は他のPAHが否定された場合に分類されるもので、頻度の最も多いものです。この中で、急性血管拡張反応陽性で高用量Ca拮抗薬の長期有効例は長期予後がきわめて良好であることが知ら得れており、第1群のなかに「Ca拮抗薬長期反応例」として分類されています。
②の遺伝性は家族性とPH疾患関連の遺伝子変異を認めたものを指します。
③の薬物,毒物に関連するPAHがあります。原因薬剤が明確なものとそうでないものに分かれますが、食欲抑制剤であるフェンフルラミンやデクスフェンフルラミン、アミノレックス といった薬剤や漢方薬に含まれる成分、インターフェロン、チロシンキナーゼ阻害薬でもPHをきたす報告があるそうです。
④の各種疾患に伴うPAHの基礎疾患には、④ -1結合組織病(CTD,膠原病)、④-2 HIV感染、④-3門脈圧亢進症に伴う肺動脈性肺高血圧症(PoPH)、④ -4先天性心疾患(CHD)、④-5住血吸虫症があります。特に結合組織病(膠原病)を伴うPAH(CTD-PAH)は,特発性肺動脈性肺高血圧症(IPAH)に次いで症例数が多く、わが国では基礎疾患として強皮症(SSc)、混合性結合組織病(MCTD)、全身性エリテマトーデス(SLE)があります。
⑤の静脈/毛細血管病変(PVOD/PCH)の特徴をもつPAHは、今回のガイドライン改訂で第1群の1つとして新たに分類されたものですが、肺静脈のみの病変を示すものではなく,肺動脈・肺静脈に連続したリモデリングを伴う疾患です。
⑥のPPHNは、新生児で出生後に肺高血圧が遷延する病態を指しています。
(出典:2025 年改訂版 肺血栓塞栓症・深部静脈血栓症および肺高血圧症に関するガイドライン)
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓

