
専門研修ブログ
茨城県水戸市にある水戸済生会総合病院の専門研修を紹介するブログです。
初期研修を終えて、自分の専門領域を選ぶ際の参考になる情報や、その領域なら知っておくべきトピックなどを紹介していきます。
リードレスペースメーカの適応
今年フォーカスアップデート版が出された循環器学会の不整脈治療ガイドラインからです。今回はリードレスペースメーカを紹介します。
最初に登場したリードレスペースメーカはVVIのみでしたので、徐脈性心房細動や高齢者に用いられることが多かったのですが、現在はVDDのものやスクリューで固定するタイプのものが登場して、以前とは適応も変わってきています。
実際のところ当院でもリードレスペースメーカを植え込む機会が増えており、新規植え込みの半数以上がリードレスとなっています。
今回のガイドライン改訂では、リードレスペースメーカの適応(推奨クラスⅠ)として
①感染リスクが高い
②末期腎不全
③デバイス感染の既往
④先天性心疾患などで経静脈リードの植込みが難しい解剖学的原因がある
⑤ステロイドや免疫抑制薬などの薬物治療中
⑥放射線治療中
⑦長期的血管内カテーテル留置中あるいはその既往
と改訂されています。
同時にリードレスの重大な有害事象である心筋穿孔・心囊液貯留のリスクについても言及しており、下記の評価を行うことを求めています。
・年齢≧ 85 歳
・BMI< 20 kg/m2,
・女性
・心不全
・陳旧性心筋梗塞
・肺高血圧症
・慢性閉塞性肺疾患
・透析
もともと高齢者にペースメーカを植え込むことが多かったわけですから、今後もますますリードレスペースメーカを使用する場面が増えると思います。それに伴ってガイドラインが変更されますので、今後も注目して下さい。
(参考文献:2024JCS/JHRSガイドライン フォーカスアップデート版 不整脈治療)
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
心房細動の新しいスコア・・・HELT-E2S2スコア
心房細動の患者さんの脳梗塞発症リスクを評価する際に用いられるものとして、CHADS2スコアやCHADS2-VASCスコアが有名ですが、今年改訂された循環器学会のガイドラインでは、新しくHELT-E2S2スコアがClassⅡaで推奨されました。
背景としては、CHADS2スコアは海外で提唱されたものですが、国内のレジストリデータで検証すると、各項目が脳梗塞の独立した危険因子として必ずしも一致していないことが指摘されていました。そこで国内のスタディを用いて作られたのが今回のHELT-E2S2スコアです。
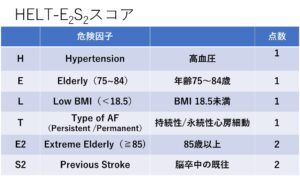
このスコアでは、「E」と「E2」はどちらか一方しかカウントできないので、最大が7点となります。
抗凝固療法なしの場合、脳梗塞の発症頻度は、このスコアで0点の場合は0.57%/年、1点では0.73%/年、2点では1.37%/年、3点では2.59%/年、4点では3.96%/年、5点以上では5.82%/年と点数が上昇するにしたがって発症リスクが上昇しています。
一方で、このスコアの現時点での弱点は「何点から抗凝固療法を開始するかの目安がない」ことです。このため従来ガイドライン通りに、「CHADS2 スコア1 点以上の患者で抗凝固療法の開始を推奨」は変更されていません。
今後はこのスコアが国内で普及してくると思いますので、覚えておきましょう。
ちなみにこのガイドラインには、水戸済生会循環器内科の特別顧問である青沼先生も外部評価委員で作成に携わっています。(ガイドラインの2ページ目のお名前が載っています♪)
(参考文献:2024JCS/JHRSガイドライン フォーカスアップデート版 不整脈治療)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
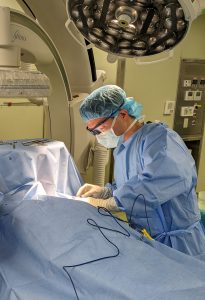
日本循環器学会学術集会に行ってきました
3月8日から10日まで日本循環器学会学術集会(いわゆる総会)が神戸で開催され、当院の循環器内科を志望している2人の初期研修医も参加してきました。
非常に幅広いテーマを扱う規模の大きい学術集会なので、発表する側ではなかったものの、二人ともいろいろな刺激を受けたのではないかと思います。
編集長も1日目と2日目のみ参加しましたが、Late Breaking Clinical Trailでこれから出てくる研究結果とか、心不全連携関連のセッションでメディカルスタッフの盛り上がりが印象に残りました。
他にもガイドラインがアップデートされ、心房細動の脳梗塞リスクで使われているCHADS2-VASCスコアよりもHELT-E2S2スコアとういうものが推奨度ClassⅡaで登場したことを初めて知りました・・・。やはりこのような機会を使って勉強しないといけませんね。
このHELT-E2S2スコアについては改めて紹介しようと思います。
(編集長)

参加した研修医の二人
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
飯田修先生のワークショップ
当院の循環器内科では、虚血に対するPCIや不整脈に対するアブレーション治療はもちろん、大動脈弁狭窄症に対するTAVIや僧帽弁閉鎖不全に対するMitraclipなど、循環器分野の診療を幅広く行っています。その中でも末梢動脈疾患(PAD)に対するカテーテル治療(EVT)は、県内有数の症例数を施行しています。
PADは下肢切断に至ることもある重篤な疾患でEVTによる血行再建以外にも血管外科や形成外科、リハビリなど、多診療科・多職種での取り組みが必要です。
しかし、特に透析患者さんでは高度石灰化などのため難易度の高い症例が多くを占めており、EVTのレベルアップに積極的に取り組んでいます。今までも新東京病院の朴澤先生や春日部中央病院の安藤先生など、この領域で国内トップオペレーターにお越しいただいてEVTの指導を受けてきました。
先日は、大阪警察病院の飯田修先生に初めてお越しいただき、EVTの指導をしていただきました。ご存じない方にちょっとだけ紹介すると、飯田先生は、トップオペーレーターというだけでなく、循環器学会のPADガイドラインや大動脈瘤・大動脈解離ガイドラインの作成にも携わった先生で、ご自身の論文も多数あり、日本からEVTのエビデンスを世界に発信している先生です。
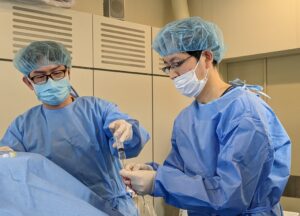
今回は4症例で、ステント閉塞や透析患者の高度石灰化SFA、そしてBK症例とかなり厳しい症例ばかりでしたが、理論的な戦略とデバイス選択でいずれも成功させていました。手技も早いので、助手に入る我々も追いついていくのが大変でしたが、非常に学びの多いワークショップとなりました。
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
日循地方会で登壇しました♪
水戸済生会では心臓血管外科と連携して大動脈弁狭窄症(AS)に対するTAVIを行っていますが、2月17日に開催された日本循環器学会関東甲信越地方会でのTAVIのスポンサードセッションで当院の川原先生が登壇しました。
セッションの趣旨としては、TAVIを実施していないクリニックなどの施設の先生方に、ASの怖さや早期の治療が必要なこと、治療のチャンスを逃さないことを伝えるものでした。
川原先生は当院で実際に経験した症例を交えての講演で、治療対象となる患者像がイメージしやすかったようです。

発表中の一コマ
ちなみに川原先生が演者に選ばれたきっかけは、今回の地方会の大会長である三井記念病院の田邉先生が若手の発表の場を作りたいとのご意向があり、おそらく国内最年少のTAVI指導医である川原先生にお声がかかりました。
当院では山田先生と川原先生が中心になってTAVIを行っていますが、先に指導医を取得した山田先生に続き、川原先生も実施医そして指導医を取得しました。今後も県央地区でのTAVIの普及に頑張ってください♪
(編集長)

セッション終了後
同じく登壇した虎の門病院の山口先生と
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
日循地方会で発表してきました・・・奇異性塞栓
今回は、先日開催された循環器学会関東甲信越地方会で当院研修医1年目の宮田先生が発表した症例をシェアします。
30歳代の女性が経腟分娩後に右片麻痺と構音障害で搬送されました。心原性脳梗塞の診断で血管内血栓回収術を行い、幸い麻痺もなく回復しました。一度も心房細動は捉えられていないものの、心房細動による心原性脳梗塞という診断でDOACを継続されています。
こんな時、あなたなら他にどんな鑑別を考えますか?
↓
↓
動脈硬化や心房細動のリスクのない若年の脳梗塞症例では、奇異性塞栓を考える必要があります。奇異性塞栓症とは、右心系に存在する血栓が右左シャント疾患、特に卵円孔開存(PFO)や心房中隔欠損(ASD),肺動静脈瘻(AVM)を介して左心系に流入して脳塞栓症を起こす病態です。
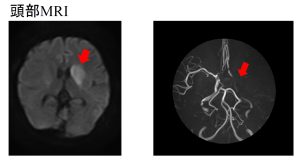
左:DWI:左尾状核および基底核に高信号変化あり
右:左中大脳動脈は水平部で完全に閉塞している
この症例では、その後にたまたまPSVTを認めたためアブレーションを施行した際にPFOが証明されましたが、誘発しても心房細動が出現せず、産褥期のDVTが原因でPFOを介した奇異性塞栓症を来したと考えられました。
脳動脈硬化に起因する脳梗塞、もしくは心疾患に起因する塞栓症など既知の機序では説明がつかず、さらなる原因検索を進めた後にもその発症機序が明らかでない、あるいは原因が特定できない脳梗塞を潜因性脳梗塞と言いますが、PFOは健常者の約 25%に存在し、さらに潜因性脳梗塞の約 50%に併存するといわれています。しかし、PFOを含む右左シャント疾患と静脈血栓を併発する確実な奇異性脳塞栓症は急性期脳梗塞例の 5%に過ぎず、きちんと診断できていない可能性が指摘されています。
しかも、現在はPFOを経皮的に閉鎖(AMPLATZER™ PFOオクルーダー)することができるので、冒頭の症例のように若年者ではきちんと治療につなげることが重要になります。
では、PFOの経皮的閉鎖術の適応を判断するツールをご存じでしょうか?
それが、RoPE (Risk of Paradoxical Embolism)スコアです。このRoPEスコアは、PFOが脳梗塞発症にどの程度寄与するかを予測するために開発され、動脈硬化のリスク、画像所見、年齢を項目とし 0-10 点の間で加点評価します。
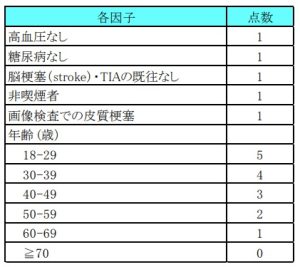
RoPEスコア9-10点の患者の88%はPFOが脳梗塞発症に寄与していたと報告されています。さらにPFOの中でも奇異性塞栓のハイリスクとされるものに、
・大シャント:経食道心エコーにてマイクロバブル数>20
・心房中隔瘤:心房中隔の10mm≧の突出
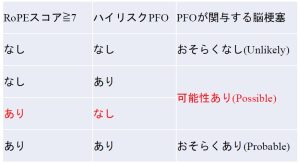
が挙げられており、RoPEスコアとPFO評価を統合したPASCALスコアを用いることで、より精度の高い閉鎖術の適応の評価が可能とされています。冒頭の症例はPASCALスコアで「可能性あり(Possible)」となりましたが、患者さんや脳外科医、循環器内科医らと協議して、DOAC継続となっています。
【参考文献】
潜因性脳梗塞に対する経皮的卵円孔開存閉鎖 術の手引き
2019 年 5 月 日本脳卒中学会、 日本循環器 学会、日本心血管インターベンション治療学会
David M.Kent,et al.The Journal of the American Medical Association.326,2,2277-2286,2021
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
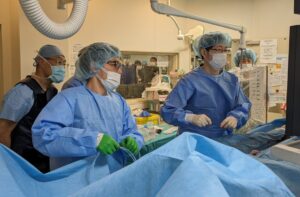
【今年度2回目】朴澤先生のEVTワークショップ
当院の循環器内科では、PCIやアブレーションはもちろん、TAVIやMitraclipなどに加えて、末梢動脈疾患(PAD)の診療にも早くから取り組み、EVTは県内有数の症例数を施行しています。
しかしPADのEVTは透析患者さんが多く、石灰化などでEVTに難渋する症例にしばしば遭遇します。そんなEVTのレベル向上に取り組んでいますが、6月に続いて先日EVTのトップオペレーターの一人である、新東京病院の朴澤先生にお越しいただき、EVTを指導していただきました。
今回は3症例をお願いしたのですが、我々の不成功症例だけでなく、他院での不成功症例もあり、いずれも難易度の非常に高い症例ばかりでした。さすがの朴澤先生でもかなりの時間がひつようでしたが、最終的には粘りとテクニックで見事成功していました。
循環器領域では学会レベルでライブが開催されていますが、やはり上手な先生がやっているすぐ脇で見ることができて、思わずつぶやいてたことやデバイスの変更をしたタイミングなどをその場で質問できるのが、ライブにはないワークショップの良いところです。
水戸済生会の循環器内科ではEVTに限らず、院外の指導医を招聘しながら、診療のレベルアップに取り組んでいきます。
(編集長)
EVT中の一コマ
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
IVLを導入しました
あなたがPCIに関心があるならご存じかもしれませんが、PCIにおいて冠動脈の石灰化病変は残された大きな課題の一つです。石灰化病変は手技中の合併症や長期予後など、十分な成績とは言えないのが現状です。特に水戸済生会では透析の患者さんが多いこともあって、PCIに難渋する症例をしばしば経験します。
今までPCIで石灰化病変と言えばロータブレーター™のみという状況でしたが、このロータブレーターは施行時にSlow flowを生じてしまうことが問題でした。このSlow flowは全例に生じる訳ではありませんが、生じてしまうと血行動態が不安定になるなど、いろいろと大変になります。しかし、全く新しい機序で冠動脈の石灰化病変の治療を行うデバイスとして、IVLが1年前から国内で使用できるようになりました。
このIVLとはIntravascular Lithotripsyの略で、血管内リソトリプシー(破砕術)と呼ばれるものです。リソトリプシーは分かりやすく言うと腎結石を衝撃波で破砕するESWLと同じように、冠動脈の石灰化を衝撃波を加えて、小さいひび(Crackle)を形成するデバイスです。石灰化病変にステントを留置しても、十分な拡張が得られないことがありますが、ステント留置前にIVLを行うことで、良好な拡張が得られて成績の向上が期待されます。
しかも、IVLは衝撃波で石灰化病変に小さいひびを形成するだけなので、ロータブレーターと異なってSlow flowが起こらないというメリットがあります。
茨城県内での導入は当院が3番目だそうですが、先日当院での2症例を施行しました。IVLでは衝撃波を生じさせるためのバルーンを病変部まで持ち込む必要がありますが、問題なくバルーンを持ち込んで、最終的に良好なステント拡張を得て終了しました。
上述の通り、IVLでは目的の病変部までバルーンを通過させる必要があるので、逆に言えばバルーンが行かないところでは効果が発揮できません。全ての症例でIVLが有効な訳ではなく、ロータブレーター™との使い分けが重要になってきますが、間違いなく有力な手段になると思いました。

Shockwave Medical Japan社のサイトより
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
左脚ブロックならSTEMIの診断はできない?
ERに70歳台の男性が胸痛で搬送されてきました。その時にERでとられた心電図がこれです。
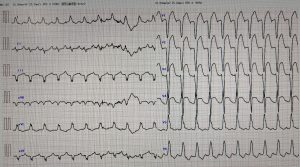
洞調律で、左脚ブロック(LBBB)波形を呈していました。左脚ブロックはST変化が判断でき
ないと教わったと思いますが、この症例も心電図からSTEMIと判断することはできないのでしょうか?
LBBBでは、原則STの判断ができないのですが、Sgarbossa criteriaを使うことで、虚血と診断ができる場合もあります。
(*Sgarbossaはスペイン語で、発音は「ズガルボッサ」と聞こえました・・・)
Sgarbossa criteriaの話をする前に、LBBBでは前提としてQRSの向きとST-Tの向きが逆になるのが原則です。これをdiscordantと言いますが、虚血などの影響でQRSの向きとT波の向きが同じになる(concordantと言います)と異常所見と捉えます。
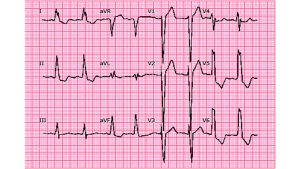
一般的なLBBB波形
QRSとST-Tの向きが逆になっているのが通常です
これを踏まえたうえで、Sgarbossa criteriaとは
①QRSが上向きの誘導で1mm以上のST上昇 →5点
②V1~V3のいずれかの誘導で1mm以上のST低下 →3点
③QRSと逆方向の5mm以上のST上昇 →2点
3点以上で虚血ありと診断できる
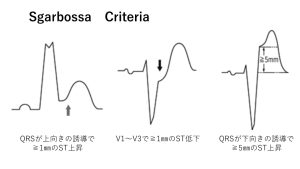
なお、③はST上昇とS波の比が0.25以上とするModified Sgarbossa criteriaを用いた方がオリジナルのものよりも精度が高いとされています。ちなみにSgarbossaスコア3以上の感度は20%、特異度は98%とされています。つまり、特異度が高いので所見が合えば診断できますが、感度が低いので除外には使えないということです。
冒頭の心電図を見てみると、V4では①を満たしそうですし、V1~V3ではST上昇/S>0.25となっていて、3点以上をクリアしています。トロポニンも陽性で、緊急CAGではLAD#6の99%病変が判明し、PCIを行って無事に退院しました。
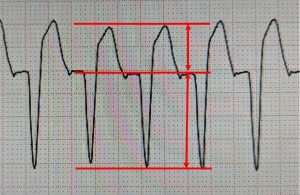
冒頭の症例のV2誘導
明らかにST上昇/S>0.25を満たしています
LBBBのSTEMIに遭遇することは少ないと思いますが、記憶のどこかにあるだけで、すぐにスマホで調べることができるので役に立ちますよ。
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも、問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
Kounis(コーニス)症候群
Kounis(コーニス)症候群をご存じでしょうか?
ACS患者に関わる循環器医なら、どんな疾患なのかだけでも知っておくべきものです。当院で経験したKounis症候群の症例報告を、7月に開催されたCVITで本田先生が発表してきましたので、今回はその内容をシェアします。
Kounis症候群とは、アナフィラキシー反応に伴う冠攣縮や冠動脈の血栓形成で引き起こされる急性冠症候群を言います。1991年にKounisが、内皮機能障害または微小血管狭心症の症状を示す冠攣縮がアレルギー性急性心筋梗塞に進展する”アレルギー性狭心症症候群”を報告したのが最初です。(Br J Clin Pract1991;45:121-8)
頻度は非常に稀で、ACSが疑われCAGを受けた患者における発生率は0.002%という報告がありますが、稀な分だけ過小評価されている可能性があり、実際はもう少し多いのかもしれません。
機序としては肥満細胞がマクロファージやTリンパ球と相互作用していると言われています。
誘因には以下のものが報告されています。
|
Unknown 6.3% |
Systemic disease 2.4% |
|
Medication 51.7% |
Environment 1.4% |
|
Insect bite 18.8% |
Contrast 6.3% |
|
Food 9.7% |
Other 3.5% |
A.Roumeliotis, et al. Vaccines. 10, 38(2022)
以下のように3つのタイプに分類されており、ステント血栓症にも関与している症例もあります。
•TypeⅠ(72.6%)— 冠動脈に病変がなく、冠攣縮によるもの
•TypeⅡ (22.3%)— 冠動脈プラークのびらんや破裂を伴う冠攣縮
•TypeⅢ (5.1%)— アレルギー反応の結果として引き起こされた冠動脈ステント血栓症
M.Abdelghany, et al. int J. Cardiol. 232(2017)
頻度が少ないのでなかなか難しいところではありますが、ACSを疑う状況(胸痛、心電図変化、心筋逸脱酵素の上昇)に加え、発疹やかゆみと言ったアレルギー症状、24時間以内にアレルギー反応が生じていた、以前に診断されたアレルギー疾患の再燃が見られるといった点があれば、Kounis症候群を疑うきっかけになります。
対応としては、ACSの対応とアレルギー反応への対応に分かれます。
ACSの対応はβ遮断薬を避けて、冠攣縮を押さえる硝酸薬やカルシウム拮抗薬を投与を行いつつ、必要ならPCIを行います。アレルギー反応に対しては、アレルゲンの除去、輸液、ステロイド、抗ヒスタミン薬、エピネフリン投与を考慮していきます。
A.Roumeliotis, et al. Vaccines. 10, 38(2022)
当院で経験した症例は、造影剤によるアナフィラキシーが関与したと考えられるもので、鑑別も対応もかなり難しかった症例でした。発表の際も、座長の先生らとかなり議論が盛り上がった症例でしたので、ぜひ覚えておいてください。
(編集長)

発表中の本田先生
・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆マイナビでお会いしましょう!
マイナビレジデントフェスティバル 内科専門領域 エリア関東に当院も登壇します!
病院説明会の前に開催されるキャリアガイダンスには当院の専攻医が登壇して、専門研修病探しについてアドバイスしてくれますので、併せてご参加下さい。
開催は 8月8日 17:30~
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!

