
専門研修ブログ
- トップ
- 専門研修ブログ
茨城県水戸市にある水戸済生会総合病院の専門研修を紹介するブログです。
初期研修を終えて、自分の専門領域を選ぶ際の参考になる情報や、その領域なら知っておくべきトピックなどを紹介していきます。
刺激伝導系ペーシング(CSP) その2
前回に続いて刺激伝導系ペーシング(CSP)についてです。
前回はCSPが再び注目されてきた経緯を取り上げましたが、今回はもうちょっとだけ詳しくCPSについて紹介します。
<CPSの定義>
CSP は刺激伝導系(ヒス束,右脚,左脚本幹ならびに左脚枝)を捕捉するペーシング法の総称。ペーシング出力を変更することにより、刺激伝導系ならびに局所心筋の捕捉されるタイミングが異なる結果、QRS波形が出力に依存して変化することが特徴。
<ヒス束ペーシング(HBP)>
HBPは三尖弁輪の心房側または心室側にリードを留置してヒス束を捕捉する方法で、もっとも生理的な興奮伝播様式が得られる。ペーシング出力を変更することによりヒス束の単独捕捉(selective pacing)もしくはヒス束と局所心筋の同時捕捉(non-selective pacing)が観察される。
もっとも生理的なペーシング法だが、リード留置が可能な領域が狭く、一般的に手技難易度は高い。デリバリーカテーテルの改良により手技成功率は92% 前後にまで改善されたが、センシング不全や術後早期・遠隔期のペーシング閾値上昇と、それにともなうリード再留置(7 ~ 11%)が大きな懸念点。
<左脚領域ペーシング(LBBAP)>
LBBAPは,右室中隔の深部にリードを進め、左室中隔心内膜下からペーシングを行う方法で、左脚本幹あるいは左脚枝を捕捉することが目的。
HBP と異なり、かならずしもリード先端で左脚電位は記録されない。LBBAP では右室への興奮伝播が遅延するため、心電図波形で通常V1 誘導のQRS 終末部にR 波を認めるのが特徴。
LBBAP ではリード留置の標的となる領域が広く、心室波高やペーシング閾値がHBPより優れていて、手技成功率は90 ~ 98% 前後と高い。リードを中隔の深部に進めるため、心室中隔穿孔や中隔内血腫,冠動脈中隔枝の損傷といった特有の合併症がある。
(参考文献:2024JCS/JHRSガイドライン フォーカスアップデート版 不整脈治療)
(編集長)
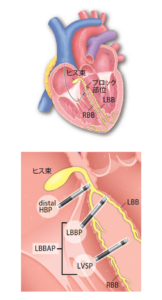
(ガイドラインp20 図6より一部転載)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
刺激伝導系ペーシング(CSP) その1
今回もフォーカスアップデート版が出された循環器学会の不整脈治療ガイドラインからです。今回は刺激伝導系ペーシング(CSP)についてです。
まずCSPという言葉を聞いたことがあるでしょうか?このCSPは不整脈をやっている先生でなければ聞きなれないかもしれません。編集長も詳しくはないので勉強も兼ねて紹介します。
もともと、徐脈に対するペースメーカ治療では右室心尖部ペーシングが用いられてきました。
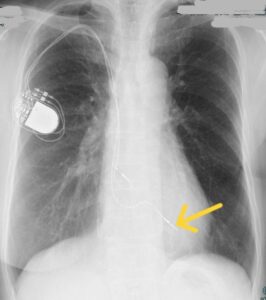
右室心尖部ペーシング
この右室心尖部ペーシングは心拍数維持効果は得られますが、左室の非同期的収縮を生じるため、ペーシング率の増加にともない、EF 低下や心不全など心血管イベントが増加することが知られています。その後は右室心尖部以外に右室中隔ペーシングが試みられてきましたが、心血管イベントの抑制効果は示されませんでした。
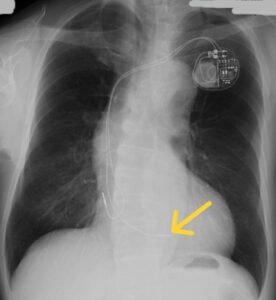
右室中隔ペーシング
動物実験などでは刺激伝導系を直接捕捉するヒス束ペーシング(HBP)が生理的な興奮伝播様式が保持されることが分かっていましたが、デバイスの登場でHBPや左脚領域を直接補足する手技成功率が向上し、CSP の可能性に注目が集まっています。
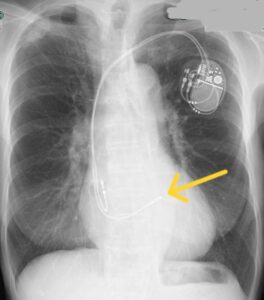
左脚ペーシング
(右室中隔ペーシングに比べて高位に留置されています)
今回のガイドラインのアップデートでは、徐脈性不整脈に対するCPSは以下のようになっています。
【ClassⅡa】
ペースメーカ適応の房室伝導障害患者で、高頻度の心室ペーシング(> 20%)が予測され、かつ軽度~中等度の左室収縮能低下(LVEF 36 ~ 50%)を認める場合、刺激伝導系ペーシングを考慮する。
【ClassⅡb】
・ペースメーカ適応の房室伝導障害患者で、高頻度の心室ペーシング(> 20%)が予測され、かつ左室収縮能低下を認めない場合、ペーシング誘発性心筋症を回避する目的で、刺激伝導系ペーシングを考慮してもよい。
・房室ブロック作製術を必要とする症例に対して,刺激伝導系ペーシングを考慮してもよい。
当院でもまだ10例未満と少数ですが、左脚領域に心室リードを留置するケースを経験しています。長期経過がどうなるか注目ですね。
(参考文献:2024JCS/JHRSガイドライン フォーカスアップデート版 不整脈治療)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
専門研修の決め方
新年度になって、J2のあなたも3年目からの専門研修をどうするか考える時期になりました。J1の時は目の前のことをこなすのに精いっぱいだったかもしれませんが、2年目になると少し余裕ができて、いろいろなことが見えてくるのではないでしょうか?
水戸済生会で初期研修を終えた先輩たちも多くなってきましたが、もともと志していた診療科に進む人はもちろん多いのですが、ローテーションしてみて今まで関心のなかった診療科の魅力を
発見した人もいれば、不向きだと気付いた人、といろいろありました。
以前に調べてみたところ、初期研修開始時の希望診療科と3年目で選択した専門診療科が同じだったのは約4割でした。つまり、学生の頃に考えていた診療科はあるけれど、半分以上の人が初期研修中に悩んで悩んで診療科を決めているという感じなのだと思います。
編集長が研修医らに話すのは、どうして医師になったのか?もともと考えていた診療科をどうして選んだのか?そこを、もう一度考えてみることを勧めています。
実際のところ、自分や家族の病気がきっかけだったり、ブラックジャックなどの漫画やドラマでカッコいいと思った、など人それぞれです。
医師という職業はとてもやりがいがありますが、楽な職業ではありません。どの診療科でも、それなりの覚悟は必要です。
専門研修プログラムの登録開始までは、まだ時間があります。労働条件とか給料といった条件で比較することも必要ですが、カッコイイという憧れの気持ちもすごく大事にしながら、じっくり考えてみてください。
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
腎機能障害がある時の抗凝固療法は?
今年フォーカスアップデート版が出された循環器学会の不整脈治療ガイドラインからです。今回は腎機能障害がある高齢心房細動患者に対する抗凝固療法について紹介します。
心房細動のため抗凝固療法を始めようと思ったけど、腎機能障害があるので導入をどうするか悩む症例にしばしば遭遇します。中等度~重度腎機能障害患者に対するDOAC のリアルワールドデータが集積されてきたこともあり、今回のアップデートでは以下のような推奨になっています。
【ClassⅠ】
30 mL/ 分≦ CCr <50 mL/ 分の軽度~中等度腎機能障害患者に対して
抗凝固療法を行う(DOAC を優先する)
【ClassⅡa】
15 mL/ 分≦ CCr < 30 mL/ 分の重度腎機能障害患者に対して
ダビガトランを除くDOACを用いた抗凝固療法を考慮する
(ダビガトランはCCr<30ml/分は禁忌となっている。それ以外のDOACはCCr<15ml/分で禁忌)
【ClassⅡb】
CCr < 30 mL/ 分かつ非透析導入の末期腎機能障害患者に対して
ワルファリンを用いた抗凝固療法施行を考慮してもよい
【ClassⅢ】
維持透析患者に対してワルファリンを用いることは推奨されない
維持透析患者ではDOAC は禁忌であり、ワルファリンについても心房細動アブレーション周術期,機械弁症例や脳梗塞二次予防など,例外的に使用せざるを得ない場合を除き原則禁忌となっています。
ここでの注意点はCCrを用いていることです。採血検査で出てくるeGFRとは異なるので、勘違いしないようにしてください。
CCrと言っても実際はeCCrを用いることになりますが、これはネット上で計算ツールがすぐに見つかるので利用してみて下さい。
(参考文献:2024JCS/JHRSガイドライン フォーカスアップデート版 不整脈治療)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
リードレスペースメーカの適応
今年フォーカスアップデート版が出された循環器学会の不整脈治療ガイドラインからです。今回はリードレスペースメーカを紹介します。
最初に登場したリードレスペースメーカはVVIのみでしたので、徐脈性心房細動や高齢者に用いられることが多かったのですが、現在はVDDのものやスクリューで固定するタイプのものが登場して、以前とは適応も変わってきています。
実際のところ当院でもリードレスペースメーカを植え込む機会が増えており、新規植え込みの半数以上がリードレスとなっています。
今回のガイドライン改訂では、リードレスペースメーカの適応(推奨クラスⅠ)として
①感染リスクが高い
②末期腎不全
③デバイス感染の既往
④先天性心疾患などで経静脈リードの植込みが難しい解剖学的原因がある
⑤ステロイドや免疫抑制薬などの薬物治療中
⑥放射線治療中
⑦長期的血管内カテーテル留置中あるいはその既往
と改訂されています。
同時にリードレスの重大な有害事象である心筋穿孔・心囊液貯留のリスクについても言及しており、下記の評価を行うことを求めています。
・年齢≧ 85 歳
・BMI< 20 kg/m2,
・女性
・心不全
・陳旧性心筋梗塞
・肺高血圧症
・慢性閉塞性肺疾患
・透析
もともと高齢者にペースメーカを植え込むことが多かったわけですから、今後もますますリードレスペースメーカを使用する場面が増えると思います。それに伴ってガイドラインが変更されますので、今後も注目して下さい。
(参考文献:2024JCS/JHRSガイドライン フォーカスアップデート版 不整脈治療)
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
心房細動の新しいスコア・・・HELT-E2S2スコア
心房細動の患者さんの脳梗塞発症リスクを評価する際に用いられるものとして、CHADS2スコアやCHADS2-VASCスコアが有名ですが、今年改訂された循環器学会のガイドラインでは、新しくHELT-E2S2スコアがClassⅡaで推奨されました。
背景としては、CHADS2スコアは海外で提唱されたものですが、国内のレジストリデータで検証すると、各項目が脳梗塞の独立した危険因子として必ずしも一致していないことが指摘されていました。そこで国内のスタディを用いて作られたのが今回のHELT-E2S2スコアです。
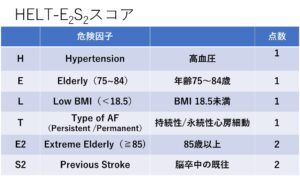
このスコアでは、「E」と「E2」はどちらか一方しかカウントできないので、最大が7点となります。
抗凝固療法なしの場合、脳梗塞の発症頻度は、このスコアで0点の場合は0.57%/年、1点では0.73%/年、2点では1.37%/年、3点では2.59%/年、4点では3.96%/年、5点以上では5.82%/年と点数が上昇するにしたがって発症リスクが上昇しています。
一方で、このスコアの現時点での弱点は「何点から抗凝固療法を開始するかの目安がない」ことです。このため従来ガイドライン通りに、「CHADS2 スコア1 点以上の患者で抗凝固療法の開始を推奨」は変更されていません。
今後はこのスコアが国内で普及してくると思いますので、覚えておきましょう。
ちなみにこのガイドラインには、水戸済生会循環器内科の特別顧問である青沼先生も外部評価委員で作成に携わっています。(ガイドラインの2ページ目のお名前が載っています♪)
(参考文献:2024JCS/JHRSガイドライン フォーカスアップデート版 不整脈治療)
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
日本循環器学会学術集会に行ってきました
3月8日から10日まで日本循環器学会学術集会(いわゆる総会)が神戸で開催され、当院の循環器内科を志望している2人の初期研修医も参加してきました。
非常に幅広いテーマを扱う規模の大きい学術集会なので、発表する側ではなかったものの、二人ともいろいろな刺激を受けたのではないかと思います。
編集長も1日目と2日目のみ参加しましたが、Late Breaking Clinical Trailでこれから出てくる研究結果とか、心不全連携関連のセッションでメディカルスタッフの盛り上がりが印象に残りました。
他にもガイドラインがアップデートされ、心房細動の脳梗塞リスクで使われているCHADS2-VASCスコアよりもHELT-E2S2スコアとういうものが推奨度ClassⅡaで登場したことを初めて知りました・・・。やはりこのような機会を使って勉強しないといけませんね。
このHELT-E2S2スコアについては改めて紹介しようと思います。
(編集長)

参加した研修医の二人
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
飯田修先生のワークショップ
当院の循環器内科では、虚血に対するPCIや不整脈に対するアブレーション治療はもちろん、大動脈弁狭窄症に対するTAVIや僧帽弁閉鎖不全に対するMitraclipなど、循環器分野の診療を幅広く行っています。その中でも末梢動脈疾患(PAD)に対するカテーテル治療(EVT)は、県内有数の症例数を施行しています。
PADは下肢切断に至ることもある重篤な疾患でEVTによる血行再建以外にも血管外科や形成外科、リハビリなど、多診療科・多職種での取り組みが必要です。
しかし、特に透析患者さんでは高度石灰化などのため難易度の高い症例が多くを占めており、EVTのレベルアップに積極的に取り組んでいます。今までも新東京病院の朴澤先生や春日部中央病院の安藤先生など、この領域で国内トップオペレーターにお越しいただいてEVTの指導を受けてきました。
先日は、大阪警察病院の飯田修先生に初めてお越しいただき、EVTの指導をしていただきました。ご存じない方にちょっとだけ紹介すると、飯田先生は、トップオペーレーターというだけでなく、循環器学会のPADガイドラインや大動脈瘤・大動脈解離ガイドラインの作成にも携わった先生で、ご自身の論文も多数あり、日本からEVTのエビデンスを世界に発信している先生です。
今回は4症例で、ステント閉塞や透析患者の高度石灰化SFA、そしてBK症例とかなり厳しい症例ばかりでしたが、理論的な戦略とデバイス選択でいずれも成功させていました。手技も早いので、助手に入る我々も追いついていくのが大変でしたが、非常に学びの多いワークショップとなりました。
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
日循地方会で登壇しました♪
水戸済生会では心臓血管外科と連携して大動脈弁狭窄症(AS)に対するTAVIを行っていますが、2月17日に開催された日本循環器学会関東甲信越地方会でのTAVIのスポンサードセッションで当院の川原先生が登壇しました。
セッションの趣旨としては、TAVIを実施していないクリニックなどの施設の先生方に、ASの怖さや早期の治療が必要なこと、治療のチャンスを逃さないことを伝えるものでした。
川原先生は当院で実際に経験した症例を交えての講演で、治療対象となる患者像がイメージしやすかったようです。

発表中の一コマ
ちなみに川原先生が演者に選ばれたきっかけは、今回の地方会の大会長である三井記念病院の田邉先生が若手の発表の場を作りたいとのご意向があり、おそらく国内最年少のTAVI指導医である川原先生にお声がかかりました。
当院では山田先生と川原先生が中心になってTAVIを行っていますが、先に指導医を取得した山田先生に続き、川原先生も実施医そして指導医を取得しました。今後も県央地区でのTAVIの普及に頑張ってください♪
(編集長)

セッション終了後
同じく登壇した虎の門病院の山口先生と
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!
総合内科の専門研修2024
今回は総合内科での専門研修について紹介します。
水戸済生会は大学とは異なって、地方の公的病院ですので全ての内科診療がそろっている訳ではありません。
しかし、このブログでも紹介してきたように消化器内科、循環器内科、腎臓内科は以前から症例数もスタッフも多く、県央地域での地域完結できる医療を目指して今日も頑張っています。それ以外の診療科は外来のみの体制でしたので、当院の内科専門研修では、呼吸器内科、血液内科、神経内科などを中心に、近隣の施設で研修させてもらっています。
と言っても、当院で肺炎患者さんを診療しない訳にはいきませんので、一般内科としてのコモンな症例は総合内科で担当しています。具体的には肺炎や胸膜炎、尿路感染などの感染症、糖尿病性ケトアシドーシスや甲状腺クリーゼなどの代謝疾患、膠原病を含めた不明熱の精査など、地味ですが幅広い症例を担当しており、内科専門研修としてはJOSLER症例確保に役立ってきました。
そんな水戸済生会の内科に、昨秋から脳神経内科、リウマチ膠原病内科医の常勤医が赴任しました。この脳神経内科とリウマチ膠原病内科の入院患者さんも総合内科で担当するようになり、すでに自己免疫性脳炎や痙攣重積発作、SLEやEGPAなどの症例を当院の専攻医が主治医として担当し、JOSLER症例になっています。
つまり、これからの水戸済生会の内科専門研修では、脳神経内科領域と膠原病領域の症例確保が容易になり、かつ長く症例をフォローできるということです。
さらに今年4月からは現在非常勤で外来をお願いしている筑波大学血液内科から、常勤医が赴任する予定です。実は、血液内科の指導の下でリンパ腫やMDSの化学療法はすでに総合内科で始めていますが、4月以降も総合内科で一緒に診療する予定です。
今まで水戸済生会の内科は、消化器内科、循環器内科、腎臓内科に絞ってアピールしてきましたが、これからは脳神経内科、リウマチ膠原病内科、そして血液内科を考えているあなたにもチャンスがある環境になります! ぜひご期待ください!!
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会での専門研修に関するご質問はこちらへ!
どんなことでも問い合わせフォームからご質問ください。
また、各診療科の専攻医にZoomで質問できますので、その旨もお知らせください!

