
臨床研修ブログ
水戸済生会総合病院は、救急医療から緩和医療まで多彩な症例が経験できる総合力の高い地域の基幹病院です。
医師の生涯のうち最も実りある初期臨床研修期間を私たちは強力にサポートします。
SSI (Surgical site infection) その2・手術創クラス分類
前回はSSIの定義を確認しましたが、周術期の抗菌薬を考えるうえで知っておく必要があるのが手術創のクラス分類です。
SSI予防抗菌薬の使用については、この手術創クラス分類から見た適応として
クラスⅠ:一部で抗菌薬の使用は不要
クラスⅡ:予防抗菌薬の適応とする
クラスⅢ:SSIリスク因子の存在を参考に予防抗菌薬または治療抗菌薬の選択を検討する
クラスⅣ:予防でなく、治療的に抗菌薬を使用する
となっています。
(Hiro)
・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、こちらからご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
◆Web版・個別病院説明会を開催しています
直接研修医からホントのところを聞いてみませんか?
3月31日まで開催中です!
◆レジナビFairでの病院紹介動画が見れます!
2月17日に開催されたレジナビFairでの紹介動画(11分)を、こちらからご覧いただけます。ぜひご覧ください!
◆水戸済生会の内科専門研修説明動画はこちら
「レジナビFair 専門研修(内科)プログラム」で紹介された説明動画がご覧いただけます。
SSI(Surgical site infection)その1・定義
2020年度から初期研修で外科ローテーションが必修化されましたが、外科の基本的なところを質問すると、あやふやな答えが返ってくることがあります。
例えば、抗菌薬。セファゾリン(CEZ)やセフメタゾール(CMZ)なんかを良く処方して、手術室に持参していますが、その使い分けを知っていますか?今回からSSIや周術期の抗菌薬に関してHiroがまとめてくれた記事を紹介していきます。
・・・・・・・・・・・・・・・・・・・
まず、周術期に抗菌薬を使用する予防的抗菌薬の使用は、SSI発症率の減少を目的にしています。予防抗菌薬は組織の無菌化するためのものではなく,術中汚染による細菌量を宿主防御機構でコントロールできるレベルまでに下げるために補助的に使用するものとされています。その抗菌薬選択は、手術部位から感染リスクの高い菌を考えて選択されます。
ここで、SSIの定義を確認しておきましょう。CDCの定義では「手術操作の及んだ部位に発生する感染」としており、さらに
①表層切開創SSI
②深部切開創SSI
③臓器/体腔SSIに分類されます。
人工物を使用しない手術では術後30日以内の発生、人工物を使用した手術では術後1年以内の発生とすることが多いようですが、ガイドラインによっては90日以内の発生と定義しているものもあります。サーベイランス時の定義の問題なので、病棟ではあまり気にしなくてよいようです。日本ではJapan Nosocomial Infection Surveillance (JANIS)の定義が使われることが多いので、紹介しておきます。


 (Hiro)
(Hiro)
・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、こちらからご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
◆Web版・個別病院説明会を開催しています
直接研修医からホントのところを聞いてみませんか?
3月31日まで開催中です!
◆レジナビFairでの病院紹介動画が見れます!
2月17日に開催されたレジナビFairでの紹介動画(11分)を、こちらからご覧いただけます。ぜひご覧ください!
◆水戸済生会の内科専門研修説明動画はこちら
「レジナビFair 専門研修(内科)プログラム」で紹介された説明動画がご覧いただけます。
今年度最終・松永先生の感染症カンファ報告
このブログでたびたび紹介している帝京大学感染制御部の松永先生の感染症カンファを先日開催しました。
今年度の最終回でしたが、タイトルは「人工物・デバイス感染」そして「COVID-19のちょっとしたおさらい」の2本立てでした。
はじめに、「COVID-19のおさらい」では、感染対策の基本や検査のピットフォールなどについてまとめていただきました。
「人工物・デバイス感染」では、末梢の点滴やCVカテ、尿道カテだけでなくペースメーカーやバイパスグラフト、人工関節など、いろいろな人工物を使って治療を行う中で、デバイス感染で頭を抱える状況に遭遇します。研修医たちも、なにがしかの経験がありタイムリーな話題だったようです。
(以前に、この内容を紹介した記事がありますので、ぜひご覧ください)
2年間で計10回もご指導いただいたJ2のみんなも、これから初期研修を終えてそれぞれの専門に進みますが、感染症と縁を切ることはできません。松永先生のカンファで繰り返された
「どこで? 何が?」・・・診断の軸
「物理的・化学的」・・・治療の2つの軸
「抗菌薬は2度選ぶ」
「全身のパラメータと局所のパラメータ」・・・経過観察の2つの軸
これらを忘れることなく、それぞれの領域で診療にあたってほしいと思います。
今年度は5回ともZoomでのレクチャーとなり、一度もリアルで開催できなかったのはちょっと残念でしたが、新年度も松永先生の感染症カンファが開催されます。興味のあるあなたはZoomで参加できますので、ぜひ連絡してください!
(編集長)
 聴講中の風景
聴講中の風景
・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、こちらからご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
◆レジナビFairでの病院紹介動画が見れます!
2月17日に開催されたレジナビFairでの紹介動画(11分)を、こちらからご覧いただけます。ぜひご覧ください!
◆水戸済生会の内科専門研修説明動画はこちら
「レジナビFair 専門研修(内科)プログラム」で紹介された説明動画がご覧いただけます。
「改訂版」新型コロナウイルス感染から身を守る・・・その他
新型コロナウイルス感染から身を守る方法について紹介してきました。
大事なポイントは、標準予防策と飛沫接触感染予防策、そしてエアロゾル感染対策として三密の回避です。これらをきっちり守ることができれば新型コロナから身を守ることができます。
これ以外の話題では、新型コロナが国内で流行し始めた昨年春ごろは、靴底から感染拡大するのでは?と強く懸念されていましたが、記憶している方はいるでしょうか?
その後、靴底からの感染拡大が話題になることはなくなりました。基本的に床は汚いのです。ただし、「荷物の床置き」には気を付けておきましょう。例えば、カバンなどを床置きした後に机に載せれば、机が汚染されます。床置きしたカバンを机に載せない、カバンの底を触らない、触ったら手指衛生を忘れないようにしましょう。
もう一つ、空間除菌について。新型コロナウイルス対策と称して空間除菌を謳う製品を多く見かけますが、いずれも効果が確認されたものはありません。たぶん、日本では「蚊取り線香」という文化があるので、直感的に受け入れやすいのだと編集長は考察していますが、新型コロナについては効きません。ホントに効果があるならコロナを受け入れている病院でとっくに使われているはずです。なお、昨年3月の時点で消費者庁からも注意喚起が出ています。
また空間除菌で用いられる薬剤(例:ク●●リンなど)を吸引することで薬剤性肺障害の発生が報告されています。「少しでも予防できるなら」という心理は分かりますが、空間除菌の類は効果がはっきりしないばかりか有害なことがあるので、やめておきましょう。
繰り返しますが、標準予防策と飛沫接触感染予防策、そしてエアロゾル感染対策として三密の回避です。これらをきっちり守ることができれば新型コロナから身を守ることができます。これからワクチン接種が進んでもこれらを怠れば感染しますので、充分注意していきましょう。
(編集長)

マスクの外側は触らないようにしましょう♪
・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆来週のレジナビFairに参加します!
レジナビFair 関東・甲信越Weekに当院も参加します。
2月17日(水) 18:30~
ぜひご参加ください!
◆水戸済生会の内科専門研修説明動画はこちら
「レジナビFair 専門研修(内科)プログラム」で紹介された説明動画がご覧いただけます。
ちょっとした気配り
患者さんや家族に話をする場面を想像してみてください。
病気のことや今後のことは、まず患者さんに話をするのが原則です。でも高齢の患者さんなどでは、患者さん本人ではなく、家族につっこんだ話をしなければいけない場面がしばしばあります。でもこんな時、あなたは家族の誰に話をしているかを意識していますか?
同居の息子さんだったり、同居のお嫁さんだったり、遠くに住んでいるお嫁に行った娘さんだったり。実は家族の中でも主導権を握っている人とそうでない人がいます.あなたが話している家族の家庭内の立場がどうなのか、決定権を持っている人なのかを把握することは重要です。
こんなこともありました。兄弟が多くいる70歳台の患者さんで、一番末っ子の方でした。奥さんや娘さんといったご家族よりも兄弟の意向の方が強かったのです。奥さんに何度説明しても決められなかったのですが、ご兄弟と一緒に話をしたら急にことが進むようになりました。
患者さんの今後の方針を決めたいと思って話をしても相手の立場を理解して話をしないとなかなか前に進みません。相手の立場を配慮しないでいると、かえって家族の協力が得られなくなることさえあります。患者さんの家族関係を上手に聞き出して、背景を理解して、気配りをしながら話をすることが患者さんや家族から信頼を得るきっかけになります。
(編集長)
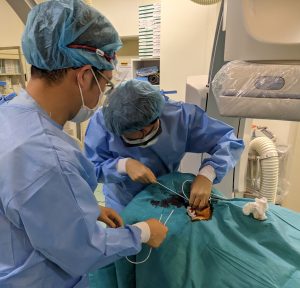
今日は長期留置カテーテルの留置術
・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会がレジナビ動画で紹介されています!
「レジナビオンライン東日本」での病院紹介動画がアップされています。
ぜひご覧ください。
◆水戸済生会の内科専門研修説明動画はこちら
「レジナビFair 専門研修(内科)プログラム」で紹介された説明動画がご覧いただけます。
「改訂版」新型コロナウイルス感染から身を守る・・・手指衛生前に顔を触るな!
国家試験が無事に終了しました。編集長が聞いただけの範囲ですが、コロナ対策のために、試験以外のところで例年とは異なっていて、いろいろ大変だったようです。
受験生のあなた、大変お疲れ様でした。国試が終わっても、コロナ対策を忘れずに楽しんでくださいね。
さて、前回は接触感染予防策について主に教科書的な話を紹介しました。ここで話を戻しますが、そもそも感染が成立するためには、ウイルスが体内に侵入しないといけません。健常人であれば、その侵入門戸は、目、口、鼻の粘膜からです。
目はフェイスガードやゴーグルで、口と鼻はサージカルマスクやN95マスクで、手は手袋で守ることができます。しかし、いくらマスクやガウン、手袋をつけていても、外すときに汚染したガウンやマスクに手が触れてしまい、その汚染された手で顔や口元に触れてしまったら感染してしまいます。手指衛生をしていない汚染された手で、つい目をこすってしまっては何にもなりません。でも、人はつい無意識に顔を触ったり、髪に手を伸ばしていたりするものです。そこで、「手指衛生をする前に顔を触るな!」を忘れないようにしましょう。
WHOの感染管理推奨から
また、ナースステーションも油断できません。ドアノブやパソコンのキーボード、マウスも接触感染経路になりうることが指摘されていますし、スマホやPHSも通話する時に顔や口もとに触れれば危ないですよね。
パソコン操作の前後で手指衛生PHSは、よくアルコール綿などで拭いて、スマホはスピーカーホンで話すなど、顔に近づけない工夫が必要です。
基本中の基本である手指衛生をおろそかにしては、予防策の意味がなくなってしまいます。あなたの身を守るために、もう一度手指衛生について
確認してください。
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会がレジナビ動画で紹介されています!
「レジナビオンライン東日本」での病院紹介動画がアップされています。
ぜひご覧ください。
◆水戸済生会の内科専門研修説明動画はこちら
「レジナビFair 専門研修(内科)プログラム」で紹介された説明動画がご覧いただけます。
「改定版」新型コロナウイルス感染から身を守る・・・接触感染予防策
新型コロナウイルス感染症は飛沫・接触感染と、三密環境下でのエアロゾル感染で拡大することが分かっています。
飛沫感染予防策に続いて、今回は接触感染予防策を紹介します。
接触感染とは、患者との直接接触または患者が使用した物品や環境表面などの間接接触により感染することです。
ということは、以下が教科書的な接触感染予防策となります。
・患者配置
原則として個室で、患者移動は室内にとどめる。個室が無理なら、同じ微生物による感染症患者と同室は可
・個人防護具
患者や病室に触れる場合は手袋着用。患者に直接接する時や病室環境に触れる場合ははビニールエプロンかガウン着用。退室前に個人防護具を外して、ビニール袋で密封し破棄する。個人防護具を外した後は、室内環境や物品に触れないようにします。
・患者移送
排菌部位を被覆して搬送十分な手洗い。待ち時間がないように手配。
・その他
食事やごみ、リネンやカーテンの洗濯、部屋の清掃には、特別な対応は必要なし。聴診器や血圧計などは患者専用にする。カルテや回診車を病室内に持ち込まない。退院後に病室のカーテンは交換。
接触感染予防では、手袋やエプロン(もしくはガウン)を使用しますが、個人防護具を外した後での手指衛生を忘れては、個人防護具も意味を成しませんので、くれぐれもご注意ください。
参考文献:
感染対策まるごと覚書ノート
医療機関における新型コロナ
ウイルス感染症への対応ガイドVer2.1(日本環境感染学会)
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆水戸済生会がレジナビ動画で紹介されています!
「レジナビオンライン東日本」での病院紹介動画がアップされています。
ぜひご覧ください。
◆内科専門研修の説明動画はこちら
「レジナビFair 専門研修(内科)プログラム」で紹介された説明動画がご覧いただけます。
「改定版」新型コロナウイルス感染から身を守る・・・マスクの役割
飛沫感染対策として重要なのがマスクですね。大学共通テストでの鼻マスクとか、飛行機搭乗時の着用拒否とかがニュースになっていたり、急にウレタンマスクがやり玉に挙がっています。ここで改めてマスクの正しい知識を確認しておきましょう。
そもそもマスクの役割は何でしょう?
↓
↓
マスクの役割は
・自分が感染しない
・他人に感染させない
この2つがありますが、どちらかと言えば、他人に感染させないことがマスクの役割です。
マスクだけでは自分の感染を完全に防ぐことはできません(だから標準予防策があるのです)。
そして、病院で働くあなたには不織布のサージカルマスクとN95マスクしかありません。
ニュースでも取り上げられていましたが、マスクの性能について検証されていますね。
さらに、研修医や医学生であるあなたはマスクの着用や外し方など取り扱いにも十分に習熟しておく必要があります。
WHOの資料に良くまとまっているので紹介します。ぜひ自分のマスクを見直してみてください。
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆新春企画!Web版・個別病院説明会を開催中です。
そろそろ研修病院の情報を集め始めないと。
でも、Web情報だけでいいんだろうか?
新型コロナの蔓延で、昨年以上に病院見学がやりにくくなっています。
確かに病院見学に行く機会は減っていますが、研修の実際を知ることはできます!
昨年夏に開催して好評だったWeb版・個別病院説明会を開催予定です。
開催期間
令和3年1月12日(火)~1月29日(金)
*平日のみ対応
*時間はお申し込み後に調整します
所要時間
15~30分程度
*当院の初期研修医が直接あなたの質問に対応します。
Zoomを使って直接当院の研修医から、研修のホントのところを聞き出してください!
↓
◆こちらもご覧ください!
水戸済生会がレジナビ動画で紹介されています!
「レジナビオンライン東日本」での病院紹介動画がアップされています。ぜひご覧ください。
「改定版」新型コロナウイルス感染から身を守る・・・エアロゾル感染
前回は飛沫感染予防策について紹介しました。
教科書的な飛沫感染対策として飲食店でのアクリル板設置やお店の会計カウンターにビニールカーテンを設置するのは、ある程度有効なことが分かります。
しかし新型コロナでは、エアロゾル感染が指摘されています。そもそもエアロゾルとは何でしょう?
↓
↓
エアロゾルとは空気中に存在する細かい粒子のことを指します。ただし、その大きさについては、定義がありません。
患者さんの咳やくしゃみから、空気中にウイルスを含んだ大小の粒子が放出されますが、一般的に粒子が大きく、水分量が多いものほど、重たいために速く落下します。
一方で、小さい粒子はいつまでも空気中に漂いますが、これらを全部ひっくるめてエアロゾルと呼んでいます。
結核や麻疹は、空気中を小さい粒子(<5μm)が、いつまでも漂っているので、呼吸で吸い込まれ肺胞まで到達して感染してしまいます。これを空気感染と呼んでいます。
新型コロナでは空気感染とは言えないまでも、一定の条件がそろうと、空気感染に近いかたちで感染が広がることが分かっています。それが三密(密閉・密集・密接)です。
三密状態だと、ウイルスを含むエアロゾルが空気中を漂ってしまうので、こまめに換気をすることで防ぐことができます。
特に冬場は乾燥しているので、小さな飛沫がより小さく、下気道に達しやすくなるのではないかと言われています。
また、三密は3つの条件がそろわなければ大丈夫、という訳ではありません。1つだけでも感染リスクは2倍、2つそろえば4倍、3つだと8倍のリスクと考えてください。
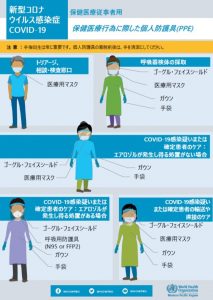
病院内でエアロゾルを大量に発生させるものとしては、挿管、気管内吸引、ネブライザーなど、いろいろありますが、このようなハイリスクの
処置の際はN95マスクを着用することがWHOなどでも勧告されています。逆に、それ以外の状況ではN95マスクが必須とは言えず、サージカルマスク対応で良いようです。
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆新春企画!Web版・個別病院説明会を開催します。
そろそろ研修病院の情報を集め始めないと。
でも、Web情報だけでいいんだろうか?
新型コロナの蔓延で、昨年以上に病院見学がやりにくくなっています。
確かに病院見学に行く機会は減っていますが、研修の実際を知ることはできます!
昨年夏に開催して好評だったWeb版・個別病院説明会を開催予定です。
開催期間
令和3年1月12日(火)~1月29日(金)
*平日のみ対応
*時間はお申し込み後に調整します
所要時間
15~30分程度
*当院の初期研修医が直接あなたの質問に対応します。
Zoomを使って直接当院の研修医から、研修のホントのところを聞き出してください!
↓
◆こちらもご覧ください!
水戸済生会がレジナビ動画で紹介されています!
「レジナビオンライン東日本」での病院紹介動画がアップされています。ぜひご覧ください。
「改定版」新型コロナウイルス感染から身を守る・・・飛沫感染予防策
前回までは標準予防策について紹介しました。今回から経路別予防策について紹介していきます。
経路別予防策とは、病原微生物ごとに感染経路が決まっており、その経路に応じて、一歩踏み込んだ対策を行うこと。
あくまで標準予防策とセットで行う必要があります。
感染経路には
・空気感染
結核、麻疹、水痘
・飛沫感染
インフルエンザ、風疹など
・接触感染
MRSA、CDI、ノロウイルスなど
これら3つの経路がありますが、
新型コロナウイルス感染症は飛沫・接触感染で拡大することが分かっています。
また、空気感染とは言えないものの、エアロゾル感染も強調されています。
今回は飛沫感染予防策についてです。
飛沫感染は、咳、くしゃみ、会話、気管吸引、気管支鏡検査などに伴い発生する飛沫が、目、鼻、口の粘膜に付着して感染するものです。
教科書的には、飛沫直径は5μmより大きく、飛散する範囲は2m以内。床面に落下するとともに感染性はなくなるとされています。
ということは、予防策として
・患者配置
個室で、患者移動は室内にとどめる個室が無理なら、同じ微生物による感染患者は同室可
・個人防護具
患者に近づく、処置をする時はサージカルマスクを着用
・患者移送
患者が室外に出るときは患者にサージカルマスク
・その他
食事やごみ、リネンやカーテンの洗濯、部屋の清掃には特別な対応は必要なし。退室後は通常の清掃に加えて、高頻度接触表面の清拭、消毒を重点に行う。
病室のカーテンは交換。
これらが教科書的な飛沫感染予防策となります。
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆レジナビFairオンラインに参加します!
1月18日から開催される初期研修医向けのWeb企画
レジナビFairオンライン2021 東日本Week~専門研修(内科)プログラム~
に当院も参加します。
当院の出番は1月20日(水)19時~ 参加受付は当日15時までです!
ぜひご参加下さい!
◆新春企画!Web版・個別病院説明会を開催します。
そろそろ研修病院の情報を集め始めないと。
でも、Web情報だけでいいんだろうか?
新型コロナの蔓延で、昨年以上に病院見学がやりにくくなっています。
確かに病院見学に行く機会は減っていますが、研修の実際を知ることはできます!
昨年夏に開催して好評だったWeb版・個別病院説明会を開催予定です。
開催期間
令和3年1月12日(火)~1月29日(金)
*平日のみ対応
*時間はお申し込み後に調整します
所要時間
15~30分程度
*当院の初期研修医が直接あなたの質問に対応します。
Zoomを使って直接当院の研修医から、研修のホントのところを聞き出してください!
↓
◆こちらもご覧ください!
水戸済生会がレジナビ動画で紹介されています!
「レジナビオンライン東日本」での病院紹介動画がアップされています。ぜひご覧ください。

回診中のミニレクチャー





