
臨床研修ブログ
水戸済生会総合病院は、救急医療から緩和医療まで多彩な症例が経験できる総合力の高い地域の基幹病院です。
医師の生涯のうち最も実りある初期臨床研修期間を私たちは強力にサポートします。
紹介状の書き方 その3
紹介状を書く時のポイントは
誰に宛てて書いているのかを
はっきりさせることで、5つの
パターンがあることを紹介しました。
今回はリハビリなどを目的に
転院を依頼する時の
パターンを考えてみましょう。
脳梗塞の患者さんや高齢者など
担当した患者さんがリハビリ目的に
転院することは良くありますね。
そんな時に紹介状に必要な情報は
どんなものでしょうか?
この場合、入院中の経過は入院
サマリーのようにあまり詳しくは
必要ありません。
むしろ、現在のADLはどの程度で、
リハビリのゴール(例えば、車いす移乗
が出来るようになって自宅に戻るなど)
をどこに設定しているのか?
を必ず含めた方がいいですね。
ゴールについては、我々医療関係者の
見通しと本人や家族の希望にギャップが
あることもあります。なので、状況に
よっては両方を記載したほうがイイかも
しれません。(例えば、「自立歩行は
困難が予想されますが、ご本人とご家族
は、そこを目標と考えておりリハビリに
意欲的です」など)
ADLも以前に紹介したDEATHとSHAFTTを
参考にするとよいでしょう。
他に併存疾患の状況(安定しているのか
不安定なのか?)や、内服薬も必須です。
内服薬は高額なものが含まれていると
転院を断られる場合があるので、
ケースワーカーなどを通して事前に
確認が必要です。
併存疾患の状況が不安定な場合は
悪化した際の具体的な対応(内服薬の
調整や紹介元への転院や外来受診など)
を記載しておくと丁寧です。
(編集長)

技師さんの指導を受けながらグラム染色
・・・・・・・・・・・・・・・・・・・・
◆当院へ病院見学に来ませんか?
・どこで研修したらいいのかイメージが
分からない。
あなたはこんな悩みを持っていませんか?
そんな悩みには、実際に病院見学に行って、
研修医から直接に話を聞くのがベストです。
見学に行くと、想像以上に雰囲気が違う
ことに気づくでしょう。
ぜひ当院へ病院見学にお越しください。
あなたの目でリアルな研修生活を
のぞいてみて下さい。
◆病院見学や、ご質問・お問い合わせは
こちらからご連絡ください。
↓
http://www.mito-saisei.jp/resident/contact.html
◆感想やコメントは
Facebookページからお願いします!
↓
https://www.facebook.com/mitosaiseikai/
—–
紹介状の書き方 その2
紹介状を書く時のポイントは
まず、誰に宛てて書いているのかを
はっきりさせることです。
前回は5つのパターンがあることを
紹介しました。
今回から具体的に見ていきましょう。
まず、大学病院や専門病院など
高次医療機関で精査や治療をお願い
する時はどんな情報が必要でしょうか?
この場合は、詳細な治療経過や検査
結果が必要です。
診断がついていない場合なら、
例えば抗菌薬をいつから投与したのか?
用量はどのくらいか?
培養結果はいつの時点のものか?
(抗菌薬投与前?投与何日後?)
検査データも時系列で何をした時のもの
かが分かるとイイですね。
診断がついている場合は、
その根拠(例えば病理結果や画像所見)を
明確にする必要があります。
また治療方針を決めるのに影響する
情報も重要です。
例えば手術を依頼する場合、
心疾患の既往があるならEFなどの心機能や
治療歴(PCI歴など)などの情報の有無で
方針が変わる場合もあり得ます。
人工物(ペースメーカー、人工関節、
人工弁、ステント、人工血管など)が
植え込まれている患者さんなら、サイズや
形式で、しばしば治療の選択が変わります。
例えば人工血管の太さが違うだけで、
侵襲の少ない手術ができたり、
出来なかったりします。
専門領域に精通していないと難しいかも
しれませんが、各科をローテーション中に
先生たちがどんなことを気にしているのか
覚えておくとイイですね。
必要な情報が詰まった紹介状は
間違いなく評価されています。
ぜひともがんばって書いてみて下さい。
(編集長)

・・・・・・・・・・・・・・・・・・・・
◆当院へ病院見学に来ませんか?
・どこで研修したらいいのかイメージが
分からない。
あなたはこんな悩みを持っていませんか?
そんな悩みには、実際に病院見学に行って、
研修医から直接に話を聞くのがベストです。
見学に行くと、想像以上に雰囲気が違う
ことに気づくでしょう。
ぜひ当院へ病院見学にお越しください。
あなたの目でリアルな研修生活を
のぞいてみて下さい。
◆病院見学や、ご質問・お問い合わせは
こちらからご連絡ください。
↓
http://www.mito-saisei.jp/resident/contact.html
◆感想やコメントは
Facebookページからお願いします!
↓
https://www.facebook.com/mitosaiseikai/
—–
【満員御礼】第17回水戸医学生セミナー
このブログでご案内してきた
第17回水戸医学生セミナー
ですが、定員に達しましたので
申込みを締め切らせていただきました。
今回も全国のいろいろな大学の医学生
から申込みいただきましたが、
初めて参加いただく大学も複数あり、
感激しています。
誠に有難うございました!
先日のブログでも紹介した通り、
メディカルラリーの準備も進んでおります。
より充実した内容のセミナーを
お届けしますので、お楽しみに!

水戸協同病院での一コマ
お申込みいただいたみなさんに
当日お会いできるのを楽しみにしています。
もちろん参加していないあなたにも
セミナーの様子をお伝えしますので
楽しみにお待ちください。
(編集長)
・・・・・・・・・・・・・・・・・・・・
◆当院へ病院見学に来ませんか?
・どこで研修したらいいのかイメージが
分からない。
あなたはこんな悩みを持っていませんか?
そんな悩みには、実際に病院見学に行って、
研修医から直接に話を聞くのがベストです。
見学に行くと、想像以上に雰囲気が違う
ことに気づくでしょう。
ぜひ当院へ病院見学にお越しください。
あなたの目でリアルな研修生活を
のぞいてみて下さい。
◆病院見学や、ご質問・お問い合わせは
こちらからご連絡ください。
↓
http://www.mito-saisei.jp/resident/contact.html
◆感想やコメントは
Facebookページからお願いします!
↓
https://www.facebook.com/mitosaiseikai/
—–
紹介状の書き方 その1
患者さんが退院する時に紹介状
(正確には診療情報提供書ですが、
長いので紹介状とします)を渡す
ことが多くあります。
当院の総合内科では、まず研修医に
書いてもらっています。もちろん
指導医のチェックが入り、思い切り
書き直しされることもありますが、
書いているうちにポイントを
つかめるようになって来ます。
実は初期研修の評価の中にも、
この「診療情報提供書を記載できる」
という項目があります。
あなたは知っていましたか?
この紹介状を書くポイントは何でしょう?
今回からそれを紹介します。
研修医が書く紹介状でよくみられるのが、
入院サマリーに酷似したものです。
検査データもそのまま記載してあったり、
非常に読みにくいものになってしまいます。
紹介状を書く時のポイントは
まず、「誰に宛てて書いているのか」を
はっきりさせましょう。
具体的には、
1.他の病院で精査や治療をお願いする時
2.リハビリなどを目的に転院を依頼する時
3.施設入所のため、その施設の嘱託医に
お願いする時
4.紹介してくれたクリニックや病院に報告
し、フォローをお願いする時
5.かかりつけ医とは別の医療機関から紹介
された経過をかかりつけ医に報告する時
よくあるパターンはこんなところ
でしょうか。
こうしてみると、相手によって
書くべきポイントが違ってくることに
気づきましたか?
次回から細かく見ていきましょう。
(編集長)

実習に来てくれた医学生と
ヘリの前で記念撮影
・・・・・・・・・・・・・・・・・・・・
◆当院へ病院見学に来ませんか?
・どこで研修したらいいのかイメージが
分からない。
あなたはこんな悩みを持っていませんか?
そんな悩みには、実際に病院見学に行って、
研修医から直接に話を聞くのがベストです。
見学に行くと、想像以上に雰囲気が違う
ことに気づくでしょう。
ぜひ当院へ病院見学にお越しください。
あなたの目でリアルな研修生活を
のぞいてみて下さい。
◆病院見学や、ご質問・お問い合わせは
こちらからご連絡ください。
↓
http://www.mito-saisei.jp/resident/contact.html
◆感想やコメントは
Facebookページからお願いします!
↓
https://www.facebook.com/mitosaiseikai/
—–
ちょっとだけ公開します。
2月24日、25日に開催予定の
第17回水戸医学生セミナーですが、
全国から応募いただき、
定員まで残り2名となりました。
メディカルラリーについては以前にも
このブログで紹介しました。
https://ameblo.jp/mitosa-re/entry-12339240236.html
現在はセミナーに向けて仕込みの
真っ最中です。

というのも、春に開催している
水戸医学生セミナーでは
メディカルラリーのシナリオは
2年目の研修医が作っています。
いわば卒業作品?みたいな感じに
なっています。
でも、シナリオ作りは簡単ではありません。
自分たちがER当直などで経験した症例や
エピソードをベースに、ACLS、JATEC、
MCLSなどの知識と、自分たちの対応の
反省や症例の理解があってこそ
できるものです。
シナリオはラリーの面白さや難易度を
決めるもので、本来は門外不出ですが、
今回は特別に、ちょっとだけあなたに
公開します。
・ラリーは4,5名で1チームとなり行います
・内因性疾患と外因性疾患の2つの
ステージで行うことが多いです。
・各ステージでは最初に設定に関する
説明があります。たとえば「ここは病院の
ERです。あなたたちは今夜のERで一緒
のメンバーです・・・」など
・傷病者の状態を確認する時は声に
出して言いましょう。「天の声」が答えて
くれます。たとえば「橈骨動脈を触れて
みます」と言うと、天の声が「脈は速く、
弱いです」と教えてくれます。
・傷病者が一人とは限りません
・傷病者以外の役者がいますが、
この人たちは実は重要な情報をもって
いるかもしれません
・小道具にヒントが隠されていることが
あります。
ゴメンナサイ。
もう、これ以上は公開できません。
シナリオを作っているJ2に怒られて
しまいます。
もし、あなたが興味を持ったのなら
是非とも水戸医学生セミナーに
お申し込みください!
過去の参加者の感想は・・・
↓↓↓
(第16回参加者)
・現場に出たときに自分がどのような問題に
直面するのかを知るための良い機会だっ
た。
・ラリーでも、少しでも不安などがあると
適切な判断、処置を選択できないことが
よくわかったので、これからの勉学の
モチベーションにしたい。
(第15回参加者)
・本当に参加して良かったです。またぜひ
次の機会に参加させて頂けると嬉しいで
す。
・すべてに関して大変満足でした。特に
先生方が非常に丁寧に教えて下さって
知識、手技ともにセミナーの参加前に
比べて身についたと思います。
・メディカルラリーなど、先生方のみならず
協力してくださった方々全員に感謝
申し上げます。
水戸医学生セミナーは外傷を含めた
救急医療や身体診察を通した内科診断学、
言うなれば臨床における「動」と「静」を
学べる「究極の体験型セミナー」です。
ぜひ参加をお待ちしています。
第17回水戸医学生セミナーの申込みはこちら
↓
メールには
・お名前
・大学名および学年
・住所
・携帯電話(前日や当日の連絡先)
以上を必ずご記入ください。
お申し込み後は、自動返信メールが
送信されます。
追って担当者からご連絡します。
そして今回も参加者特典を準備しました!
水戸済生会のオリジナルスクラブを
プレゼントします!
お申込みはこちらから
↓
(編集長)
・・・・・・・・・・・・・・・・・・・・
◆当院へ病院見学に来ませんか?
・どこで研修したらいいのかイメージが
分からない。
あなたはこんな悩みを持っていませんか?
そんな悩みには、実際に病院見学に行って、
研修医から直接に話を聞くのがベストです。
見学に行くと、想像以上に雰囲気が違う
ことに気づくでしょう。
ぜひ当院へ病院見学にお越しください。
あなたの目でリアルな研修生活を
のぞいてみて下さい。
◆病院見学や、ご質問・お問い合わせは
こちらからご連絡ください。
↓
http://www.mito-saisei.jp/resident/contact.html
◆感想やコメントは
Facebookページからお願いします!
↓
https://www.facebook.com/mitosaiseikai/
—–
仕事の目的
M3という医療者向けのサイトがありますが、
先月の記事で、マッチングに参加した
医学生のアンケートで給料に関する記事
がありました。
https://www.m3.com/news/iryoishin/568987
有効回答者数440名という規模のものだと
勘案する必要がありますが、
研修先が大学病院では最多が月額
「20万円以上、30万円未満」で55.2%、
市中病院の最多は月額
「30万円以上、40万円未満」の49.3%
とのこと。
さらに大学病院では
「15万以上、20万未満」は5%、
市中病院では「50万以上」が12.5%
だったそうです。
大学病院が安く、市中病院が高いのは
分かりますが、初期研修医で月額50万
以上が1割を超えているのは驚きでした。
もちろん多く稼げることは悪いことだとは
思いません。
ただ、何のために仕事をするのか?
と考えてみる必要はあると思います。
たぶん、仕事をする理由は3つあると
思います。
1つは、お金のため、生活のため。
1つは、オモシロいから自分のため。
1つは、自分より大きな意義のため(他人のため)。
専業主婦(主夫)になれば別かも
しれませんが、現実として人生の
ほとんどは仕事で占められています。
卒業して40年くらいは働くことになる
はずです。
そんなに人生のほとんどの時間を
費やす仕事を「お金のため」
「生活のため」にやるというのは、
ある意味、不幸なことかもしれません。
どんなにお金があって
生活に一切不自由しないようになっても、
やることがなかったら、自分の存在意義、
存在価値を感じられなくなって
満足できなくなります。
そこで、人は何かを通して自分の
存在価値を見いだそうとします。
多くの人にとって、それは仕事です。
誤解を恐れずに言えば、私たちの仕事
である臨床は、間違いなく人のために
役に立つ仕事で、存在価値の非常に
高いものです。さらに「オモシロさ」
もあるし「意義」もあります。
今のあなたにとっては「仕事=研修」
かもしれませんが、研修もその価値を
見いだせていない場合は満足感の無い、
つらい仕事にしかなりません。
あなたは仕事(研修)の価値を見いだして
楽しめているでしょうか?
(編集長)

ICUでAライン確保中
・・・・・・・・・・・・・・・・・・・
◆第17回水戸医学生セミナー
~内科と救急のエッセンスを体験しよう~
2月24日(土)、25日(日)
で開催します。
多発外傷患者が搬送されて来た時、
初めに何をしますか?
もし多数傷病者が発生する多重事故や
災害が発生した時、あなたが最初に
するべきことは何ですか?
大学では教えてくれない現場での対応を、
この「体験型セミナー」で身に付けて
ください!
詳細はこちら
↓
http://www.mito-saisei.jp/resident/mitoigakuseiseminar17.html
病院見学や、ご質問・お問い合わせは
こちらからご連絡ください。
↓
http://www.mito-saisei.jp/resident/contact.html
◆感想やコメントは
Facebookページからお願いします!
↓
https://www.facebook.com/mitosaiseikai/
—–
アルドステロン症の見つけ方 その8
前回は副腎静脈サンプリング(AVS)の
評価方法について紹介しました。
コルチゾール値で適切にサンプリング
されているのかを評価したうえで、
片側性病変と診断されたら手術を
考慮します。
手術は、腹腔鏡下の片側副腎全摘術
になります。最近は腹腔鏡手術も
単孔式で行われているようです。
どこに紹介したらよいのかは、その地域
ごとに異なると思いますが。泌尿器科が
手術を行っていることが多いようです。
大学病院によっては内分泌外科が行う
こともあります。ちなみに当院では
泌尿器科で行っています。
なお、編集長はまだ見たことがありません
が、症例の多い病院ではAVSも副腎内の
分葉内静脈支脈ごとの超選択的にサンプ
リングを行う選択的副腎分葉内支脈採血
(Segment-selective adrenal tributary
sampling: S-ATS)を行って、片側副腎の
部分切除で済ませるということもできるそう
です。こうすることで約10%程度にみられる
両側性のアルドステロン産生腫瘍(APA)
においても外科手術が可能になるとともに、
対側に病変を生じた場合の副腎不全を防止
できる利点があるそうです。
術後はアルドステロン拮抗薬を中止して
大丈夫ですが、経験的に全例で降圧剤が
全く不要になるわけではありません。
血圧を見ながら降圧剤を減量していきます。
さて、アルドステロン症に関して紹介して
きましたが、これでおしまいです。
思っている以上にアルドステロン症の
患者さんがいることが分かって
きましたので、ぜひ見つけて、
小さくガッツポーズをしてください(笑)。
(編集長)
執刀中(副腎全摘ではありません(>_<))
・・・・・・・・・・・・・・・・・・・
◆第17回水戸医学生セミナー
~内科と救急のエッセンスを体験しよう~
2月24日(土)、25日(日)
で開催します。
多発外傷患者が搬送されて来た時、
初めに何をしますか?
もし多数傷病者が発生する多重事故や
災害が発生した時、あなたが最初に
するべきことは何ですか?
大学では教えてくれない現場での対応を、
この「体験型セミナー」で身に付けて
ください!
詳細はこちら
↓
http://www.mito-saisei.jp/resident/mitoigakuseiseminar17.html
病院見学や、ご質問・お問い合わせは
こちらからご連絡ください。
↓
http://www.mito-saisei.jp/resident/contact.html
◆感想やコメントは
Facebookページからお願いします!
↓
https://www.facebook.com/mitosaiseikai/
—–
アルドステロン症の見つけ方 その7
前回は副腎静脈サンプリング(AVS)の
具体的なやり方について紹介しました。
AVSは右副腎静脈のサンプリングが
最大の難関ですが、うまくサンプリング
できたかどうかの判定はコルチゾールで
判定します(つまり、AVSでは
左右副腎静脈、IVCの3か所から
ACTH負荷前後でアルドステロン、
コルチゾールを測定します)。
具体的には副腎静脈とIVCのコルチゾール
濃度比(Selectivity Index:SI)または
コルチゾール濃度を用います。
日本内分泌学会のコンセンサス
ステートメントでは、
SIのカットオフ値を
ACTH負荷前のSIは2.0以上、
ACTH負荷後のSIは3.0または5.0以上
で適正なサンプリングと判断します。
コルチゾール濃度については
ACTH負荷前では40μg/dl以上、
ACTH負荷後は200μg/dl以上
で適正なサンプリングと判断します。
さて、コルチゾールでサンプリングが
適正に行われたことが確認されれば、
局在診断(片側性か両側性か)の判定に
移ります。
局在診断にはACTH負荷後の
Lateralized ratio(LR)と
Contralateral ratio(CR)を用います。
LRは左右副腎静脈で比較し、
(高値側のアルドステロン/コルチゾール)
÷(低値側のアルドステロン/コルチゾール)
で求めます。
CRは
(副腎静脈低値側のアルドステロン/コルチゾール)÷(IVCのアルドステロン/コルチゾール)
で求めます。
LR>4かつCR<1.0で片側性と診断し、
手術適応を決定するように推奨されて
います。
実際にはこれに当てはまらない
グレーゾーンがあるのですが、
総合的に判断するか、AVSをやり直して
みることになります。
明らかな結果であれば心配いりませんが、
判定に悩む時には内分泌専門医に
相談したほうが良いですね。
(編集長)
・・・・・・・・・・・・・・・・・・・
◆第17回水戸医学生セミナー
~内科と救急のエッセンスを体験しよう~
2月24日(土)、25日(日)
で開催します。
多発外傷患者が搬送されて来た時、
初めに何をしますか?
もし多数傷病者が発生する多重事故や
災害が発生した時、あなたが最初に
するべきことは何ですか?
大学では教えてくれない現場での対応を、
この「体験型セミナー」で身に付けて
ください!
詳細はこちら
↓
http://www.mito-saisei.jp/resident/mitoigakuseiseminar17.html
病院見学や、ご質問・お問い合わせは
こちらからご連絡ください。
↓
http://www.mito-saisei.jp/resident/contact.html
◆感想やコメントは
Facebookページからお願いします!
↓
https://www.facebook.com/mitosaiseikai/
—–
メディカルラリーことはじめ
今回は水戸医学生セミナーの目玉の一つ
であるメディカルラリーについての逸話を
紹介したいと思います。
メディカルラリーは今では国内各地で
行われていますが、日本初のメディカル
ラリーは大阪の千里メディカルラリーで、
2002年に開催されました。
なぜ国内でラリーが開催されるようになった
のか?
じつは、これには当院の救命救急センター
の前センター長である須田先生が深く
絡んでいます。
須田先生は東京医大の卒業ですが、昨年の
春に救命救急センター長を村岡先生に譲られ
ました。とっくに還暦をすぎているの
ですが、今日もドクターヘリに乗っている
筋金入りの救急医です。何度かテレビでも
紹介されたことがあるので、もしかしたら
ご覧になった方もいるかもしれませんね。
当初は麻酔科医として、その後は救急医
として仕事をされていましたが、海外で
メディカルラリーなるものがあると聞いて、
2001年に他の2人のドクター(現済生会
千里病院救命救急センター長の林先生と
帝京平成大学教授の大橋先生)とで参加
しました。
そのラリーはメディカルラリーの元祖と
呼ばれるもので、今から20年前の1997年
からチェコで開催されている「Rallye Rejviz
(ラリー・レビー)」です。
須田先生らはこの大会に日本から初めて
参加した訳ですが、結果は散々なもの
だったそうです。
例えば、車で指定された場所に行き、
そこで「あの建物の中で何かあるぞ」と
言われ、そのまま入ったら銃で撃たれて
すぐにゲームオーバーになったり、
診断を付けることに気を取られ過ぎて
周りの状況が把握できず時間切れなど、
大会スタッフに「何しに日本から
来たんだ?」と言われたそうです。
安全確認をしないで救急活動を始めては
ダメという基本が頭に無かったり、院内の
救急室と同じ感覚で野外での活動を
したりと、須田先生らはかなりショックを
受けたそうです。でも、実際の車が
ひっくり返してあるなど、町中がステージ
になっている臨調感いっぱいのラリーは
非常に楽しかったそうです。
それから日本に帰ってきて、一緒に参加した
先生方と国内でラリーを開催したいと意見
がまとまり、翌年の千里メディカルラリー
開催に至ったという話です。
以前にもこのブログで紹介したように、
水戸医学生セミナーのメディカルラリーは、
当初須田先生にシナリオを作っていただいて
いました。ある意味、日本初のメディカル
ラリーの流れをくむ由緒正しい(?)
ラリーです。さらに、国内唯一の医学生限定
メディカルラリーです。
過去の参加者の感想は
↓↓↓
・難しかったけれどとても勉強になり
ました。実際に動いてみる経験ができて
良かったです。
・現場に出たときに自分がどのような問題に
直面するのかを知るための良い機会
だった。
・ラリーでも、少しでも不安などがあると
適切な判断、処置を選択できないことが
よくわかったので、これからの勉学の
モチベーションにしたい。
・緊張性気胸の方を救命できてよかったの
ですが、実際の現場でこの反省を活かせる
ように一層勉強に励みたいです。
(第16回参加者)
・本当に参加して良かったです。またぜひ
次の機会に参加させて頂けると嬉しい
です。
・すべてに関して大変満足でした。特に先生
方が非常に丁寧に教えて下さって知識、
手技ともにセミナーの参加前に比べて身に
ついたと思います。
・メディカルラリーなど、先生方のみならず
協力してくださった方々全員に感謝申し
上げます。
(第15回参加者)
水戸医学生セミナーは外傷を含めた
救急医療や身体診察を通した内科診断学、
言うなれば臨床における「動」と「静」を
学べる「究極の体験型セミナー」です。
2月24日(土)、25日(日)で開催します。
ぜひ参加をお待ちしています。
詳細はこちら
↓
https://ameblo.jp/mitosa-re/entry-12337346020.html
定員まであと2名となりました
すぐにお申し込みください!
第17回水戸医学生セミナーの申込みはこちら
↓
メールには
・お名前
・大学名および学年
・住所
・携帯電話(前日や当日の連絡先)
以上を必ずご記入ください。
お申し込み後は、自動返信メールが
送信されます。
追って担当者からご連絡します。
そして今回も参加者特典を準備しました!
水戸済生会のオリジナルスクラブを
プレゼントします!
お申込みはこちらから
↓
(編集長)
・・・・・・・・・・・・・・・・・・・・
◆当院へ病院見学に来ませんか?
・どこで研修したらいいのかイメージが
分からない。
あなたはこんな悩みを持っていませんか?
そんな悩みには、実際に病院見学に行って、
研修医から直接に話を聞くのがベストです。
見学に行くと、想像以上に雰囲気が違う
ことに気づくでしょう。
ぜひ当院へ病院見学にお越しください。
あなたの目でリアルな研修生活を
のぞいてみて下さい。
病院見学や、ご質問・お問い合わせは
こちらからご連絡ください。
↓
http://www.mito-saisei.jp/resident/contact.html
◆感想やコメントは
Facebookページからお願いします!
↓
https://www.facebook.com/mitosaiseikai/
—–
アルドステロン症の見つけ方 その6
今回は副腎静脈サンプリング(AVS)について
紹介します。
AVSはアルドステロン症の局在診断に
必要な検査ですが、前提として手術を
考えている場合に施行します。
逆に、手術を考えていない場合や何らかの
理由で手術できない場合にはAVSをする
必要はありません。
AVSのことは知っていても、実際にAVSを
見たことがある人や、具体的にどうやる
のかを知っている人はほとんど見かけ
ませんので、細かいですが解説します。
当院ではほとんどの場合は外来検査
として行っています。
精度を上げるためにACTH負荷を行い、
検査時間は平均90分程度です。
このため、朝に来てもらい準備をして
10時ころから開始し、昼頃には検査終了。
1時間弱の安静で穿刺部出血がないかを
確認して昼過ぎに帰宅という流れです。
検査結果はその日にはでないので、
1週間後に外来で結果説明となります。
手技について具体的に説明すると
・右大腿静脈から5Frシースを挿入。
・左副腎静脈用カテーテルを進めて
IVCでサンプリング
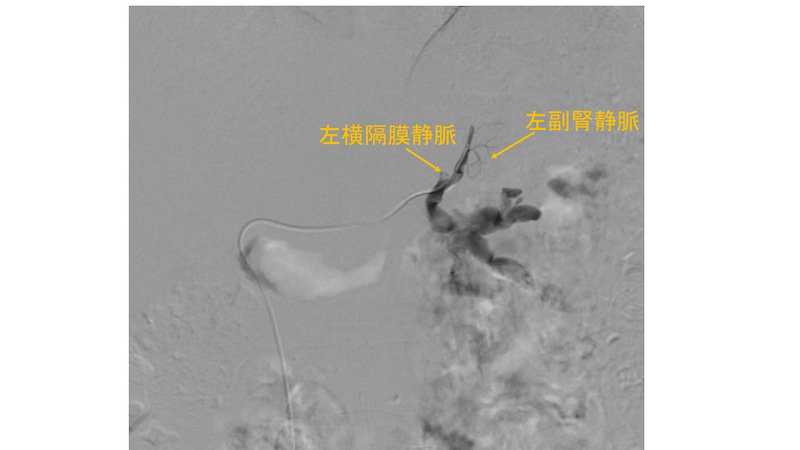
・次に左腎静脈に還流する左下横隔膜静脈
にエンゲージ。
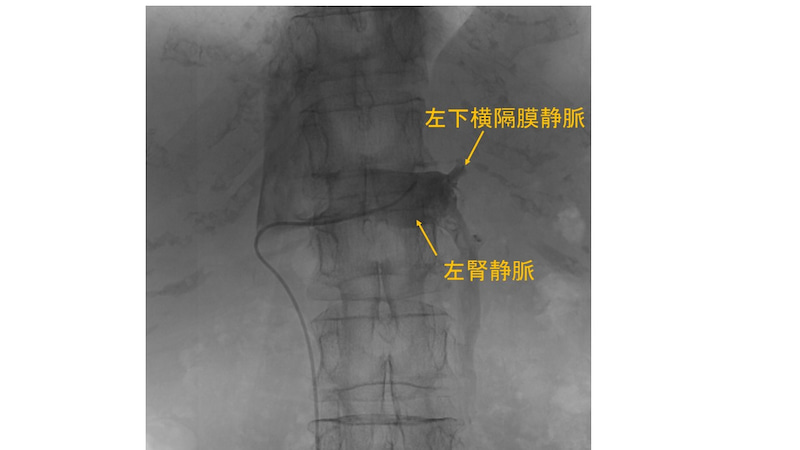
・さらにマイクロカテーテルを左副腎静脈に
進めてサンプリング
・同じカテーテルのまま、右副腎静脈を
探します。
・右副腎静脈を同定できても、カテーテル
が安定しない時は右副腎静脈用カテーテル
に交換してエンゲージさせます。
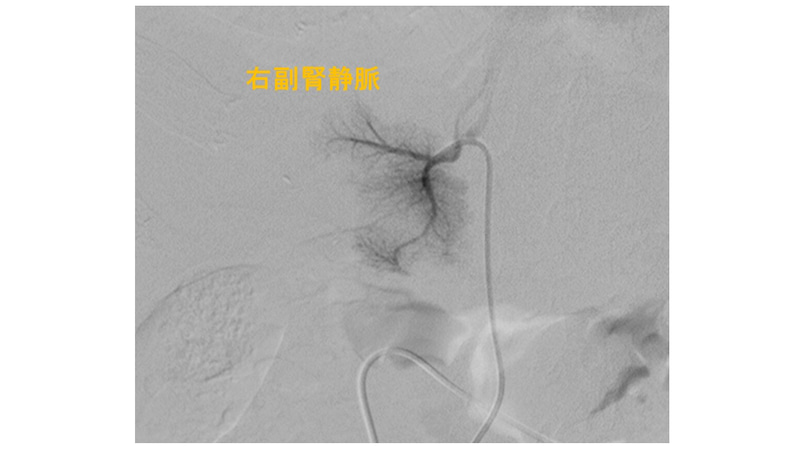
・マイクロカテーテルを右副腎静脈内に
進めてサンプリング。
・左右のサンプリングを終えたら、点滴から
コートロシン0.25μgを静注
・静注後20~30分の間に右副腎静脈、
左副腎静脈から負荷後のサンプリングを
行います。
・最後にIVCのサンプリングも行って終了。
右副腎静脈へのエンゲージが困難で、
せっかくエンゲージさせたカテーテルを
動かしたくない時は、もう1本右大腿静脈
からシースを挿入して、同時に2本の
カテーテルを入れてサンプリングを行う
こともあります。
AVSの最大の難所は右副腎静脈からの
サンプリングです。
右副腎静脈は非常に細い静脈で、
カテーテルがエンゲージしにくいし、
小児の採血のようにポタポタとゆっくりしか
血液が引けません。呼吸などでエンゲージ
が外れたりと、非常に気を使います。
そして上手くサンプリングできたか、
その場では分からないのです。
ちなみに当院では、今までに30例の
AVS施行例がありますが、平成18年から
平成23年末までの初期の20例だけを
見てみると、左副腎静脈のサンプリング
成功率は95%でしたが、右副腎静脈の
成功率はなんと40%しかありませんでした。
幸い、その後の連続10例については
右副腎静脈の成功率は90%まで改善
しています。
成功率が改善したのは、造影CTで右副腎静脈
を同定しておくことと、マイクロカテーテル
の使用ですが、造影CTもルーチンには
行っていません。きちんとサンプリング
できているかをコルチゾール迅速測定キット
で判定する手もあるのですが、
まだ利用したことはありません。
たぶん経験値が改善に一番寄与している
気がします。ちなみに失敗理由を探ると、
右副腎静脈をそもそも間違っていたことが
しばしばありました。
というのも、IVCにはあんまり腎静脈と
肝静脈以外はあんまり流入する枝が
ないようなイメージですが、じつは色々と
細かい枝が入っています。
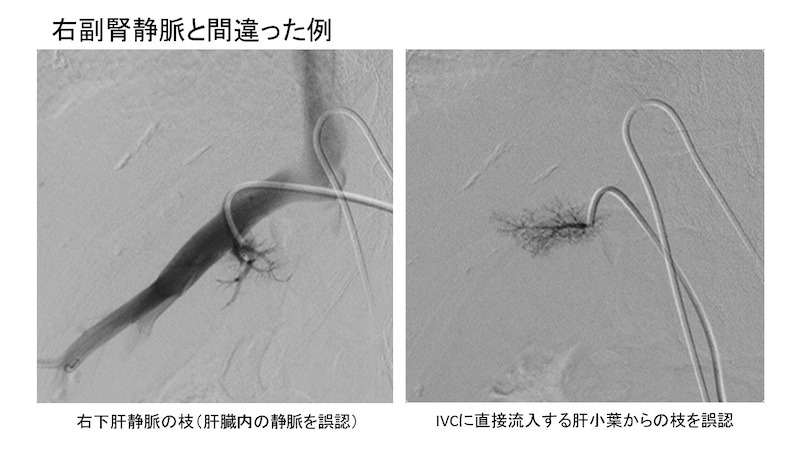
写真のように、初期は右下肝静脈や肝小葉
から直接IVCに還流する短肝静脈を間違って
認識していました。もしこれから取り組む人
がいたら気を付けてください。
ハッキリ言ってAVSは見ていても、
全く面白くない検査です(笑)。
術者としても達成感がないのですが、
1週間後にきれいなデータが出ていると、
一人でガッツポーズをしています(笑)。
次回はAVSの結果判定についてです。
(編集長)
・・・・・・・・・・・・・・・・・・・・
◆第17回水戸医学生セミナー
~内科と救急のエッセンスを体験しよう~
2月24日(土)、25日(日)
で開催します。
多発外傷患者が搬送されて来た時、
初めに何をしますか?
もし多数傷病者が発生する多重事故や
災害が発生した時、あなたが最初に
するべきことは何ですか?
大学では教えてくれない現場での対応を、
この「体験型セミナー」で身に付けて
ください!
詳細はこちら
↓
http://www.mito-saisei.jp/resident/mitoigakuseiseminar17.html
病院見学や、ご質問・お問い合わせは
こちらからご連絡ください。
↓
http://www.mito-saisei.jp/resident/contact.html
◆感想やコメントは
Facebookページからお願いします!
↓
https://www.facebook.com/mitosaiseikai/
—–

