
臨床研修ブログ
水戸済生会総合病院は、救急医療から緩和医療まで多彩な症例が経験できる総合力の高い地域の基幹病院です。
医師の生涯のうち最も実りある初期臨床研修期間を私たちは強力にサポートします。
髄膜炎のマネジメント・・・おまけ
前回は松永先生の感染症カンファから髄膜炎のマネジメントを紹介しましたが、今回は髄膜炎の身体所見についての確認です。
髄膜炎は、頭痛だけでなく、何となく反応が鈍いといった程度の意識障害だったり、けいれん、神経巣症状も来します。大事なのは、髄膜炎を疑って、かつ迅速に診断して、速やかに治療を開始することです。
さて、ここで質問です。髄膜炎の時に見られる身体所見を挙げて下さい。
↓
↓
↓
項部硬直だけしか思いつかなかったあなたはラッキーです。必ず続きを読んでくださいね。
項部硬直以外にも、
Brudzinski徴候
Kernig徴候
Jolt accentuation
Neck flexion test
などがあります。
それぞれのやり方と、どうなったら陽性と判定するかは必ずネットで調べておいてください。
ここでは、松永先生が強調していたそれぞれの感度と特異度について紹介します。
【項部硬直】 感度 30% 特異度68%
【Brudzinski徴候】 感度5% 特異度95%
【Kernig徴候】 感度 5% 特異度95%
【Jolt accentuation】 感度 97% 特異度60%
【Neck flextion test】感度 81% 特異度39%
こうしてみると、感度と特異度が結構違っているのが分かります。髄膜炎は、身体所見で確定診断する疾患というよりも、見逃してはいけない疾患ですから、特異度よりも、感度が重要になります。感度が高いということは、陰性所見に意味があり、陰性ならば除外可能を意味します。
上記の感度・特異度を見てみると、Jolt accentuationやNeck flextion testが陰性なら除外可能です。
もしJoltが陽性なら、もっと特異度の高い、項部硬直やBrudzinski徴候、Kernig徴候をさっと確認し、髄液検査をためらわないことです。
(編集長)

・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
髄膜炎のマネジメント
松永先生の感染症レクチャーからです。テーマは「感染症Emergency」でしたが、取り上げられた9つの疾患の中から、今回は髄膜炎を紹介します。
髄膜炎を疑ったときは、一刻も早く治療を開始することが肝心です。まずは、マネジメントの全体像を把握しておきましょう。
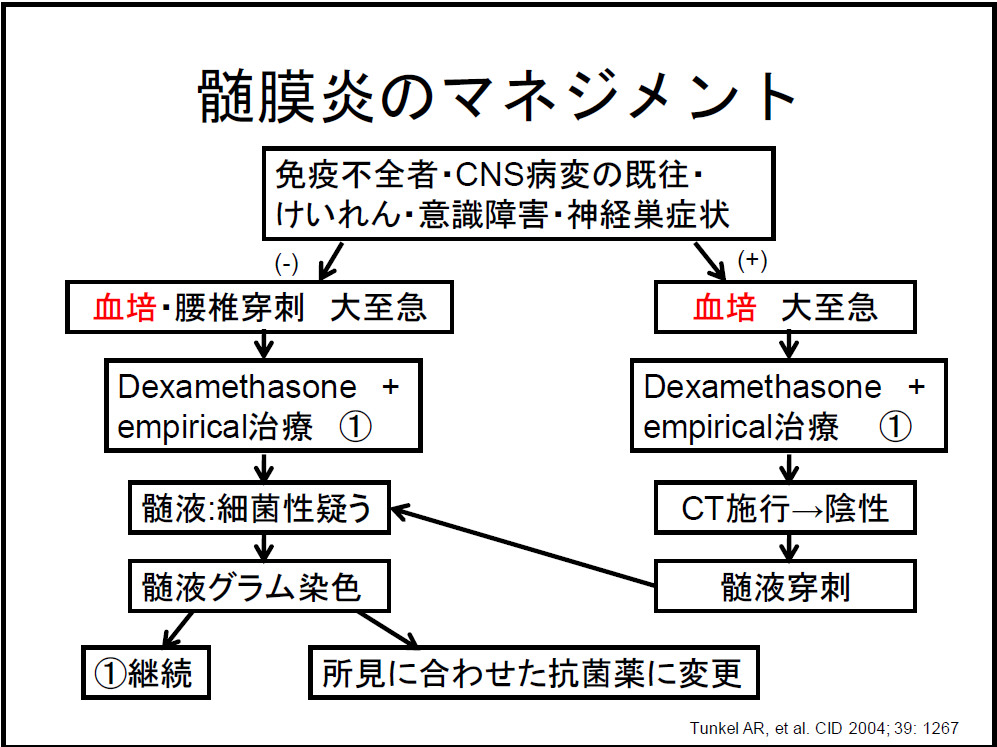
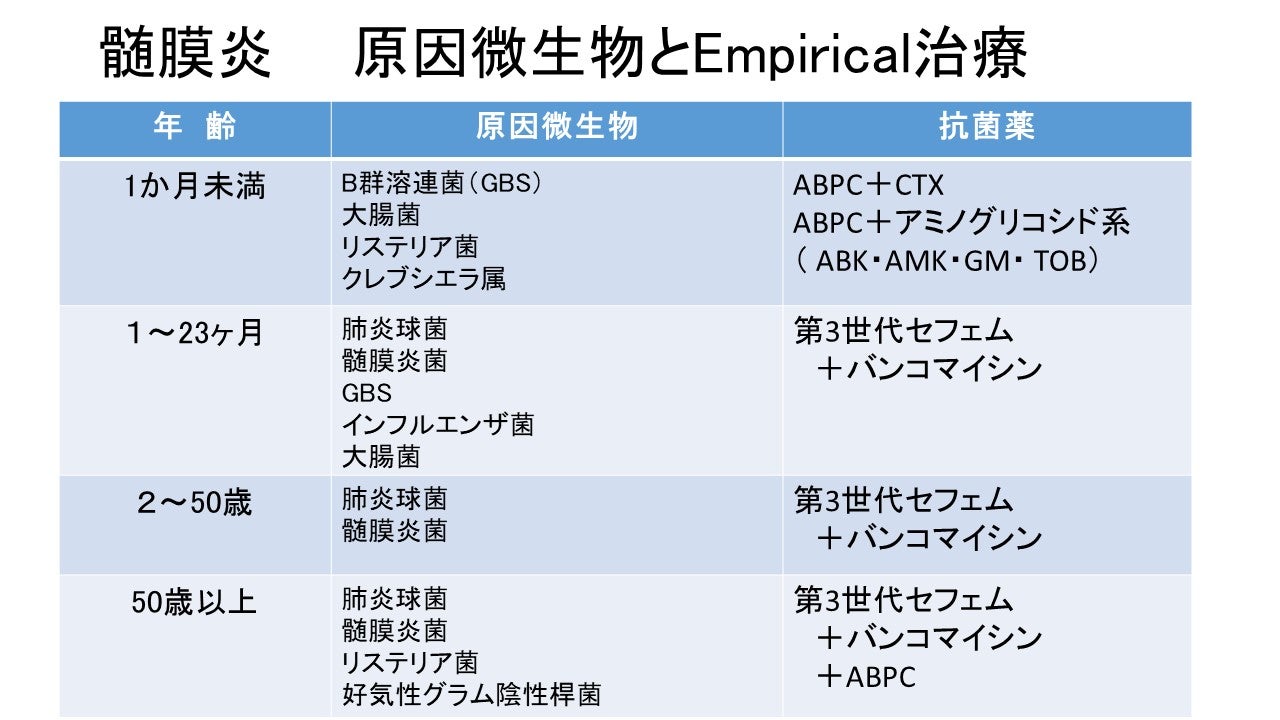
Empirical治療として、培養結果を待たずに年齢などを考慮して原因微生物を想定し、抗菌薬の投与を開始します(下表参照)。
ここで注意点は、髄膜炎の治療では「髄膜炎用量」で抗菌薬を投与する必要があります。血液脳関門(BBB)を通過して、十分な濃度に達する用量として設定されています。

さらに、抗菌薬に加えてステロイド投与も行われます。具体的には、
デキサメサゾン0.15㎎/㎏(体重60~70㎏の人なら10㎎と覚えておくと便利です)
もちろん髄液や血液培養の結果が判明したら、適切な抗菌薬への変更も検討します。仮に、髄膜炎でなかったとしてもその時は抗菌薬の投与をやめればいいだけの話ですから、タイミングを逃さずに対応できるように普段から意識しておきましょう。
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
Toxic Shock Syndrome(TSS)
松永先生の感染症レクチャーからです。今回のテーマは「感染症Emergency」でしたが、取り上げられた疾患は、壊死性菌膜炎、ガス壊疽、TSS(Toxic Shock Syndrome)、MSSAの感染性心内膜炎、髄膜炎性菌血症、PSS(Postsplenectomy sepsis)、Ludwing angina、接合菌症、髄膜炎の9つがありました。
その中から、今回はTSS(Toxic Shock Syndrome)を紹介します。
症例は55歳の男性。3日前に胃がんの手術を行いましたが、術中・術後には特に合併症なく経過しました。ところが突然39度の発熱、水様性下痢をきたし、血圧70台のショックバイタルに。輸液に反応せず、全身性の発赤が見られました。検査データはWBC18000、Plt7.8万、BUN52、Cr1.8、CPK4200、AST231、ALT248、T.Bil2.1
こんな時に鑑別に挙げるのがTSSです。TSSは連鎖球菌またはブドウ球菌が原因で毒素による病態を呈します。
診断基準は、下記の6項目すべてを満たす場合にConfirmed、5項目でProbableとなります(本症例は、この時点で赤字の4項目が該当することになります)。
1. 体温38.9度以上
2. びまん性紅斑状発疹
3. 発症1~2週後の落屑(特に手掌・足底)
4. 血圧低下 SBP≦90mmHg(成人)、起立性低血圧症状・兆候
5. 陰性所見
①培養(血液・咽頭・髄液)*ただしS.aureusは可 ②抗体価(ロッキー山紅斑熱、麻疹など)
6. 多臓器不全(3臓器以上)
①消化管:嘔吐・下痢
②筋・骨格系:激しい筋痛、CK上昇(基準値の2倍以上)
③粘膜:膣、口腔、咽頭あるいは粘膜充血
④腎臓:BUNまたはCrの上昇(基準値の2倍以上)、膿尿(UTIなし)
⑤肝臓:T.Bil、AST、ALTが基準値の2倍以上
⑥血液 血小板≦10万
⑦中枢神経系:発熱、血圧低下がない時に意識障害かつ巣症状なし
治療としては、輸液などの対症療法に加えて、
・感染の原因の同定と除去
タンポン、鼻パッキング、外傷、膿瘍などをチェックしますが、原因が同定できないことも多くあります。
・抗菌薬
菌不明の場合:セファゾリン
連鎖球菌の場合:ペニシリンG 400万単位を4時間ごと
ペニシリンアレルギーの場合はバンコマイシン
毒素産生抑制:クリンダマイシン 900㎎を8時間ごと
・免疫グロブリン(IVIg)が有効とする報告もあり
有名なのは皮膚の落屑ですが、これは1~2週間後に見られるものなので、急性期には役に立ちません。TSSを鑑別に挙げて対処し、1~2週間後に答え合わせをするという感じでしょうか。
術後などで、発熱とびまん性の紅斑を認めた時には、忘れずにTSSも鑑別に挙げるようにしてください。
(編集長)

レクチャー後はベッドサイドへ
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
紫斑と感染症・・・松永先生の感染症レクチャー
本年度4回目となる松永先生の感染症レクチャーが先日開催されました。今回のテーマは「感染症Emergency」でしたが、その中から「紫斑と感染症」をシェアします。
感染症の際の紫斑の出現は、局所感染としても全身状態の表出としても重要で、Red Flag Signとして、警戒レベルを上げる必要があります。
まず、紫斑を生ずる感染症には
局所感染として
・紅丘疹:皮膚軟部組織感染
‐壊死性筋膜炎
‐ガス壊疽
全身状態の表出として
・紅丘疹:TSS
・点状出血
‐感染性心内膜炎
‐電撃性紫斑病(肺炎球菌、髄膜炎菌、ロッキー山脈紅斑熱など)
‐DIC
次に、急速に紅丘疹/紫斑を生ずる微生物
・壊死性筋膜炎
‐連鎖球菌
・典型的にはグループA連鎖球菌(GAS)
・GCS、GGS、GBSも起こしうる
‐好気性/嫌気性菌混合感染
・ガス壊疽
‐Clostridial infections
さらに、急速に点状出血/紫斑を生ずる微生物
・細菌
‐GPC:肺炎球菌、黄色ブドウ球菌
‐GNC:髄膜炎菌、淋菌
‐GNR:敗血症からのDICとして
‐非定型:リケッチア
‐嫌気性菌
・ウイルス
デング熱
・寄生虫
マラリア
これらを頭の中に入れておきながら、病歴と身体診察をしていきます。
病歴では
・病状進行の速さ
・皮膚所見と不釣り合いなほどの激しい疼痛
・基礎疾患(糖尿病、肝疾患、白癬)
・暴露歴
・外傷の有無、受傷機転
重症化の指標となる皮膚所見には
・点状出血
・紫斑
・水疱
・血疱
・壊死
・握雪感
・皮膚感覚障害
これらに注意しながら所見を取ります。
繰り返しになりますが、紫斑の広がりはRed Flag Signです!
感染による局所の所見なのか?全身の反応なのか?を意識しながら、病歴や身体所見を取るようにしてください。
(編集長)

レクチャーの後も症例相談
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
抗菌薬の整理法16 抗インフルエンザウイルス薬と抗新型コロナウイルス薬
前回は松永先生の感染症カンファから抗ヘルペス薬についてシェアしました。今回は抗インフルエンザウイルス薬と抗新型コロナ薬をまとめます。
一時期は毎日何度も処方していた抗新型コロナウイルス薬ですが、現在は処方する機会が激減しています。ただ、どんな薬剤があるのかはチェックしておいてください。
【抗インフルエンザウイルス薬】
・ノイラミニダーゼ阻害薬
経口:オセルタミビル(タミフル®)
吸入:ザナミビル(リレンザ®)、ラニナミビル(イナビル®)
静注:ペラミビル(ラピアクタ®)
A型、B型両方に有効
機序としては、ウイルスの感染細胞表面からの遊離(ノイラミニダーゼによる)阻害
耐性の問題
•キャップ依存性エンドヌクレアーゼ阻害薬
経口:バロキサビル(ゾフルーザ®)
A型、B型両方に有効
機序は、キャップ依存性エンドヌクレアーゼ阻害(ウイルスのポリメラーゼの1つPAに作用)→mRNA合成阻害→ウイルス増殖抑制
特徴として、単回投与オセルタミビルと同等の臨床効果とウイルス感染価を早期に大幅に低下(周囲への感染防止効果?)
アミノ酸変異が高率に発現(小児23.3%、成人9.7%)→ただし、臨床効果への影響は不明
【抗新型コロナウイルス薬】
静注:レムデシビル(ベクルリー®)
肝・腎障害に注意
経口:ニルマトレビル/リトナビル(パキロビット®)
相互作用に注意
モルヌピラビル(ラゲブリオ®)
妊婦は禁忌
エンシトレルビル(ゾコーバ®)
妊婦は禁忌、相互作用に注意
(編集長)

・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
抗菌薬の整理法15 抗ヘルペスウイルス薬
少し間が経ってしまいましたが、今年度2回目となる松永先生の感染症カンファが開催されました。
例年のことですが、2回目は「微生物・抗微生物薬」をテーマに約3時間で、あなたの苦手な抗菌薬を一気にまとめて整理してくれます。
「抗菌薬は何となく使っている」「上の先生が良く使っているから」といったレベルから、「この菌を狙うなら、この抗菌薬」という感じに、それぞれの位置づけを理解できるまでにレベルアップしてくれるレクチャーです。
J1にとっては、初期研修が始まってから指導医に言われたまま処方していた抗菌薬の役割を改めて確認する機会になりますし、J2にとっては1年間に自分で処方したことを踏まえて、知識の再確認になる貴重な時間です。
以前からこのブログで各抗菌薬について紹介してきましたが、最近は膠原病内科や血液内科などを中心に抗ウイルス薬を使う機会が増えてきたこともあり、抗ウイルス薬について若干分量を増やしていただきましたので、今回はそこからのシェアで、抗ヘルペスウイルス薬を整理してみます。
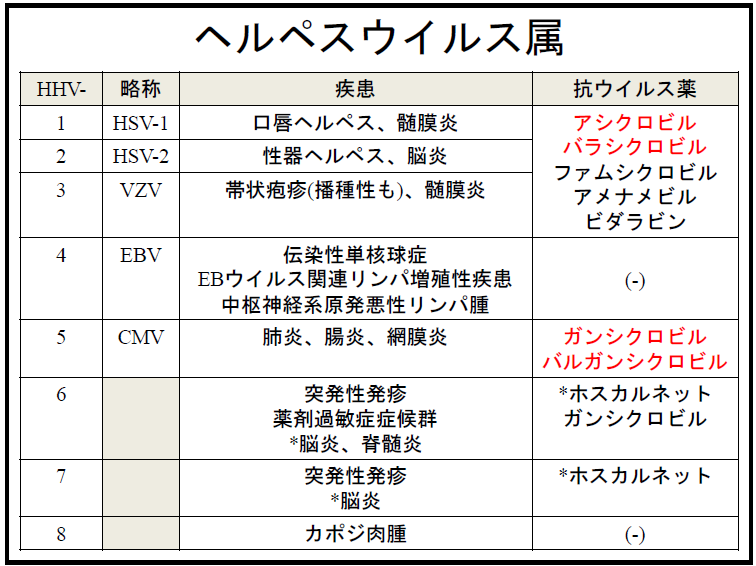
まずは、治療薬のあるウイルスは以下の通り
・ヘルペスウイルス属(一部には治療薬のないものもあり)
・インフルエンザウイルス
・新型コロナウイルス
・B型、C型肝炎ウイルス
・ヒト免疫不全ウイルス(HIV)
ヘルペスウイルス属に対する抗ウイルス薬は以下の表にまとまっています。
治療薬がないのが、EBウイルスとカポジ肉腫と覚えておけばイイですね。
過去の抗菌薬の記事はこちら
↓
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
抗菌薬の投与期間・・・一般的な目安
例えば、あなたが蜂窩織炎の患者さんを担当していたとします。血液培養で黄色ブドウ球菌(MSSA)が検出されました。第1世代セフェムのセファゾリン(CEZ)の投与で順調に改善して、血液培養の陰性化も確認できています。
患者さんも元気になってきて「いつ退院できますか?」とか「点滴はいつまでやるの?」と聞いてきました。
こんな時、あなたは何と答えますか? CRPが陰性化するまででしょうか??
ちょっと考えてみてください
↓
↓
結論としては、投与期間の判断は「各疾患の一般的な目安+個々の患者の状態」で決めることになります。
血液培養でMSSAが検出されていれば、抗菌薬の10~14日間投与を考えます。でも、人工血管などのデバイスがある患者さんだったら、かなり悩んでしまいます。血液培養の陰性化も確認しなくてはなりません。ということで、「決まり」ではなく、「目安」をもとに、培養結果や感染局所の指標を見ながら判断することになります。
「抗菌剤投与の目安」には以下のようなものがあります。近年は投与期間を短くして大丈夫というような研究結果も出てきていますので、おおよその日数を頭に入れておき、その都度ガイドラインなどで確認するのが良いでしょう。
【髄膜炎】
髄膜炎菌、インフルエンザ菌 ・・・・7日間
肺炎球菌 ・・・・・・・・・・・・・14日間
リステリア菌 ・・・・・・・・・・・21日間
【肺炎】
肺炎球菌 ・・・・・・・・・・・・・解熱後3~5日(最短5日)
レジオネラ・非定型 ・・・・・・・・5~7日
腸内細菌科、緑膿菌 ・・・・・・・・14日以上も考慮
【心内膜炎】
緑色連鎖球菌 ・・・・・・・・・・・14日(GM使用下)
腸球菌 ・・・・・・・・・・・・・・28日~42日
黄色ブドウ球菌 ・・・・・・・・・・28日~42日
【腎盂腎炎】
一般的に・・・・・・・・・・・・・・14日
CPFX、LVFX使用 ・・・それぞれ7日、5日
【菌血症】
感染源除去可能 ・・・・・・・・・・10~14日
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
全身のパラメータと局所のパラメータ・・・経過観察の2つの軸
70歳台の患者さんが尿路感染症の診断で入院しました。抗菌薬を開始していますが、3日たっても高熱が続いています。入院時の血液培養と尿培養からは、素直な大腸菌が検出され、抗菌薬は効いているはず・・・。
でも、熱が下がらないので、抗菌薬を代えた方がいいかも?なんて不安になることがありませんか? あなたはそんな時はどうしますか?
こんな時はまず、抗菌剤を変更する前に感染症治療が上手くいっているかの判断をする必要があります。でも、あなたは何を根拠に治療が上手くいっているかを判断していますか?
たいていの人は、発熱が続いているとか、WBCやCRPが下がらない、と答えてくれます。ホントにそうなのでしょうか??
WBCやCRP、PCTといった採血の項目は、確かに分かりやすく有用な指標ですが、その特徴と限界を理解しておく必要があります。
松永先生は「2つのパラメータ」をよく理解する必要性を強調しています。それは、「身体全体の総体を表すパラメータ(全身のパラメータ」と「感染局所の病態を表すパラメータ(局所のパラメータ)」です。
「全身のパラメータ」になりうるものには、体温、WBCやCRP、プロカルシトニンなどの炎症マーカー、そして敗血症性ショックの治療に用いられるノルアドレナリンの用量、インスリンの用量、乳酸値などがあります。
「局所のパラメータ」になるものには、感染局所の症状、徴候、グラム染色などの検査所見があります。
例えば、冒頭のような尿路感染症の患者さんなら、CVA叩打痛の程度や尿検査での白血球数や細菌数などが感染局所の指標になります。発熱という全身のパラメータが改善していなくとも、局所のパラメータが改善していれば、治療は上手く行っていると考えることができます。この患者さんで尿検査の所見が改善している(白血球が低下して、細菌が消失)ならば、抗菌薬を変更する必要はありません。実際のところ翌日の午後には解熱して、ご飯も全量食べていました。
「検査値を治しているんじゃない!患者を治しているんだ!」というのが、松永先生のメッセージです。
局所のパラメータの具体例を挙げると・・・、
【肺炎】
症状(咳、痰、呼吸困難感)、
徴候(呼吸数、呼吸器の設定、痰の量・質)
検査(血液ガス、喀痰のグラム染色)
【尿路感染】
症状(排尿困難、頻尿など)
徴候(腹部の圧痛、背部の叩打痛)
検査(尿中白血球数、尿グラム染色)
【蜂窩織炎】
症状(疼痛)、
徴候(発赤、腫脹、熱感、浸出液の量・質)
検査(浸出液のグラム染色)
【心内膜炎】
血液培養が検出されるまでの日数
血液培養の陰性化
感染症治療では発熱やCRPだけでなく、感染局所のパラメータに注目して、それを追いかけることが重要です。そして、これらのパラメータは診断する時点、治療を開始する時点で、経過を見る指標を決めていくことが大事です。発熱とCRPが改善しないと、つい抗菌薬を変更したくなりますが、まず局所のパラメータがどうなっているのかを評価してからです。惑わされないで頑張ってみてください。
(編集長)

・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
化学的と物理的・・・治療の2つの軸
70歳代の男性が発熱で入院しました。右のCVA叩打痛と尿所見から尿路感染症と診断しました。尿培養と血液培養を採取後に抗菌薬(CTRX)を開始。培養結果は、尿培養からも血液培養からも素直なE.coliが検出されました。感受性をみても抗菌薬は当たっているのですが、5病日目になっても解熱しないし、患者さんの右CVA叩打痛やCRPも良くなってきません。
こんな状況に遭遇したら、あなたはどうしますか?
↓
↓
もし、あなたが「抗菌薬の変更」を考えていたのなら、残念ながら不正解です。
多くの人にとって感染症治療といえば抗菌薬の選択というイメージを持っていると思います。もちろん抗菌薬が重要な軸であるのは間違いないのですが、もう一つの重要な軸も忘れてはいけません。それが「物理的に除去する」ということです。
松永先生のレクチャーの中で「治療の2つの軸」として「化学的と物理的」が紹介されています。そもそも、抗菌薬の役割は微生物を「化学的に除去する」ことですが、用量が少なすぎたり、目的のところに十分到達しなければ効果は得られません。ドレナージや洗浄、切除(切断)、人工物の除去など「物理的に除去する」ことを外科医などと協力して治療を行うことを忘れてはいけません。
物理的に微生物を除去する対象には、具体的に以下のようなものがあります。
-膿瘍
-「うっ滞性」感染症
・胆石・腫瘍による胆道閉塞 ⇒ 胆管炎
・尿路結石による尿路閉塞 ⇒ 尿路感染症
-人工物
・中心静脈ライン
・動脈ライン
・人工呼吸器
・胃管
・尿カテ
・人工弁
・人工関節 など
-壊死組織
冒頭の症例は右尿管結石による水腎症があったことから、抗菌薬の点滴のみでは改善に乏しかった症例です。エコーで水腎症を認めたことから、泌尿器科で尿管ステントを留置してもらって水腎症を解除したところ速やかに改善が得られました。感染症治療の際は抗菌薬だけで安心しないで、物理的な治療の必要性も常に考えておきましょう。
(編集長)
・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
どこで?何が?・・・診断の2つの軸
90歳近くの高齢の患者さんが発熱を主訴に入院してきました。COPDと心筋梗塞の既往があって、ADLは一応自立していたけど、発熱と体動困難となり受診。胸部レントゲンで右肺に肺炎像を認め、肺炎の診断で抗菌薬を開始しました。ただ、入院を契機に経口摂取は難しいと判断し、高カロリー輸液で栄養管理を行っていました。幸い、発熱も酸素化も改善し、抗菌薬は効いているようです。
ところが抗菌薬を開始して7日を過ぎたころに再び高熱を来しました。
誤嚥のリスクは非常に高い人なので、誤嚥性肺炎と判断して抗菌薬を変更しましたが、この時採取した血液培養から、4本中4本からカンジダが検出されました。
カンジダ肺炎でしょうか?? あなたならどう対応しますか?
ここで「肺炎なのに血培からカンジダ?」と、あなたが違和感を感じたのならかなり臨床センスがありますね。
多くの人は「COPDもあるし、カンジダ肺炎か。カンジダだったら抗真菌薬に変更しなくては」としか考えません。
でも、ちょっと考えてみてください。いくら高齢でCOPDがある患者さんと言え、血液疾患や抗がん剤投与中でもないのにカンジダが肺炎の起炎菌になる得るのでしょうか?
松永先生のレクチャーで何度も登場してきますが、感染症診断の2つの軸は「どこで」、「何が」でした。
「どこで(=感染巣)」が分かると、起炎菌が絞れます。
「何が(=起炎菌」」が分かると、感染巣が絞れます。
血液疾患や抗がん剤投与中でもない患者さんで、血液培養からカンジダが検出された時には、まずカテーテル感染を疑います。抗真菌薬の投与だけでなく、カテーテルの抜去を考える必要があります。
培養結果は後日に結果が判明するものですが、必ず目を通して今までの経過と矛盾がないか、抗菌薬を開始した時のアセスメントが正しかったのかを振り返ってみてください。
(編集長)

・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?
どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry

