
臨床研修ブログ
- トップ
- 臨床研修ブログ
水戸済生会総合病院は、救急医療から緩和医療まで多彩な症例が経験できる総合力の高い地域の基幹病院です。
医師の生涯のうち最も実りある初期臨床研修期間を私たちは強力にサポートします。
HIVで知っておくべきこと(4)・・・松永先生レクチャーより
25歳の男性が左下腹部痛を主訴に受診しました。現病歴としては、数日前より左下腹部にヒリヒリした感覚が出現。段々と鋭い痛みを自覚するようになり来院。疼痛は食事と関係なく、外傷もありません。既往歴、家族歴、内服薬、生活歴、アレルギー歴には特記ありませんでした。
身体所見では、体温 36.7 ℃, 血圧 114/58 mmHg, 脈拍 72 /min, 呼吸数 12/min
呼吸音は清で心音も整で心雑音なし。腹部は軟で圧痛なし。肝・脾臓触知せず。四肢に浮腫なしでした。痛みの部位の皮膚は写真の通りでした。
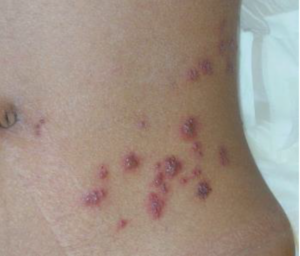
診断は帯状疱疹です。
でも、ここで安心してはいけません。次に聴取すべきことはなんでしょう?
「このような症状は初めてですか?」
「・・・、実は2年前にも罹ったことがあります」
若年なのに帯状疱疹を繰り返している。
→ 何かおかしい
→ こんな時はHIVを鑑別に入れておきましょう。
帯状疱疹は年齢が上がるほど(具体的には50歳以上から)患者数が増加して、60歳台がピークとされています。もちろん若年者でも見られますが、患者数も少ないですし、繰り返すことには違和感を感じるアンテナを持っておきたいところです。
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
HIVで知っておくべきこと(3)・・・松永先生レクチャーより
症例は32歳男性で、1週間前から咽頭痛が出現し、疼痛が増強するため受診しました。患者さんの話では3週間前には手掌に下のような皮疹が出現していたそうです。
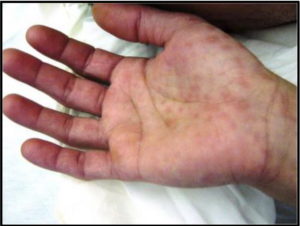
あなたは診断できましたか?
そう、手掌・足底の皮疹とくれば梅毒を疑います。
でも、ここで安心しないで下さい。
この患者さんの身体所見では体温36.5 ℃、咽頭所見は後咽頭左上部に1.5cm大の発赤を認めました。他に両鼠径部に1.5cm大で無痛性のリンパ節を複数認めました。
STI(梅毒)+非典型的症状(リンパ節腫大)で、何かおかしいと思ってHIVの可能性を追求してみてください。
実は、HIV患者の受診時に聴取された既往歴で最も多いのがB型肝炎で、その次が梅毒です。またAIDS指標疾患以外でHIV抗体検査のきっかけとなるのは、最多が梅毒で、次に術前スクリーニング検査となっているそうです。
(第24回日本エイズ学会(東京)2010、見おとし注意!第2版 2010)
大事なことは1つのSTIを見つけたら別のSTIを想定すること。STIの既往は聞き出しにくいことではありますが、松永先生は以下のTipsを教えてくれました。
【STI問診のTips】
・STIの問診をする理由をきちんとお伝えする。
・「既往歴はないですか?」「STIになったことは?」と聞いても、意外と答えてもらえません。
「みなさんに聞いているんですけど、」と切り出した方が患者さんは答えやすくなります。
・既往歴も個々の疾患の有無を聞き出すのも有効。
特にウイルス性肝炎(A,B,C)はSTIでもあるので、「B型肝炎になったことは無いですか?」と質問すると「実は・・・」となる場合があります。
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
HIVで知っておくべきこと(2)・・・松永先生レクチャーより
40歳男性が10日前から発熱、咽頭痛、頭痛を認め近医を受診しました。そこで処方された抗菌薬、解熱薬でも改善せず、体幹に皮疹も出現。咽頭痛は1週間で軽快しましたが、38℃から40℃の発熱が続くため来院しました。家族歴、アレルギー歴、内服歴は特記なく、喫煙10本/日 x 20年。機会飲酒程度です。
バイタルは体温 38.5 ℃, 血圧 130/ 68 mmHg, 脈拍 104/min,呼吸数 14/分。全身状態としては 重篤感なく、前頸部リンパ節軽度腫脹(+)を認めるものの、他には特記ありませんでした。皮疹は写真の通り。

若い男性で発熱が約2週間続いて皮疹もあるものの重篤感がないとなると、何か違和感を感じます(感じてください♪)。こんな時は急性HIV感染症も鑑別に挙げておく必要があります。
【急性HIV感染症】
・所見は非特異的(下表参照)
インフルエンザ様、伝染性単核球症様(異形リンパ球も見られます)、髄膜炎
・潜伏期:2-4週間
・古い世代の抗体検査で陰性と出ることも(偽陰性)
・強く疑う例ではHIV-RNA検査を行う
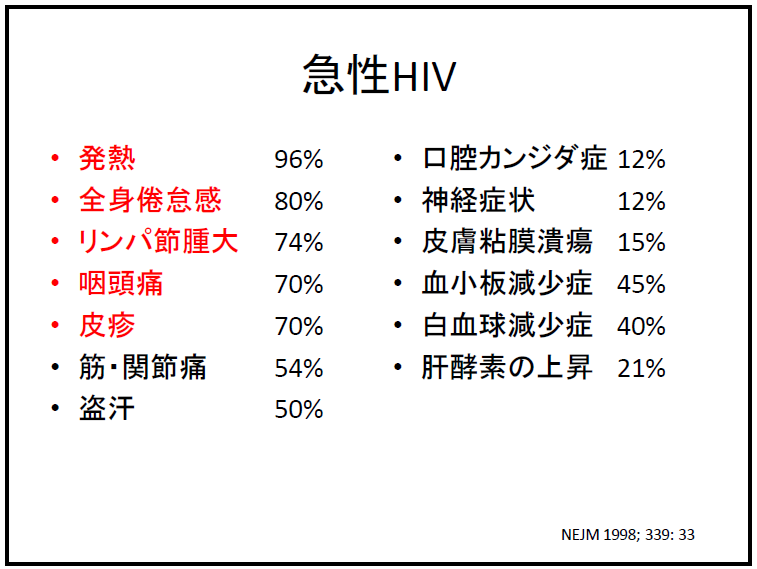
こうしてみると、発熱や感冒症状で受診する患者さんの中に、急性HIV感染が紛れていても不思議ではありません。いきなりHIV検査はできないかもしれませんが、気になる症例は1週間後に再診予約をいておくなど、早期診断につながるようにフォローしておくと良いと思います。
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
HIVで知っておくべきこと(1)・・・松永先生レクチャーより
32歳男性が咳と呼吸困難感で受診しました。
2週間前から乾性咳嗽を自覚。徐々に増悪し、特に労作時に増悪する呼吸困難となりました。屋内外で症状の変化なし。既往歴は花粉症。家族歴に特記なく、内服薬もなし。喫煙は20本/日 x 15年。機会飲酒程度。
身体所見では体温 37.8 ℃, 血圧 124/65 mmHg, 脈拍 76/min,呼吸数 18/min, SpO2 95% (RA)
肺:呼吸音清で、他に特記所見はありませんでした。
胸部レントゲンで異常を指摘され、CTを撮影したところ下のようなすりガラス陰影を認めて、ニューモシスチス肺炎(PcP)と診断されました。
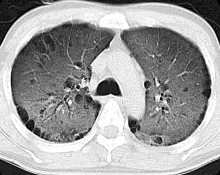
PcPは徐々に進行する乾性咳嗽・呼吸困難で、安静時で問題なくても、歩行させてみて初めて、呼吸困難がはっきりすることもあるので安心できません。LDH高値、β-Dグルカン高値や胸部レントゲンでは間質影が典型的ですが、正常のこともあります。
PcPはステロイドを長期服用している患者さんでは発症することがあり、多くの患者さんでPcP予防のためにST合剤を処方されているのは、あなたも見たことがあるかもしれません
でも、30歳台でステロイドも服用していないのにPcPを発症するのでしょうか?
こんな時はPcPと診断して安心せずに、背景に何かあると疑うこと、特にHIVの存在を疑うことが重要です。実際のところPcPはCD4 <200になると発症するAIDSの指標疾患の一つになっています。
~~~~~~~~~~~~~~~~~~~~~~~
先日のことですが、今年4回目となる松永先生の感染症レクチャーが開催されました。今回のテーマは「HIV」でした。
正直なところ当院でHIVに遭遇することは非常に稀です。そのためにHIV治療の進歩についていけていないところがあります。つまり我々が間違った理解していて、それに気づけていない危険があります。その結果、患者さんに遭遇した時にやってはいけないことをしてしまうかもしれません。そういう点で松永先生のレクチャーは重要でした。
冒頭の症例のように、経過に違和感を感じてHIVも鑑別に挙げることは我々にとって大事なことです。そこで今回の松永先生のレクチャーではHIVに関して非専門家が知っておくべきことをまとめていただきました。次回もそのエッセンスを紹介していきます
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
家族の判断を理解するヒント
あなたも患者さんが亡くなりそうな場面に何度か遭遇したことがあると思います。当院のJ1の中でも、多い人だと4~5回はお看取りを経験し、死亡診断書を書いています。
患者さんの容態が悪化してくるとお亡くなりになる前から、ご家族に病状を説明して、いよいよ最後の時はどのように対応するかという話もします。その時のご家族の反応はどうだったでしょう?
最後まで積極的な治療を望む家族もいれば、意外にあっさりしていたり、「苦しまないようにお願いします」と言われたり、話をするまでどんな反応があるか、なかなか予想できないと思いませんか?
我々は疾患のことを理解しているので、その後の経過をある程度予測できるし、こんな感じで対応するのがイイかなとイメージしながらご家族に話を切り出します。
ところが、ご家族の反応は我々の予想通りにはいかないことがほとんどです。でも、どうしてご家族がそう判断するのかを理解するヒントを得る方法があるのですが、あなたはご存じですか?
↓
↓
それは家族歴に隠されています。
入院時などに家族歴を聞く時に、患者さんのご家族の中で既に亡くなっている方がいれば、その方の話を詳しく聞き出してみてください。
編集長の経験で言えば、例えば脳梗塞が原因で寝たきりで、療養病院を何度も転院した経験がある方がいたご家族は、その苦労を思い出して、積極的な治療を希望しないことが多い印象があります。
逆に、大動脈解離や心筋梗塞などで急にご家族を亡くされた方は、何もしてあげられなかったということをずっと悔やまれて、最後まで積極的な治療を希望されたご家族が多かったように思います。
また、ご家族がみな健在で家族が亡くなる経験がない場合は、時間をかけて丁寧にお亡くなりになるまのでプロセスを説明する必要が出てきます。
家族歴は鑑別疾患を考える時の重要な情報源だけでなく、ご家族の考えや選択を理解する大きなヒントが隠れていることがあります。患者さんが亡くなりそうな状況でご家族に話をする時に役立ちますので、あなたもこういう視点で家族歴を聞き出してみてください。
(編集長)
ERの一コマ
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
見た目は大事
あなたも一度くらいは患者として病院やクリニックで診察を受けたことがありますよね?
診察室に入る時に、どんなお医者さんか?何を聞かれるか?程度の差はあれ、緊張しませんでしたか?
そんな時に、お医者さんの方から自己紹介してくれて、いろいろ話しやすく相槌を打ってくれて、不安なことを話せて、話もまとめてくれると、すごく安心します。あなたにもそんなお医者さんになってもらいたいです。
でも、同時に患者さんや家族は「このお医者さんを信頼していいのか?」と疑いの目でも見ています。無意識のうちに医者を値踏みしているのです。あなたも診察を受けた時にそう思っていませんでしたか?
これは誰でも無意識にしていることなので、患者さんを責めても意味がありません。ですが、ある程度の対策はあります(笑)。それは・・・、身だしなみを整える、つまり見た目を良くすることです。
たぶん患者さんは誰でも、自分がかかったお医者さんがカッコいいとか、腕がいいとか、偉いとか、テレビに出たことがあるとか、そんなことを期待しています。家族や知人に、どんないい先生だったかを自慢したい気持ちがあります。そんな時に寝ぐせで髪が立っているとか、白衣の襟がきちんとなっていないとか、無精ひげだったり、白衣や靴に血液がついて汚れていたら、やはり印象が悪くなりますよね。・・・・あなたは大丈夫ですか?
ブランド物の白衣でもきちんと着ないとカッコ良くないですし、スクラブも市民権を得ましたが高齢の患者さんにとっては「お医者さん=白衣」というイメージがまだまだあるので、イマイチかもしれません。(このため編集長は白衣を着るようにしています)
カッコよくする、身だしなみを整えることで、よい印象を持ってもらうことが出来ます。患者さんを診察する時の見た目がだらしないのはNGです。あなたの行動をみんなが見ていますから、だらしない格好で患者さんや家族の前には行かないようにしましょう。
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
超音波によるショックの鑑別
(T.N)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
病院見学のススメ
11月になって肌寒くなってきました。季節がようやく追いついてきた感じですね。
11月と言うと、マッチングも終わり、編集長的にはホッと一息つきたいところですが、すぐに来年度のローテーション作成などに取り掛かる時期でもあります。
そして4年生もしくは5年生のあなたは冬休み中の病院見学の計画をそろそろ考え始めるころでしょうか?昨年までと異なりコロナでの制限も無くなって、病院見学もしやすい環境になっていますが、年が明けるとあっという間に春休みで、それが過ぎると気づいたらマッチング面接の時期になってしまいます。まだ時間があると思わないで、少しずつでも情報収集を始めるのが良いと思います。
このブログでは何度も紹介しているネタではありますが、今回は病院見学のポイントを紹介します。
・可能な限り、病院見学に行きましょう。
レジナビなどのサイトやWeb病院説明会、リアルイベントで情報収集をするのが当たり前になりましたが、それだけでは不十分だと思います。実際に行ってみると、それぞれの病院によって想像以上に雰囲気が違うことに気づくはずです。行けない時には、Web病院説明会で質問コーナーや個別面談のようなコーナーを設けているものが増えているので、積極的に利用して雰囲気をつかむのが良いと思います。
・病院見学に行った際のポイントは・・・、
指導医クラスの話は、半分程度に聞いておけばOKです。なぜかと言えば、基本的にイイことしか言わないからです(編集長にも自覚があります・・・)。
・必ず研修医たちに直接話を聞きましょう。
研修医の先生たちにあなたの知りたいことを質問してみましょう。研修医も1年前には同じように悩んでいた訳ですから、たとえあなたがつまらない質問かもと思っても、そのような質問こそ聞いておくべきです。一番参考になる答えが返ってくるはずです。
そして研修医たちの元気の良さや看護師さんや技師さんたちの雰囲気にも注目してみて下さい。研修医を育ててくれるのは指導医だけではありませんからね。
さらに、気になっている病院や候補として考えている病院には2回、3回と見学に行ってみることをおススメしています。何故かと言えば、どうしても初めてのところは緊張するし、余裕がないので周りを見ているようで見えていません。2回目になると余裕ができて、おなじ病院見学でも見える風景が違うはずです。
加えて1回目にあった研修医が、2回目にはものすごく頼りになる研修医に見えるはず。この時期なら、1年目でもかなり仕事ができるようになっていますので、そんな研修医の姿を見ると、あなたの研修のイメージも描きやすくなるはずです。
当院に病院見学に来ていただいた方からは
・研修医の先生と関わる機会が多く、研修の特徴について知ることができて良かった。
・小児科では、済生会での研修だけでなくこども病院にも行くことができて、初期研修後のイメージも持つことができました。
・昼食の時に研修医の先生とお話する時間が確保されていて、聞きたいことを全部聞くことができ、とても参考になった。
・救急科の見学では、日中に救急車が来なかったのですが、その分研修医の先生方からいろいろな話を聞けたので満足です。
・研修医の先生方が主体的に診療に関わっているのを見ることができました。
といったコメントをいただいています。
そろそろ冬休みの病院見学の申し込みをいただいています。あなたもお早めに下のリンクからお申し込みください!
↓
(編集長)
今日もPICC挿入
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
外来診療に役立つ10のコツ(3)
「外来診療に役立つ10のコツ」の最後です。
7)受療行動を把握する
同じような症状で、繰り返し受診しているのか、他の医療機関にかかっているのかを把握します。他院でも検査や処方を受けているのなら、その結果がどうだったのかを確認しましょう。患者さんの解釈モデルの理解につながり、検査や治療計画を立てる時に無駄な検査を省けます。同時に家庭環境や仕事の状況も聞き出すと、これらの計画を立てやすくなります。
8)要約を述べる
患者さんによっては、同じ話を繰り返してなかなか終わらない人がいます。こんな時は、例えば動悸が主訴なら「日中の仕事をしている時は何ともないけど、ホッと一息ついてソファに座ったり、夜にお布団に入って眠りにつくまでの間に、脈が抜けるような、ドキッとする感じがあるんですね」というように、患者さんの話を要約して、確認してみましょう。
こうすることで、患者さんもちゃんと話を聞いてもらえていると実感できるし、患者さん自身も問題点を整理できるようになります。
9)質問や追加したいことがないかを尋ねる
患者さんからの話を聞いて、こちらの方針もだいたい定まってきました。検査の予定などを決めて、そろそろ診察を終えるタイミングで、「他に聞いておきたいことはないですか?」と一言付け加えましょう。
この一言で患者さんは一生懸命話を聞いてくれていると感じて、より印象が良くなります。またこの質問をきっかけに、いままでスッキリ理解できなかった患者さんの解釈モデルや受診動機が判明することがあります。
10)次のステップを示す
患者さんにいろいろと話をしますが、残念ながら実はよく理解できていません。それは仕方ないことです。患者さんは「で、どうすればいいの?」と思っているのです。なので、「次は1週間後に検査結果を説明します」など具体的な次のステップを示しましょう。これは患者さんの記憶に残りやすいようにワンフレーズにするとイイかもしれません。
編集長自身を振り返ってみると、患者さんとコミュニケーションがうまく取れていないと感じた時は、10個のうちのどこかが上手くできていなかった時でした。あなたも10のコツを使って外来診療を楽しんでください!
(編集長)

初期研修外来用の診察室
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
外来診療に役立つ10のコツ(2)
「外来診療に役立つ10のコツ」の続きです。
4)雰囲気や態度で共感的理解を示す
前回の繰り返しになりますが、気になっていることを全部話せて、しっかりと話を聞いてもらった(=共感的理解)という安心感はとても重要です。
でも、しっかり聞いてもらっているというのは、言葉よりも、むしろ言葉以外の態度が大きく影響することが分かっています。患者さんが話している時は、電子カルテの方を見ながらではなく、患者さんの方を向いて、少し前かがみになって、視線を時々合わせながら話を聞く、という姿勢が印象を大きく変えます。
5)受診動機を明らかにする
なぜ今日に外来受診をしたのか? なぜ時間外のこの時間に受診したのか? なぜ夜中にわざわざ受診したのか?こういった受診動機を把握しましょう。
それだけ症状が辛くて我慢できなかったという重症度の把握にも役に立ちます。また不安が大きくて受診したという心理的な状況も把握できます。実は、主訴と全く関係ないことで助けを求めている、ということもあり得ます(例えばDVなど)。不安が受診動機なのであれば、検査は最小限に、場合によっては検査なしで、時間をかけて話を聞く必要があります。
6)解釈モデルを把握する
解釈モデルとは、患者さんが病気のことや、検査、治療に関して、どのように理解しているかということです。例えば、心筋梗塞のために先月まで入院していた患者さんが、頭痛を主訴にERを受診したとしましょう。我々からすると、心筋梗塞と頭痛は恐らく関係ないものと考えます。実際に筋緊張性頭痛の症状でした。
しかし、患者さんは心筋梗塞の影響で頭が痛くなったのではないか?と考えていたとしたら、「心配ありません」とか「痛み止めを出しておきますね」と言っても、患者さんは納得しません。一言、「この頭痛は、心筋梗塞とは関係ないですよ」と言えば、痛み止めも必要なくなります。
解釈モデルを理解しないと、いつまでも患者さんとの会話がかみ合わないし、お互いに「なぜ分かってくれないんだ!」と不満が募るだけです。
似たようなことですが、例えば知人や家族が癌になったので、自分も不安になって受診したというのはよくあることです。こういった受診動機を把握しないまま検査だけ行っても、かえって不安が大きくなることがあります。患者さんの不安を解消しつつ、なるべく少ない検査を計画しましょう。
(編集長)

これはER外来の一コマ
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓

