
臨床研修ブログ
- トップ
- 臨床研修ブログ
水戸済生会総合病院は、救急医療から緩和医療まで多彩な症例が経験できる総合力の高い地域の基幹病院です。
医師の生涯のうち最も実りある初期臨床研修期間を私たちは強力にサポートします。
【全員合格♪】国試合格おめでとうございます!
3月15日に医師国家試験の合格発表があり、当院マッチング10名全員が合格でした♪
おめでとうございます!!
今までの努力が報われて、ホントに良かったですね。これから引っ越しなどで慌ただしいと思いますが、受け入れる我々も万全の準備でお待ちしています。そして良いスタートを切れるように全力でサポートしていきますので、4月からの研修を頑張っていきましょう!
喜びもひとしおかと思いますが、毎年お伝えしていることがあります。
医師国家試験に合格したあなたは、これから医学生ではなく、医師として患者さんの前に立つことになります。医師を志した時、医学部を目指した時にも、あなたなりに考えたことだと思いますが、臨床に出る前のこの時期に自分がなすべきことは何か、自分に与えられた役割は何なのかを、是非少し時間を取ってもう一度考えて欲しいと思います。
残り僅かの休みですが、ケガや事故そして体調に十分気を付けてお過ごしください。
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
茨城県の合同病院説明会が開催されました
3月9日に茨城県臨床研修病院合同説明会がつくば市のつくば国際会議場で開催されました。これは県内の臨床研修病院が集まる説明会で、医学生80名以上が参加してくれました。
昨年まではコロナの影響でWeb開催でしたが、5年ぶりのリアル開催となりました。当院のブースにも20名以上の医学生に訪問していただきました。どうも有難うございました!
今回は指導医として金野先生とJ2の藤森先生、J1の平尾先生が休むことなく対応してくれました。Webとは異なってあなたの疑問や質問に細かいところまでお答えすることができて、我々も参加した甲斐がありました。リアルの良さを改めて認識できました。

春休み中の病院見学はもう少し空きがあるので受け付けていますが、5年生のあなたは、新年度になるとあっという間に採用面接の時期になります。これから開催されるオンラインやリアルの説明会で情報収集をしつつ、気になる病院には必ず足を運んでください。
3年生、4年生のあなたは、まだ時間に余裕があるので、気になった病院には2回、3回と見学に行ってみるのが良いと思います。
なお、当院では5月下旬までに募集要項を病院HPに掲載する予定です。
(編集長)

会場の風景
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆春休みは病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
3月11日は昨日でしたが・・・
昨日は3月11日でした。東日本大震災から13年経ちます。あの日、あなたはまだ小学生とか中学生だった頃でしょうか?
今年は元旦から能登半島地震があったり、このところの房総沖の地震の頻発など、いつ災害が起こるか分からない、決して他人事ではないことを改めて実感しますね。
そしてこれから紹介する記事は2016年5月からこのブログを始めてから、毎年この時期に載せているものです。編集長としては、単にあの時のことが思い出されるだけでなく、これから研修を始めるあなたに、そして現在初期研修中のあなたに、是非とも読んでもらいたいからです。
この記事を書いてくれた白ひげ救急医は弘前大学の出身で、医師としてのデビューが東日本大震災という強烈な場面で、その後の医師人生に大きな影響を受けました。まだ医師でもない、何もできない立場だったとは言え、病院スタッフよりも一生懸命動き回ってくれていたのをよく覚えています。
そんな白ひげ救急医は、長い闘病生活の末に天国に旅立ちました。ずっと死と隣り合わせでしたが、そんな様子は見せずに救急医としてドクターヘリやドクターカーに乗って活躍したり、後輩の研修医たちを鼓舞し、先頭に立って指導してくれていました。
白ひげ救急医と一緒に仕事をしたことのある後輩も少なくなりましたが、水戸済生会にはそんな先輩がいたことは覚えておいて欲しいと思います。
(編集長)
**************
白ひげ救急医です.
皆さんは「あの日」何をしていましたか?
僕はその頃,まだ法律的には医学部6年生.卒業は間違いないけど,国家試験の結果は出ておらず宙ぶらりんの状態.大学のある弘前から,妻と一緒に水戸に移動して来たのはあの日の前日.半日かけて車で東北道を南下し, 水戸市内のホテルに一泊.
そしてあの日.
朝から空っぽの新居に,引っ越し業者の手によって,意外に多い量の段ボール箱を搬入してもらい,僕と妻は少し遅い昼食をとりに外出.まだ見慣れない水戸の町並みの中,全国どこでも同じデザインのコンビニの駐車場に車を入れた瞬間・・・
2011年3月11日午後2時46分
当然,新居にはまだライフラインが通っておらず,怯える妻を連れて,自然と水戸済生会病院に足が向かっていました.
学生時代から何度も病院見学をしていたので,僕の顔を覚えてくれている先生方から声をかけていただきました.妻に安全な場所を提供していただき,僕はお借りしたスクラブに袖を通し,できる範囲のお手伝いをさせていただきました.
とは言え,法律的にはただの医学生.混乱する院内で事務的な作業,搬送のお手伝い,医療資器材の運搬など,はっきり言ってこの時の事はあまり覚えていません.何もできませんでした.
おそらく,医師の資格を持っていたとしても,ほとんど役に立たなかったと思います.“何もできなかった” “何も覚えていない”ということを強烈に覚えています.
これが僕の医師人生の,そして救命医としての始まりでした.その後,それぞれの早さで時間が流れ,救命医として勤務する中で,3月11日になると毎年「あの日」のことを思い出します.何の因果かわかりませんが,3月11日に当直を担当する事が多く,今年もまた当直に入ります.あの時何もできなかった自分と今日の自分を最大限客観視しながら,節目の日の当直を迎えます.
災害はいつ起こるかわかりません.その時医師として何ができるか.今のうちに考えてみませんか?
(白ひげ救急医)

当時の慌ただしいERの一コマ
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆春休みは病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
【今年度最終】松永先生の感染症カンファ報告
このブログでたびたび紹介している帝京大学感染制御部の松永先生の感染症カンファを先日開催しました。今年度の最終回でしたが、タイトルは「医師も知っておきたい感染対策」でした。
内容としては、
・問題となる微生物を作らない
・問題となる微生物を広げない
・耐性菌の種類
・結局、基本の徹底
と言った感じで、クロストリジウムディフィシル感染(CDI)や多剤耐性菌、結核、麻疹、風疹、水痘、ムンプス、手指衛生・・・といった感じで、毎日の病棟やERでの業務にすぐに役立つ内容ばかりでした。
その中で耐性菌に関して強調していたのは、
・耐性菌の感染対策には特別なものはない
・耐性菌かどうかは、検査しなければ分からないので、標準予防策の徹底(=基本の徹底)がもっとも大切
この2点です。

実は、松永先生は14年前に現在の帝京大学に異動されたのですが、異動された直後に多剤耐性アシネトバクター(MDRA)による院内感染が大問題になりました。新聞等のマスコミに大きく取り上げられたのですが、その院内対応などを仕切ったのが松永先生です。編集長はその頃のご苦労もある程度知っているのですが、当時の対策にも触れて実感のこもった説得力のあるお話でした。
当時の感染拡大は、ある特定の医療行為や機材によるものではなく、患者・保菌者から医療者の趣旨や環境を介して拡大したとして、手指衛生、標準予防策の重要性を訴えていて、研修医たちにも刺さったようです。
そんな松永先生の感染症レクチャーは新年度も開催されます。このブログでもアップデートしていきますので、ご期待ください。
(編集長)

ちょっと考えて込んでいるだけです☺☺☺
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
糖尿病のお薬・・・SGLT2阻害薬
今回はSGLT2阻害薬です。
ご存じの通り、SGLT2阻害薬は糖尿病薬というよりも、心血管イベントを低下させる循環器病薬、腎保護作用を有する腎保護薬としての地位を確立しましたが、なぜ心血管イベントが低下するのか詳細な機序ははっきりしていません。これからもしばらく話題を提供してくれるでしょう。
今回は、循環器領域のことはあえて触れず、基本に戻って糖尿病薬としての役割を整理しておきます。
【機序】
・腎臓で糖を再吸収させるSGLT2の働きを阻害することで、尿糖排泄を促進させます。
【特徴】
・インスリンとは独立して作用を示す。
・1型、2型糖尿病どちらにも適応あり
・体重減少や血圧低下が見られる
・腎保護作用がある
・心血管イベントを抑制する
【禁忌】
・重症感染症、術後などは使用しません
【副作用】
・尿路・性器感染症
・脱水・口喝
・DKA
・皮疹 など
エネルギーを尿に排泄するので、高齢者では低栄養やサルコペニアを悪化させる可能性があり、症例を選ぶ必要があります。またケトン体上昇に関連した有害事象の増加が報告されており、術前は中止が必要です。さらに血糖値が正常に近くてもケトアシドーシスの可能性があります(正常血糖ケトアシドーシス)。服用中の患者さんが全身倦怠感、悪心、嘔吐、腹痛などを訴える場合は血中ケトン体(できない時は尿ケトン体)を確認することが大事です。
腎機能低下例では効果が減弱するので良い適応ではありません。また透析例では使用しません。尿路感染症はADLの良い人ではそれほど経験しませんが、編集長は、おむつを使用するような高齢者(特に女性)には使用を避けています。
最も向くのは比較的若年で、腎機能に問題なくて肥満や脂肪肝のあるような人に良いと思います。もちろん心不全が合併している患者さんにもよい適応です。
(編集長)
Aラインの確認中
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
糖尿病のお薬・・・αグルコシダーゼ阻害薬(αGI)
今回は、インスリン分泌非促進系薬剤のうちαグルコシダーゼ阻害薬(αGI)を紹介します。
【機序】
・小腸において二糖類からブドウ糖への分解を阻害し、糖の吸収を遅らせて食後の急激な血糖上昇を抑える。
【特徴】
・二糖類が未消化のまま大腸に行き、それが大腸の細菌叢により発酵されてガスが発生する。このため副作用として、おならや腹部膨満感などがある。
・体重が増加しにくい。
【禁忌】
・重症感染症、術後などでは使用しない
【副作用】
・重篤な肝機能障害
・開腹手術歴がある人、高齢者では腸閉塞に注意
空腹時の血糖はそれほど高くないけど、食後高血糖があるような、比較的軽症の糖尿病患者さんに向きます。しかし中等症以上の糖尿病では他剤との併用薬という位置づけです。糖尿病の前段階である耐糖能異常における2型糖尿病発症を抑制する目的で処方する場合もあります(ボグリボースのみ)。食事の直前に服用しないと効果が大きく減弱してしまうので、その点で向かない患者さんがいます。
もしαGIを服用中の患者さんが低血糖を起こした場合は、ブドウ糖を服用させないと速やかに血糖が改善しないので注意が必要です。
アカルボースは1回50㎎から開始し、1回100㎎まで増量できます。ボグリボースは1回0.2㎎から開始で、0.3㎎まで増量可能です。昼食直前の服用はどうしても飲み忘れが多くなるので、編集長は朝夕食直前で処方することが多いです。
(編集長)
今日のER♪
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
マイナビにご参加ありがとうございました!
2月27日にマイナビレジデントのWebセミナー ~研修体制が自慢の病院~ に参加しました。
ご参加いただき有難うございました。
マイナビのWebセミナーは25分程度とレジナビの20分よりも長く、司会ありのスタイルです。5分程度しか違わないのですが、レジナビよりも余裕をもって病院説明や質問に回答することができるのがいいところだと思います。そんなマイナビに今回はJ1の布施先生、J2の内田先生と編集長の3人で参加しました。
3年生から5年生が参加してくれましたが、いろいろと質問をしていただきました。研修医の二人には「どうして水戸済生会に決めたのか?」という定番の質問をいただきましたが、二人ともかなり正直(笑!)に答えていました。
5年生のあなたにとっては、春休みを過ぎるとアッという間に採用面接の時期になりますので、春休みも利用して是非とも病院見学に行って下さい。3年生と4年生のあなたは、時期的に少し
早いと思うかもしれませんが、あまり気にしないで雰囲気だけ掴むつもりで見学に行くのがイイと思います。
水戸済生会でも春休み中の見学申し込みを連日いただいています。ぜひ、お早めにお申し込み下さい。あなたの見学をお待ちしています♪
(編集長)

今回はこの二人♪
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
糖尿病のお薬・・・ビグアナイド
今回は、インスリン分泌非促進系薬剤のうちチアゾリジリンについてまとめてみます。一般名はピオグリタゾン(先発品はアクトス)です。
【機序】
・肥満細胞に作用して、インスリン抵抗性を改善
【特徴】
・インスリン分泌に関与しないので、単独では低血糖を起こしにくい
・体重増加がみられる
【禁忌】
・心不全患者
【副作用】
・水分貯留傾向があり、浮腫や心不全の増悪に注意
・女性で骨折のリスク上昇が報告されている
・肝機能障害
一時期は抗動脈硬化作用もあると、もてはやされた薬剤です。その後は膀胱がんのリスクが上がるのではないかとのデータが出され、これを契機にあまり処方されなくなりました。しかし現在は膀胱がんのリスク上昇は否定されています。
用量としては通常30㎎錠を1日1回服用ですが、女性や高齢者では15㎎錠から開始。最大用量は45㎎/日です。
体液貯留傾向があるので心機能が悪い人高齢者には避けた方がイイですが、インスリン抵抗性のある肥満患者で心機能に問題ない人には良い適応となります。また体重増加を来しやすいので、食事療法もきっちりやる必要があります。
現在はあまり処方されることもない薬剤になってしまいましたが、編集長の個人的な意見としてはHbA1cがリバンウンドすることなく長期に安定して低下するので良い印象をもっています。
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
スプリングセミナーにご参加有難うございました♪
先週の2月24日にWebで茨城県修学生スプリングセミナーが開催されました。
このスプリングセミナーは、茨城県の地域枠や修学生を対象に県内の臨床研修病院を紹介するものです。前半では各病院の特色を動画で紹介し、後半では各病院の研修医らがリアルに回答する質疑応答コーナーで構成されています。修学生らが対象と言え、Webでの開催ですので一般医学生も参加できます。
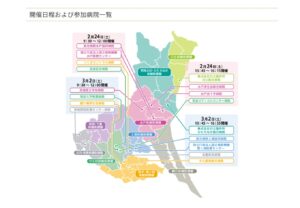
当院は24日の午後に、日立総合病院、水戸赤十字病院、筑波メディカルセンター病院と共に参加しました。参加者は1年生から5年生まで100名ほどで、実際の勤務や生活、学生時代のアドバイスに関する質問を司会が読み上げて、各病院の指導医や研修医が回答する形式で、当院からは編集長とJ1の平井先生、福本先生が参加して、参加者からの質問に答えていました。
どの病院の指導医も研修医も言っていたことですが、研修病院を選ぶ時にはWebからの情報を収集して比べることはもちろんですが、やはり自分で病院見学をして、Webでは分からない雰囲気などを肌で感じることが大事です。学年が低いからダメということはありませんので、ぜひ足を運んでください。
このスプリングセミナーは3月2日(土)の午前と午後ににも開催されますので、ぜひあなたも視聴してみてください。
さらに3月9日の土曜日にはつくば国際会議場で茨城県内の臨床研修病院が一堂に集まる合同説明会が5年ぶりに対面で開催されます。もちろん水戸済生会も参加しますので、会場で研修医からホントのところを聞き出してください!
(編集長)

参加者からの質問に答える平井先生
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
糖尿病のお薬・・・ビグアナイド
糖尿病薬については、細かくなくて良いので主な作用機序と禁忌や有名な副作用、そして適した症例や避けた方がいい症例という感じにイメージを掴んで覚えるのが効率的だと思います。
今回は、インスリン分泌非促進系薬剤の代表格であるビグアナイドについてまとめてみます。
【機序】
・肝臓での糖新生抑制
・他に消化管からの糖吸収抑制
・末梢組織でのインスリン感受性改善など
【特徴】
・体重が増加しにくい
・心血管イベントを低下させる
・安い
【禁忌】
・肝硬変・肝不全
・腎機能低下例では注意、特にeGFR<30では禁忌
造影CTなどのヨード造影剤を使用する際は休薬することは良く知っていると思いますが、造影剤に限らず、脱水やショック、心筋梗塞、重症感染症など、eGFRが急激に低下する可能性のある病態では中止しましょう。
【副作用】
・乳酸アシドーシスが有名
・臨床的には、消化器症状(軟便、下痢、心窩部不快感など)
・ビタミンB12の吸収阻害による大球性貧血を来すことがある
以上のことから、ビグアナイドが向くのは、心血管イベントリスクが高そうな、比較的若めの肥満のある2型糖尿病が良いでしょう。こういった患者さんは腎機能も肝機能も問題ないことが多いです。逆に、痩せている高齢で腎機能がちょっと低下気味の人には避けた方がいいでしょう。
用量は1日500㎎~2250㎎を2~3回に分けて服用となっていますが、お昼の服用は忘れる人が多いので編集長は朝と夕の2回で処方しています。効く人は500㎎程度でもA1cが低下してきますが、1000㎎まで増やしてから他の薬剤追加を検討しています。
(編集長)

インスリン勉強会での一コマ
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry

