
臨床研修ブログ
水戸済生会総合病院は、救急医療から緩和医療まで多彩な症例が経験できる総合力の高い地域の基幹病院です。
医師の生涯のうち最も実りある初期臨床研修期間を私たちは強力にサポートします。
その心筋梗塞はヤバイのか?
あなたは担当患者さんの既往歴に「心筋梗塞」とか「STEMI」とあったら、それ以上の情報を取りに行っていますか?
もしあなたが循環器内科のローテーションを終えているのなら経験しているかもしれませんが、STEMIといってもPCI後は何事もなく、すぐに退院してその後も入院前と変わりなく生活している人も多くいます。一方で、なかなか退院できなかったり、退院しても心不全などで何度も入院を繰り返す人もいます。さらに元気に過ごしている患者さんの中でも、EFが正常な人もいれば、EFが30~40%と低下している人もいます。
あなたの担当患者さんがこれから化学療法を予定しているなら、レジメの中には心機能に影響するため避けなければいけないレジメもあります。これから手術を受ける患者さんなら、周術期の管理や輸液に注意しなければいけない患者さんもいます。
でも、上述のように心筋梗塞の既往がある患者さんの中でも、ヤバイ患者さんから、ほぼ心配しなくて良い患者さんまで幅広くいるので、心筋梗塞の既往があるだけでレジメが使えないとか、手術ができないと判断するのは良いことではないと思います。
それよりも心筋梗塞の既往がある患者さんの中から「ヤバイ心筋梗塞」の患者さんを、あなたが見つけ出せるようにしておくことが重要です。
では、心筋梗塞の既往がある患者さんのなかで、どこを見れば「ヤバイ心筋梗塞」を見つけ出せるでしょうか?あなたは考えてみたことがありますか?
編集長は心筋梗塞の既往を見つけたら、カルテを遡って以下の項目をチェックしているので参考にしてみて下さい。
・EF
循環器が苦手な人でも知っているのがEFです。循環器内科医にとってはEFが低いだけで恐れることはないのですが、そうは言ってもEFが低い人は注意が必要です。
・発症時の最大CPK
心筋梗塞発症時の最大CPKが分かればチェックしておきます。このCPKは梗塞量(=心筋ダメージ)を反映するので、高いほどヤバイ心筋梗塞と言えます。ザックリですが、CPKが6000以上ならダメージは大きいと思ってOKです。8000以上、特に10000以上なら循環器内科医でも相当にヤバイと考えて慎重に見ているはずです。
・残存病変の有無
心筋梗塞を起こした部位(責任病変)以外に狭窄病変があれば要注意です。
・合併症の有無
心筋梗塞発症直後やPCI中の心室頻拍(VT)や心室細動(Vf)は急性虚血によるものなので、その後はあまり心配いりません。ところが発症から1週間以上経過してからのVTやVfは植え込み型除細動器(ICD)が必要になり要注意です。また、重篤な機械的合併症(乳頭筋不全、心室中隔穿孔、左室自由壁破裂)はそれだけ心筋ダメージが大きいことを意味しますのでヤバイ心筋梗塞です。また心筋梗塞後に心不全を来したのであれば、これだけでヤバイ心筋梗塞と思ってください。
あなたもこれらの情報をカルテから探して、ヤバイ心筋梗塞を見つけ出せるようになってください。
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
超音波によるショックの鑑別
(T.N)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
ERでSTMIに遭遇した時の対処法⑤
前回までは急性心筋梗塞患者がERに搬送されて、カテ室に行くまでの流れを整理しました。今回はSTEMIの中でも、取扱いに注意が必要な右室梗塞についてまとめてみようと思います。
右室梗塞は単なる右冠動脈の心筋梗塞のことではありません。右冠動脈の近位部が閉塞することで、左室の下壁領域が壊死に至るだけでなく、右室の壁運動が障害された結果、右室から肺動脈への拍出が出来なくなり、左室への潅流が減って血圧低下に至るものです。
STEMIの時に血圧低下に至るのは、通常は左室の収縮が低下して肺うっ血を来すパターン(心原性ショック)が多いのですが、右室梗塞では肺動脈への血流が低下するので、肺うっ血を来さずに、頸静脈の怒張を来します(閉塞性ショック)。
もし、あなたが下壁のSTEMIに遭遇した時に、
①血圧が低く
②SatO2が下がっていない(=肺うっ血がない)
この2つがあれば、右室梗塞を疑ってください。そして頸静脈怒張の有無を短時間で確認しましょう。
心電図では下壁梗塞(Ⅱ、Ⅲ、aVF)でのST上昇を確認したら、次にV1のST上昇がないかを確認します。V1のST上昇は右冠動脈近位部の閉塞を示すからです。
さらにV4の電極を、胸骨を挟んで反対側に付け替えて(V4Rと言います)心電図を記録し、ST上昇があれば確実です。
さて、混乱しやすいのは治療です。
STEMIですから、速やかにPCIなど再灌流療法を行うのは言うまでもありませんが、STEMIなら硝酸薬とか、肺うっ血を伴っていれば利尿剤を使いたくなりますよね。
しかし右室梗塞では利尿薬や硝酸薬を使用するのは危険です。利尿剤や硝酸薬を使って前負荷が低下すると、さらに血圧が下がるからです。
逆に生理食塩水などで輸液をどんどん入れる必要があります。さらに右室から肺動脈への拍出を増加させる目的でカテコラミン(ドパミン、ドブタミン)を使用します。
初期対応を間違えずに行えば、PCI後には比較的速やかに血圧が落ち着くことがほとんどですが、遷延する時はIABPやECMOの使用を考えます。
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
ERでSTMIに遭遇した時の対処法④
前回に続いて、PCIの準備ができるまでの少し時間で患者さんから情報を聞き出すポイントを紹介しています。
4.本人や家族への説明
患者さん本人はじっくり話を聞く余裕がありませんし、点滴されたり、薬を飲まされたり、フォーレを入れられたりと訳が分からない状況でしょう。そこで家族がいれば病状や治療の必要性を要領よく短時間で説明します。原則として同意書にサインをもらう必要もあります。
でも日常臨床では家族がいなかったり、救急車に同乗してきたのが高校生の孫で、あとから他の家族が自家用車で向かっているなどという状況があります。個々の事例で判断していくしかないと思いますが、筆者の個人的な考えとしてはSTEMIであれば「Time is Muscle (時は心筋なり)」と「虎穴に入らずんば虎児を得ず」を判断の基準にしています。つまり家族の到着を待たずにPCIをやらなければいけないことは実際にありますし、状態の悪い人ほどPCIが起死回生の決め手になり得ます。
また、カテ室に移動した後でもERに残ったあなたや看護師さんから家族に簡潔に状況を説明して安心してもらうことは重要だと思います。ドクターはPCIのことで頭がいっぱいになり、家族のことまで気が回らないことが多いでしょう。でも家族は一体どうなっているのか早く知りたいと思っています。仮に良くない結果になった場合、ここでのコミュニケーションが上手くいっていないとあらぬ疑いをかけられるかもしれません。あなたの冷静な状況判断と適切な対応が大きなカギを握っています。
5.カテ室へ移動する時は
AMI患者がERにいる場合、常に心電図モニターを見えるようにしておく必要があります。何故かというと、いきなり前触れなくVT(心室頻拍)やVF(心室細動)を起こすことがあるからです。
AMIで死亡する患者の大半が病院到着前に亡くなっていますが、これはVTやVFなどの致死性不整脈が原因です。再潅流性不整脈と呼ばれるもので、冠動脈が血栓で閉塞してAMIになりますが、血栓が自然に溶けて再び冠動脈に血液が流れ込む時にVTやVFが起こりやすいのです。当然こういったことがERにいる間にも起こり得ます。筆者の印象ですが、年に1例くらいは経験します。起こるかもしれないと心の準備があれば、慌てずに電気的除細動をすればすぐに戻ることが多いのですが、心の準備がないとかなり焦ってしまいますね。
なので、モニターをいつも見えるようにしておくこと、患者を一人きりにしないこと、カテ室に移動する時もできればAEDや除細動器と一緒に移動しましょう。特にエレベーター内で患者さんの具合が悪くなると編集長でもちょっとビビってしまいます。研修医の先生などでも構いませんから、この症例のように移動の際にもドクターがそばにいるのが望ましいです。
(編集長)
 ・・・・・・・・・・・・・・・・・・・・・
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
ERでSTMIに遭遇した時の対処法③
さて、PCIを行う方針が決まりました。PCIの準備ができるまで、少し時間が出来るかもしれません。こんな少しの時間でも、ドクターは少しでも患者さんの情報を得ようと色々と話を聞き出します。
この時に聞き出すポイントは何でしょう?
1.発症時間
発症からの時間を確認します。治療開始が早いほど心筋のダメージが小さくて済みますが、6時間以内がゴールデンタイムとされています。もちろん6時間を越えてもPCIを行いますが、12時間を越えると心筋のダメージが出来あがってしまいます。胸痛症状が残存する場合は心筋壊死が進行中とみなしてPCIを行うことも多いです。逆に24時間を越えて症状もなければ、急ぐ必要はなくなります。
またガイドラインでは発症からの時間だけでなく、ERに搬送されてからPCIで閉塞していた血管にバルーン拡張するまでの時間(Door to Balloon Timeと言います)を90分以内にするよう推奨されています。
先にも述べましたが、慌てる必要はありませんが常に時間を意識して行動する必要があります。
2.既往症や禁忌の確認
冠危険因子をチェックします。高血圧、糖尿病、高脂血症、喫煙、家族歴は確実に聴取する必要があります。これからPCIを行うので腎機能障害を指摘されたことがないかも聞くようにします。
といっても、STEMIの場合はPCIなどの再潅流療法をしなければ死亡率が30%と非常に高いのですが、再潅流療法を行えば死亡率が5~6%と明らかに低下します。このため腎機能が悪かったとしても結局はPCIをやります。ですが、やはり術前の説明で透析導入の危険があることを良く話しておく必要がありますね。
同時に出血するような病気、具体的には脳出血、胃潰瘍や痔からの出血の既往、癌などの最近の手術歴を確認します。これはAMIの治療には抗凝固療法(ヘパリン)や抗血小板薬(アスピリン、クロピドグレル)など、出血しやすくなる薬が必須ですので、出血のトラブルを避けるために必要となります。
3.アクセス(カテーテルを挿入する部位)の決定
先ほども述べましたが、PCIについて各施設でルールがある場合にはそれに従いましょう。ちなみに当院ではSTEMIは術者の判断で橈骨動脈か大腿動脈かを決めていますが、STEMIではあらゆる状況に対応する必要があるため、少なくとも鼠径部の消毒だけはして、いつでも使えるようにしています。
アプローチ部位の選択については、編集長なら高齢者で不穏が予想され術後の安静が維持できなさそうな場合や閉塞性動脈硬化症などでソケイ部の動脈触知が微弱な場合などは橈骨動脈アプローチで行います。ところが橈骨動脈に関しても、以前にバイパス手術の既往がある場合や透析患者では橈骨動脈をグラフトに使用されていたり、シャントのためアクセスとして使用できない場合もあるので確認が必要です。
PCIの合併症では、実際のところ穿刺部に絡むトラブルが多くあり、ソケイ部から出血した場合は死に至ることもあり得ますから、せっかくPCIが上手くいっても何にもなりません。こういった判断は術者が患者と話をしながら短時間で決めています。次回も続きます。
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
ERでSTMIに遭遇した時の対処法②
ERでSTEMI患者さんに遭遇した時の対応を紹介しています。
前回は、
①患者の到着前に少ない情報から鑑別疾患を考えておく。過去のカルテがあるなら目を通しておく。
②患者が到着したら、まず患者さんを見て第一印象で全身状態の把握をする。
③バイタルサインの確認と共有。
ここまでを紹介しました。今回はその続きで心電図からです。
バイタルサインの確認と共有をすると同時に心電図の確認をしていきます。ガイドラインでは「問診・身体所見・心電図をERに到着してから10分以内に評価」と記載されています。実際のERではそれほど慌てる必要はありませんが、常に時間を意識してスピーディな対応をしましょう。心電図をとるのに前後してモニターの装着も必須ですね。
そして点滴ラインの確保もほぼ同時に行いましょう。入院時採血のオーダーも忘れてはいけませんね。
他に、点滴のメニューやラインの長さ、三活の位置など細かいルールを決めている施設も多いと思います。スピードアップのために大事なので、その施設のルールを良く把握しておくことが重要ですが、なぜそうしているのか?を理解しておきましょう。いざという時に応用が利きます。
例えば当院では、点滴ラインを長くしておかないとPCI中にカテ台を動かす時に点滴台が倒れてしまうからとか、三活の位置を患者に近いところでつけておかないと側管から投与した薬がなかなか体内に入らず効きが遅くなるとかの理由でルールを決めています。もちろんこういったものには、たまにホントかどうか疑問なものもありますが、そうなった経緯や理由は知っておいて良いと思います。
心電図で明らかにST上昇を認めればSTEMIとしてPCIを行います。ST上昇がどの誘導で見られるかで前壁梗塞なのか下壁梗塞なのかを推定します。これによってPCIの時に必要なもの、例えば前壁梗塞なら「IABPが必要になるかも」とか下壁梗塞なら「徐脈になる可能性が高いから一緒に一時ペーシングも入れた方がよさそうだな」と想像します。
もし、PCIが出来ない施設であれば、できる施設へ速やかに搬送することを考えます。状況によっては血栓溶解療法を選択する場合がありますが、日本では圧倒的にPCIが選択されます。
PCIについては各施設のルールがあればそれに従いましょう。例えば橈骨動脈(手首)からなのか、ソケイからのアプローチなのかとか、フォーレを必ず入れるとか、使用する薬剤(ヘパリンなど)を決めているなどです。
またSTEMIでは抗血小板薬は必須の薬剤です。PCIでステントを入れることを考えるとアスピリン(バイアスピリンやバファリン)に加えてプラスグレル(エフィエント®)やクロピドグレル(プラビックス®)が必須薬です。ですからSTEMIと診断されたらERで速やかに内服してもらうことが必要です。
ちなみにアスピリンは口の中で噛み砕いて服用すると30分程度で抗血小板作用が出てきます。プラスグレルには20㎎錠と3.75㎎錠の2つの規格があります。高用量(20㎎錠)だと、効果発現まで2~4時間と速いので、PCIをやる施設ではこちらを使用することが多いと思います。プラスグレルがなければクロピドグレルを用いますが、通常量の1錠(75mg)を服用しても効果発現に2~3日かかりますが、最初に高用量(4錠、300mg)を服用すると約6時間後には効果が出てくると言われています。
(編集長)

救急車を待つER
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
ERでSTMIに遭遇した時の対処法①
水戸済生会のERは3次救急なので、重症の患者さんが搬送されてきますが、寒くなるこれからの季節は急性心筋梗塞(STEMI)の患者さんが増えてきます。
あなたもすでにSTEMIの患者さんを経験したことがあると思いますが、ERでSTEMI患者さんに遭遇したら何をするのか準備はできていますか?
もちろん循環器医をコールするのは大事ですが、あなたが循環器医をコールして「おしまい」では、いつまでたっても応用が利きません。自分がカテをやらなくても、いろいろとやることがあるので整理しておきましょう。
設定としては当院のように経皮的冠動脈形成術(PCI)を年間を通して緊急で行える中規模以上の病院で、あなたはERで夜勤をしています。救急隊のホットラインが鳴って、これから胸痛を訴える人が搬送されてくるという状況です。
まずはあなたが患者さんが到着するまでにすることは何でしょう?
↓
↓
一番大事なことは、救急隊からの少ない情報から鑑別疾患を考えておくことです。そうすれば心の準備だ出来ているので、慌てないで済みます。
例えば、「○○救急ですが、50歳代の男性の胸痛患者です。既往は高血圧で○△クリニックで薬をもらっているようですが、それ以外は不明。10分で到着します。」と言われたら、STEMI以外に、急性大動脈解離も忘れてはいけません。もし80歳代なら心不全でも胸痛を訴えることもあります。
また、過去のカルテがあるならば、ざっと目を通して既往を確認します。過去の心電図や胸部レントゲンなども比べられるように見ておくと素晴らしいですね。いずれにせよ「思い込みは禁物」。胸痛の患者さんだけど、STEMIではなかったときどうするのか?少ない情報から色々な鑑別疾患を考えながら到着を待ちましょう。
さて、患者さんが到着しました。最初にすることは何でしょう?
↓
↓
あなたがERで最初にすることは、患者さんを見ることです。まず患者さんの顔色をみて全身状態を把握します。重症か?そうでもないのか?挿管が必要そうか?バイタルサインはもちろん重要ですが、この一瞬の全身状態の把握で対応の順番も変わりますし、鑑別診断も変わってきます。
次にバイタルサイン。もちろん心電図も早く知りたいのですが、バイタルサインだけでも色々なことを推定できます。
例えば看護師さんから、「先生、到着しました。血圧170/100でレートは92です。」と言われたら、当然STEMIを考えますが、高血圧もあるので大動脈解離も捨てきれません。もし血圧が低く、頻脈で酸素飽和度も低いなら肺血栓塞栓症も重要な鑑別になります。
バイタルサインは診断を絞り込んだり、重症度の判定をするのに必須です。もし看護師さんが他のことに手を取られていたら、待つことなくあなたがバイタルをチェックして、他のドクターを含めた周りのスタッフに大きな声で知らせ、情報を共有して下さい。
3番目は心電図になりますが、今回はここまでにします。次回に続きます。
(編集長)
STEMIのPCI
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?
あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、
下のフォームに「Zoom希望」と記入してご連絡ください。
↓
心不全患者でおさえるべきポイント3(誘因への介入)
前回までは心不全患者さんの問診や指導医へのプレゼンの際に押さえるべき2つのポイントのうち「基礎疾患」と「誘因」について紹介しました。
「基礎疾患」を押さえることで治療の方針がある程度決まることはご紹介しました。では、なぜ「誘因」を押さえることが重要なのでしょうか?
前回も少し触れましたが、今回はこの点を詳しく紹介したいと思います。
下の図は、心不全の経過についてです。ガイドラインに載っているものですが、あなたもいろいろなところで目にしているかもしれません。
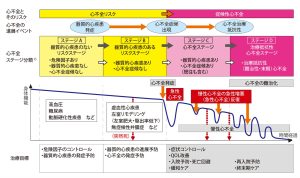
(ガイドラインより 心不全とそのリスクの進展ステージ)
心不全は増悪・寛解を繰り返しながら、どんどん悪くなる症候群です。その心不全の重要な治療目標の一つに「心不全での入院を回避する」ことがあります。
心不全の治療では、利尿剤を静注すればサッと良くなって、すぐに退院できる人がいるのも事実ですが、よくなるから大丈夫という考えは間違いです。入院を繰り返す患者さんの予後は極めて不良なので、なんとか入院を回避したい。基礎疾患に介入できるものもありますが、例えば弁膜症だけど高齢で手術できない、冠動脈疾患だけどPCIもCABGもこれ以上できない、など実際には基礎疾患に介入できないことが多くあります。そうなると「誘因」に対して介入する必要があります。
具体的には、
・感染を契機に悪化した人には予防注射(コロナやインフルエンザや肺炎球菌)を勧めます。
・内服を自己中断して悪化した人には、内服するタイミングを変更する、薬剤の錠数が多くて嫌だという人には合剤などを組み合わせて錠数を減らすなど工夫してみます。薬剤師さんとの連携が重要になります。
・食事への介入は現実的には一番難しいのですが、週に何回かでも宅配のお弁当(減塩メニュー―があります)を利用したり、栄養指導を繰り返してみます。訪問看護師やデイサービス等の介護職にも声掛けをしてもらうことも有効です。
誘因を把握し、可能な部分に介入することで、心不全の入院を回避することはすごく重要です。
また、さまざまな誘因で心不全が悪化してくるということは、別の病気で入院していた患者さんに心不全が合併してくる、ということも当然あります。
あなたが循環器内科以外をローテーションしている時に、特に心疾患の既往がある人や高齢の患者さんを担当したら、入院中でも外来フォローであっても、「もしかしたら心不全を合併していないか?」と注意しておくことも大事です。
(編集長)
・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
心不全患者でおさえるべきポイント2(誘因はFailureで)
心不全患者さんを診る時に押さえるべき2つのポイントは「基礎疾患」と「誘因」ですが、今回は「誘因」についてです。
患者さんが心不全悪化で来院する時には、なにかしらの「誘因」が隠れているはずです。もちろん原疾患の進行(例えば大動脈弁狭窄症の進行)ということもありますが、なぜこの時期に悪化したのか? なぜこのタイミングなのか? と常に考えてみる必要があります。
どうして誘因をおさえることが重要なのかと言うと、基礎疾患の治療ができないことがあるため、心不全コントロールに誘因に介入する必要があるからです。
誘因の覚え方はFailureが有名です。
F:Fogot medicine
内服薬の中断・調節のことです。特に利尿薬の自己中断や自己調節は想像以上によくあることです。また医療機関でも熱中症対策と称して利尿剤が減量されていることもあります。β遮断薬が新たに追加された場合も誘因となることがありますが、循環器内科以外でβ遮断薬が処方されることはあまりないので、頻度は少ないかもしれません。
A:Anemia, Arrhythmia
貧血や発作性心房細動などの不整脈が心不全に誘因になることがあります。貧血は心不全だけでも進行してくることがありますが、消化管出血の有無は必ず確認が必要です。
I:Infection, Ischemia
感染と虚血は重要な誘因です。感染はこの時期に最も多いかもしれません。発熱→心臓の仕事量増加につながります。また急性冠症候群(ACS)などの虚血イベントの除外は、最初に行うべき最重要ポイントです。
L:Life style
生活習慣で心不全の誘因になるのは、労作や過労、寒冷、そして食事(塩分過多)が多いと思います。労作や過労は旅行に行った後やお葬式などがきっかけなることが多い印象があり、できるだけ具体的に質問しないと分からないことがありま。編集長のTipsとして、特にお葬式は時期によっては寒冷負荷も加わるので必ず聞くようにしています。
また、この時期は寒いところでの作業などや自宅の環境にも注意です。自宅でも居間でしか暖房を入れていないことがあり、台所や廊下、トイレは外と同じ気温ということもホントにあります。住宅環境を聞いておくのも大事です。
そして日本人は塩分好きですから、食事の影響は大きいです。塩分を控えるために味噌汁をやめた代わりに、うどんを食べていた(しかも汁まで飲んでいた)とか、ラーメンは良くないと言われ、そばを食べていたという笑えない話も実際にあります。
U:Up-regulator
甲状腺疾患や妊娠などが、いわゆる高拍出性心不全の誘因になります。
R:Rheumatic valve, Renal insufficiency
リウマチ性弁膜症の進行、そして腎不全の悪化で体液量の調節が甘くなって心不全に至ることがあります。腎不全の悪化の要因としてはNSAIDSなどの薬剤がないか聞き出すことも大事です(高齢者では腰痛や膝痛で痛み止めを処方されます)。
E:Embolism
肺塞栓なども心不全の誘因になるので、鑑別の中に入れておきましょう。
誘因については、1回の問診だけではわからないこともあります。でも、その後の患者さんや家族との会話の中にヒントが隠されていることがほとんどですから、注意してみてください。
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry
心不全患者でおさえるべきポイント1(基礎疾患)
このところ連日冷え込んでいる影響で、特に高齢者の心不全が毎日のように入院してきます。
もしかしたら、あなたも「心不全パンデミック」という言葉も聞いたことがあるかもしれませんが、今でも多い高齢者の心不全が今後はさらに激増すると予想されています。そうなると、循環器内科医だけでは到底対応できないので、たとえあなたが循環器に苦手意識があっても、ある程度は対応できないといけません。
そこで今回から心不全患者をみた時におさえておくべきポイントを紹介します。
心不全患者の問診や病歴でおさえるポイントは「基礎疾患」と「誘因」の2つです。
心不全の「基礎疾患」とは、例えば「陳旧性心筋梗塞」による心不全とか、「大動脈弁狭窄症」による心不全(心臓の構造的異常を伴う)、「甲状腺機能亢進症」による心不全(機能的異常による心不全)という感じです。
ここで話を少し戻してみますが、「心不全の定義は?」と研修医に質問すると、「EFが低下している」とか「胸水がある」とか、ハズレではありませんが正解とも言えません。
日本循環器学会の心不全ガイドラインが2021年版には心不全の定義は以下のようになっています。
「心不全」とは「なんらかの心臓機能障害,すなわち,心臓に器質的および/あるいは機能的異常が生じて心ポンプ機能の代償機転が破綻した結果,呼吸困難・倦怠感や浮腫が出現し,それに伴い運動耐容能が低下する臨床症候群」
ここにはEFの値も書いていませんし、実際のところEFが低下していない心不全は6割以上とされています。そして症候群ということは、原因がいろいろあるということですので、基礎疾患を明らかにしておく必要があります。そして、基礎疾患が分かれば治療方針もある程度決まってきます。
具体的には・・・、
陳旧性心筋梗塞なら、新たな虚血が関与していないか?関与しているとすれば、その虚血を解除するために、冠動脈造影やPCIを考慮します。
弁膜症なら、内科的治療には限界があるので、手術適応がないのかを検討。
甲状腺機能亢進症なら、甲状腺に対する治療の効果が出るまでの間は内科的治療でねばる。
といった具合です。
あなたも患者さんから話を聞く時や、カルテから情報を探す時は、心不全の基礎疾患が何なのかに注意を払ってみてください。
次回は「誘因」について紹介します。
(編集長)

・・・・・・・・・・・・・・・・・・・・・
水戸済生会総合病院の臨床研修は
総合診断能力を有するスペシャリスト
を目指します
◆病院見学に来ませんか?
当院の研修医がどんなふうに仕事しているのか?どんな生活を送っているのか?あなたの目で確かめてみてください!
病院見学をご希望の方は、下のフォームからご連絡ください。
なお、病院見学がむずかしい時は、Zoomで個別説明会を行っていますので、下のフォームに「Zoom希望」と記入してご連絡ください。
↓
https://recruit-mito-saisei.jp/entry

